Молочница или кольпит лечение препараты

Кандидозный кольпит (вагинит) – это воспалительное заболевание влагалища и вульвы, которое провоцируют дрожжеподобные грибки рода Candida, не относящееся к инфекциям передаваемым половым путём (ИППП).
Дрожжеподобные грибки входят в состав нормальной микрофлоры влагалища у 20% женщин, но при определенных неблагоприятных внутренних или внешних условиях (см. ниже) они могут способствовать развитию вульвовагинита или кольпита, поэтому неудивительно, что многие женщины в течение своей жизни часто сталкиваются с этой проблемой.
У 40-50% женщин бывают повторные эпизоды заболевания, а у 5% женщин развивается хронический рецидивирующий кандидоз.
На бытовом языке кандидозный вагинит могут называть молочницей. Это название применяют в связи с тем, что основным и самым видимым признаком заболевания являются «творожистые» выделения.
Возбудителем кандидозного вульвовагинита являются дрожжеподобные грибы рода Candida. Грибы этого вида широко распространены в природе.
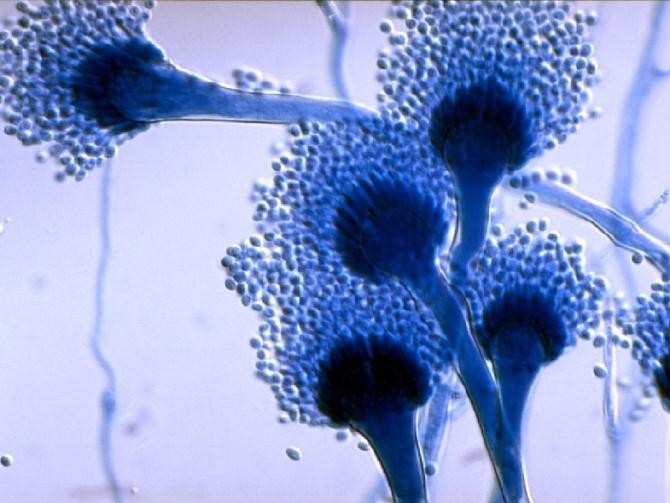
В настоящее время этих грибов насчитывают свыше 170 видов.
Самыми частыми возбудителями вульвовагинального кандидоза пациенток являются Candida albicans (у 85-90%).
Среди других видов Candida клиническое значение имеют:
- glabrata,
- torulopsis (5-10%),
- tropicalis (3-5%),
- parapsilosis (3-5%),
- crusei (1-3%),
- pseudotropicalis и Saccharomyces cerevisiae (сравнительно редко).
Для размножения грибов необходимы определённые условия:
- температура 370С
- слабощелочная среда слизистой оболочки Pн~6
- снижение уровня местного иммунитета
- снижение количества защитных микроорганизмов – лактобактерий или лактобацилл (ссылка на статью). Они вырабатывают молочную кислоту, которая губительно влияет на способность грибов к размножению. Если по каким-то причинам этот баланс нарушен, то Candida сквозь клеточные мембраны внедряется в поверхностные слои слизистых оболочек и начинает активно размножаться.
Самые распространенные факторы, предрасполагающие к появлению симптомов молочницы:
- механические – первый половой контакт, смена половых партнёров; ношение тесного синтетического белья, тугих джинсов, использование ежедневных прокладок и ароматизированных гелей для интимной гигиены; длительное ношение внутриматочной спирали, несоблюдение правил личной гигиены;
- физиологические (во время беременности, перед или во время менструацией);
- эндокринные нарушения (сахарный диабет, заболевания щитовидной железы – гипотиреоз, ожирение);
- ятрогенные (длительный прием антибиотиков, кортикостероидов, иммуносупрессоров, оральных контрацептивов; лучевая терапия и химиотерапия при онкологии);
- иммунодефицитные состояния (гиповитаминоз, соблюдение строгой диеты, ВИЧ-инфекция);
- прочие возможные причины (аллергические заболевания, хронические инфекционные заболевания гениталий, хронические заболевания желудочно-кишечного тракта и т.д.).
Как образом вышеперечисленные факторы могут способствовать появлению кандидоза?
Во время ношения белья из синтетических тканей, плотно облегающего тело, создается микроклимат с повышенной влажностью и температурой – парниковый эффект. Возникают самые благоприятные условия для развития местной микрофлоры, особенно грибов рода Candida.
Такие же процессы наблюдаются и при частом использовании ежедневных прокладок и ароматизированных гелей для интимной гигиены.
При первом половом акте происходит смешивание микрофлор, обмен биологическими жидкостями, может изменяться нормальная микрофлора во влагалище у женщины, что в свою очередь может создавать благоприятные условия для роста грибов. После полового акта в течение 12 часов могут появиться первые жалобы.
При длительном приёме антибиотиков необходимо учитывать, что они подавляют не только патогенные бактерии, но и находящиеся во влагалище лактобациллы, являющиеся физиологическими антагонистами (соперниками) дрожжеподобных грибов. В результате рН влагалищного содержимого увеличивается (сдвигается в щелочную сторону), процесс самоочищения влагалища нарушается. Кроме того, Candida обладают способностью использовать антибиотики в качестве источников для своего питания. Т.о. создаются благоприятные условия для активного размножения Candida в половых органах женщины.
Иммуносупрессивные (снижающие иммунитет) препараты способны изменять биологические свойства грибов. Доказано, например, что глюкокортикоиды (преднизолон) усиливают патогенные и антигенные свойства Candida, повышают устойчивость грибов к лекарственным препаратам.
Значительное увеличение частоты кандидозного вульвовагинита связано также с применением оральных контрацептивов. Выявлено, что при приеме гормональных препаратов повышается концентрация гликогена и воды в клетках вагинального эпителия, происходит его разрыхление и снижение резистентности (устойчивости), рН сдвигается в щелочную сторону.
При сахарном диабете отмечается не только увеличение глюкозы в моче и клетках эпителия влагалища, но и его дистрофия. Это способствует размножению дрожжеподобных грибов, их внедрению в клетки эпителия и его разрушению с формированием эрозий.
Во время беременности наблюдается снижение защитных сил организма – снижение иммунитета, перестройка гормонального фона, что может способствовать развитию кандидоза.
Дисбактериоз кишечника и молочница также взаимосвязаны. У женщин, страдающих кишечной формой дисбиоза, кандидоз половых органов диагностируется достаточно часто. При избыточном бактериальном росте в кишечнике ослабляется весь организм, как следствие – активизируется грибковая флора; бактерии из кишечника могут попадать в половые пути женщины из-за плохой гигиены и анатомических особенностей.
Существуют данные, что при рецидивирующем кандидозном вульвовагините постоянным резервуаром грибов и источником реинфекции влагалища служит желудочно-кишечный тракт.
В развитии кандидозной инфекции различают несколько этапов:
- адгезия (прилипание) грибов к поверхности слизистой оболочки;
- колонизация (размножение) грибами слизистой оболочки;
- инвазия (проникновение) в эпителий, преодоление эпителиального барьера слизистой оболочки, попадание в соединительную ткань, преодоление тканевых и клеточных защитных механизмов;
- проникновение в сосуды и гематогенная диссеминация с поражением различных органов и систем (при тяжёлых формах кандидоза и при значительном снижении иммунитета).
В этой схеме отражены все этапы развития тяжелого кандидоза, однако в более легких случаях инфекция может стабилизироваться на одном из этих этапов.
Клиника
Для генитального кандидоза характерны следующие клинические симптомы (наиболее часто встречаются первые два):
- обильные или умеренные «творожистые» выделения из влагалища;
- зуд и жжение в области наружных половых органов;
- усиление зуда во второй половине дня, во время сна, после водных процедур, полового акта, длительной ходьбы, во время менструации или перед ней;
- неприятный запах, усиливающийся после половых контактов;
- иногда может появляться мелкая сыпь (при длительном течении кандидоза);
- к вышеперечисленным симптомам могут присоединиться цистит или уретрит.
Различают 3 клинические формы генитального кандидоза:
- острый генитальный кандидоз;
- хронический (рецидивирующий) генитальный кандидоз;
- кандидоносительство (бессимптомное течение).
Острый генитальный кандидоз
Эта форма заболевания проявляется наличием ярко выраженных жалоб:
- «творожистые» выделения из влагалища, иногда с кисловатым запахом;
- зуд и жжение различной интенсивности (выделяющиеся «творожистые» выделения раздражают слизистую наружных половых органов);
- расчёсы приводят к травматизации кожи и слизистых оболочек, возникает процесс воспаления;
- из-за выраженного процесса воспаления сексуальные контакты вызывают боль, чувство дискомфорта, жжения и сухости.
При отсутствии лечения острого кандидоза в течение 2 мес, он может переходить в хроническую форму.
Хроническая форма кандидозного вульвовагинита характеризуется длительностью заболевания более 2 мес. При хроническом кандидозе симптомы могут быть выражены незначительно, а в большинстве случаев могут даже отсутствовать. Выделения беловатые, реже нормальные. Одним из самых стойких симптомов считается зуд, он может быть как постоянным, так и периодическим.
Для кандидоносительства, как правило, характерно отсутствие жалоб и выраженной клинической картины заболевания. Однако при микробиологическом исследовании в отделяемом влагалища (в мазке на микрофлору), в небольшом количестве могут обнаруживаться дрожжеподобные грибы (гифы или мицелий).
Хроническое или рецидивирующее течение кандидоза объясняется глубоким проникновением гриба в клетки многослойного эпителия и образованием фагосом (защитная для гриба вакуоль), в которых кандиды могут длительное время существовать и даже размножаться, будучи защищенными от действия лекарственных препаратов. Также причиной рецидива кандидоинфекции может быть снижение чувствительности грибов Сandida к лекарственным препаратам.
Грибы рода Сandida могут быть выделены из влагалища здоровых женщин (у 20%) при отсутствии клинических признаков кандидозного вульвовагинита (носительство). Но при определенных условиях под действием вышеперечисленных факторов (см. выше) количество этих грибов может увеличиваться и вызывать заболевание.
Диагностика
В диагностике кандидозного кольпита имеют значение три основных составляющих:
- наличие специфических жалоб (зуд, жжение, «творожистые» выделения);
- выявление соответствующих изменений слизистой влагалища и шейки матки при осмотре на кресле у гинеколога (гиперемия слизистой, отёк, «творожистые выделения»);
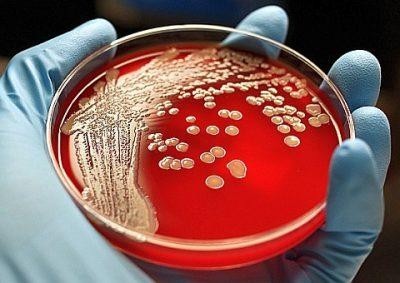
- выявление наличия гриба, его гифов и спор в мазках из влагалища на флору или в посевах микрофлоры.
При исследовании влагалищного содержимого наиболее часто выделяют вид Candida albicans (около 90%), а также другие виды – C.tropicalis, C.crusei, C.parapsilosis, C.torulopsis.
Какие мазки нужно сдавать, чтобы выявить Candida?
- Микроскопический метод исследования – обычный мазок на флору.
- Посев на флору и чувствительность к антибиотикам (выявляет наличие гриба, определяет его родовую принадлежность и чувствительность к антибиотикам).
Лечение
Для лечения кандидозного вульвовагинита в настоящее время используются следующие основные противогрибковые препараты:
- препараты полиенового ряда: нистатин, леворин;
- препараты имидазолового ряда: кетоконазол, клотримазол, миконазол;
- препараты триазолового ряда: флуконазол, итраконазол.
Диагноз кандидозного вульвовагинита устанавливается достаточно легко, и большая часть пациенток излечивается местным применением противогрибковых препаратов, в виде вагинальных свечей. В некоторых случаях в лечении кандидоза могут использоваться и таблетированные формы препаратов.
Если кандидоз у беременных?
Для лечения кандидозного вульвовагинита беременных и кормящих женщин не все противогрибковые препараты можно использовать. Перед использованием любых препаратов, необходимо проконсультироваться с гинекологом!
Как быстро лечиться кандидоз?
Для излечения требуется определённое время и во избежание рецидива инфекции, желательно воздержаться от половой жизни на срок до 2 нед. Однако у 5-25% пациенток возникают рецидивы приблизительно через 1-3 мес. после окончания лечения. В дальнейшем кандидозная инфекция может переходить в хронический характер.
Следует ли лечить полового партнёра?
В настоящее время вопрос о половой передаче кандид является дискубитальным среди специалистов. В большинстве случаев лечение полового партнёра не требуется. Лечение полового партнёра показано лишь в случае наличия у него клинических проявлений кандидозной инфекции (зуд, сыпь и отёк в области полового члена). Иногда симптомы кандидоза могут возникать у мужчины после полового акта с инфицированной, но не имеющей клинических проявлений женщиной. После излечения женщины симптоматика у мужчины может разрешиться.
Профилактика кандидоза
Исключение из рациона всех вредных продуктов (сладкого, сдобного, жирного). Грибы Candida более, чем другие организмы, активно разрастается при высоком содержании сахаpa и других углеводов. Поэтому следует сократить потребление таких продуктов или отказаться от них совсем, если поставлен подобный диагноз.
Сбалансированное питание.
Употребление в пищу пробиотиков (квашеная капуста, соленые огурцы, йогурт, кефир, пахта и мягкие сыры). Употребление в пищу продуктов, содержащих Омега-3 жирные кислоты и витамин С рыба Лосось, Тунец, Макрель и Сардины, льняное семя и масло, грецкие орехи, ореховое и рапсовое масло).
Коррекция избыточной массы тела, т.к. кандидоз очень часто может беспокоить женщин с повышенной или избыточной массой тела, употребляющих большое количество высококалорийной и сладкой пищи. Соответственно, нормализация обмена веществ и снижение массы тела также уменьшит риск рецидивов грибковой инфекции.
В случае прохождения женщиной длительной антибактериальной терапии, или длительного приёма оральных контрацептивов, с целью профилактики кандидоза лечащий врач должен назначить соответствующую профилактическую противогрибковую терапию.
Коррекция повышенного уровня сахара в крови у пациентов, страдающих сахарным диабетом.
Пользоваться методами контрацепции – презервативами, из хорошего материала, без красителей и ароматизаторов.
Соблюдение правил личной гигиены: не использовать гели для интимной гигиены или гели для душа, пользоваться только средствами с нейтральным уровнем рН, приобретёнными в аптеке;
Не носить тугие джинсы, нижнее бельё из синтетических материалов, стринги.
Не пользоваться гигиеническими прокладками для ежедневного ношения (ежедневками), а во время менструации – ароматизированными прокладками, или прокладками с сеточкой.
По возможности – избегать стресса, высыпаться, заниматься спортом.
При наличии заболеваний желудочно-кишечного тракта, частых запорах – обследование у смежных специалистов.
Современные особенности течения воспалительных заболеваний малого таза, в частности кольпитов различной этиологии, заключаются в частом развитии осложнений и рецидивирующих форм, а также устойчивости к лечению лекарственными препаратами.
Используя традиционные способы лечения, такие как вагинальные свечи или вагинальные ванночки, к сожалению, не всегда удаётся достичь необходимого результата. Эффективность этих методов не всегда удовлетворяет как врача, так и пациентку сроками лечения, трудоёмкостью или длительностью периода между рецидивами.
В настоящее время перспективным и очень эффективным методом лечения рецидивирующих кольпитов (в том числе и кандидозного кольпита – «молочницы»), является метод ультразвукового кавитационного орошения, который позволяет сократить сроки лечения, уменьшить частоту рецидивов заболевания и увеличить период ремиссии.
Для этого метода лечения используется ультразвуковой кавитационный аппарат «ФОТЕК АК 101». Принцип работы этого аппарата заключается в том, что он создаёт кавитированную струю лекарственного раствора, при этом происходит глубокая очистка ткани от гнойного и патологического налёта.
При кольпитах, микроорганизмы образуют «биоплёнки», которые защищает их от воздействия лекарственных препаратов. Под действием ультразвука, эти «биоплёнки» разрушаются. Ультразвук оказывает также микромассажное воздействие на ткани, за счёт чего происходит стимуляция кровообращения, ускоряются процессы заживления. Результатом этого является успешное лечение заболевания в короткие сроки.
Источник
Представительницы прекрасного пола должны трепетно относиться к своему здоровью в любом возрасте, обращая внимание даже на самые мелкие изменения. Зуд, отечность внешних половых органов, жжение – это все первые «звоночки» кольпита, и откладывать лечение ни в коем случае нельзя.

Многим хочется знать, как навсегда вылечить кольпит, но при несоблюдении правил гигиены заболевание может вернуться. Наша статья о самом главном: симптомах, лечении, профилактике и других не менее важных нюансах.
Что такое кольпит?
Кольпит, или вагинит – это воспалительное заболевание внутренней слизистой оболочки женских половых органов, которое чаще всего провоцируется размножением патогенной микрофлоры. Болезнь считается одной из самых распространенных в гинекологии и встречается как у женщин детородного возраста, так и у более зрелых.
Как правило, лечение вагинита у женщин отличается в зависимости от формы заболевания. Классифицируется оно по остроте протекания, локализации воспаления и основному микробному возбудителю.

Формы кольпита по остроте состояния
В зависимости от того, как протекает заболевание, выделяют:
- острый вагинит;
- подострый вагинит;
- хронический вагинит.
Для острого вагинита характерно выраженное покраснение и отечность наружной слизистой половых органов, обильные выделения с неприятным запахом. Подострое состояние похоже на острое, но все симптомы слегка приглушаются, зуд не такой сильный, а выделений намного меньше.
Чаще всего вагинит у женщин встречается именно в хроническом виде, потому что мало кто лечится правильно и доводит терапию до конца. Хронический кольпит носит волнообразный характер и обостряется раз в пару месяцев, а между обострениями почти никак не проявляется.
Формы кольпита по источнику возбудителя
Если патогенный микроорганизм попал в гениталии из организма сексуального партнера, то такая форма кольпита называется специфической.
Если же вагинит был спровоцирован естественной микрофлорой, которая начала излишне размножаться, то его считают неспецифическим.
Формы кольпита по основному возбудителю
Делят формы и по тому, какая группа микроорганизмов спровоцировала воспаление:
- дрожжевой (кандидозный) вагинит;
- бактериальный вагинит;
- трихомонадный вагинит.

Несмотря на то, что трихомонада – тоже бактерия, вызванное ее колониями воспаление определяют в другую группу. Лечение такого кольпита у женщин проходит по схеме, отличающейся от терапии обычной бактериальной формы.
Помимо этих трех классификаций, существует еще и отдельный атрофический вид воспаления, когда у женщин на фоне климакса угасает функция яичников, а слизистая оболочка попросту истончается.
Симптомы кольпита
Обычно воспаление слизистой оболочки влагалища сопровождается симптомами, которые могут встречаться и при других заболевания репродуктивной системы. Именно поэтому своевременный визит к врачу убережет женщину от последствий запущенной болезни и поможет как можно скорее вернуться к привычному ритму жизни.
Итак, на развитие кольпита могут указывать:
- сильный зуд, жжение и видимое покраснение на наружных половых органах;
- отечность больших половых губ;
- слизистые выделения из влагалища, реже – гнойные (зависит от патогенной микрофлоры и тяжести вагинита);
- болезненные ощущения во время и после мочеиспускания;
- болезненные ощущения во время полового акта (жжение, излишняя чувствительность);
- периодические боли внизу живота.

Специалисты говорят, что ни один из этих симптомов по отдельности не может считаться стопроцентным признаком кольпита, однако любое отклонение от нормы должно насторожить женщину.
Часто пациенты путают вагинит с другими схожими по симптоматике заболеваниями, не желая проходить осмотр в больнице. Они ошибочно назначают себе препараты, а потом не понимают, почему кольпит рецидивирует.
В случае кольпита грамотный врач обязательно возьмет мазок со слизистой влагалища, чтобы выяснить, какой возбудитель преобладает. Затем он назначит специфичное для этого микроорганизма средство, например, может посоветовать купить свечи Вагикаль или другие препараты местного действия.
Причины и последствия: как развивается кольпит?
Перед тем как начинать лечение возрастного кольпита у женщин, нужно найти первопричину развития болезни и попытаться ее устранить. В противном случае воспаление слизистой будет рецидивировать и продолжать портить жизнь пациентке.
Существует несколько факторов, которые способны провоцировать воспаление:
- аллергия на предметы и продукты повседневного использования;
- недостаточная гигиена половых органов;
- беспорядочные половые связи;
- анатомические особенности;
- хронические инфекции других близлежащих органов;
- дисфункция яичников;
- синдром хронической усталости, частые стрессы и изнурительная физическая работа;
- патология эндокринной системы;
- длительная терапия антибиотическими препаратами.
На самых серьезных из этих причин мы и остановимся.

Беспорядочная половая жизнь
О том, что отсутствие барьерной контрацепции только упрощает возможность заразиться венерическими болезнями, знают все. Но только отказ от презервативов чреват еще «знакомством» с микрофлорой партнера.
Известно, что на слизистой влагалища каждой женщины живут патогенные микробы, но в настолько малых количествах, что это считается нормой и никак не проявляется. Примером могут послужить самые распространенные: микоплазмы и кандиды. Но стоит появиться новой колонии, другие бактерии начинают противиться и пускаются в активное размножение, чтобы вытеснить незваных гостей.
Резкое повышение количества бактерий и является триггером для начала воспалительного процесса. Вот почему оральная контрацепция или внутриматочная спираль – не лучший выбор, если у женщины нет постоянного партнера.
Аллергические проявления
Помните, что аллергия может развиваться не только от того, что вы съели или вдохнули что-то специфическое. Нередки случаи, когда женщине не подходит определенная марка презервативов или вагинальной смазки, а она списывает зуд и покраснения на пищевые продукты.
Аллергия начинается и от местного воздействия контрацептива, зуд провоцирует расчесывание, а расчесывание, в свою очередь – повреждение слизистой оболочки. В микротрещинах поселяются микроорганизмы, и начинается кольпит.
Хронические инфекции
Речь пойдет о бактериальных заболеваниях мочевыводящих путей и мочевого пузыря. В силу анатомических особенностей вход во влагалище находится в близости от уретрального канала.

Сам цистит или пиелонефрит, а также другие патологии мочеиспускательной системы женщинам подхватить очень легко, потому их уретра короткая и широкая, в отличие от мужской, а значит бактерия легко попадет внутрь. Обосновавшись в мочевом пузыре и уретре, инфицирование может быстро перекочевать во влагалище, провоцируя вагинит.
Дисфункция яичников
Яичники занимаются не только созреванием и выделением яйцеклеток, помимо репродуктивной функции эти парные органы обуславливают работу гормонов и выделение гликогена. Гликоген делает слизистую влагалища эластичной и гладкой, защищая от появления повреждений.
Кроме того, гликоген влияет и на определенный уровень кислотности влагалища. Известно, что в норме кислотность колеблется в районе 4-5 рН, а незначительные колебания реакции среды провоцируют активное размножение такой бактерии, как Gardnerella vaginalis.
Для лечения возрастного кольпита у женщин в менопаузе врачи обычно выписывают вагинальные свечи. Это рационально, потому что свечи оказывают антибактериальный эффект и незначительно выравнивают кислотность при вагините, спровоцированном именно дисфункцией яичников.

Патологии эндокринной системы
Механизм развития кольпита такой же, как и при дисфункции яичников. С возрастом эндокринная система может давать сбои, и нужные гормоны синтезируются в недостатке. Например, типичные женские гормоны эстрогенового ряда влияют на состояние и количество выделений из влагалища.
Если естественной смазки мало, или ее консистенция слишком водянистая, то слизистая оболочка защищена плохо. А значит – добро пожаловать, патогенная микрофлора!
Длительная терапия антибиотиками
Мы пьем антибиотики, чтобы убить болезнетворные бактерии. Но наш организм не так прост, как кажется, ведь некоторым микробам он все же позволяет жить внутри.
Например, толстую кишку колонизирует кишечная палочка, энтерококки и бифидобактерии, которые помогают человеку справляться с непереваренной пищей. То же самое и с биомом влагалища – некоторые микроорганизмы, например, лактобактерии, поддерживают подходящую среду.
Принимая антибиотик, пациентка иногда не обращает внимания на то, что препарат действует не только на патологическую флору, но и на «хорошие» микробы слизистой влагалища. Вылечить кольпит после того, как вы пропили курс антибиотика, будет несложно, главное проконсультироваться с врачом. Вам могут прописать курс пробиотиков внутрь, а могут посоветовать вагинальные свечи, местное действие которых дает положительный эффект раньше, чем капсулы или таблетки.
Лечение кольпита
Перед тем как ставить диагноз и выписывать рецепт, гинеколог проведет осмотр с помощью зеркал, а затем подтвердит свое предположение специальными манипуляциями. Среди них:
- кольпоскопия (исследование слизистой влагалища и шейки матки на специальном увеличивающем аппарате, похожем на микроскоп);
- бактериальный посев микрофлоры для определения вида колонии;
- цитология биологического материала.
Иногда пациенткам проводят УЗИ малого таза или ПЦР-реакцию для того, чтобы исключить другие патологии.

Вопрос, как вылечить вагинит, интересует многих женщин, так же, как и выбор средств – какие же лучше, местные и внутренние? Помните, что препарат назначается индивидуально, исходя из того, как проявляется болезнь и как давно она началась.
Обычно для терапии выбирают:
- антисептические средства растительного и синтетического происхождения (используют как внутрь, так и вагинально);
- иммуномодуляторы для коррекции защитных резервов организма;
- антибиотики в виде мазевых аппликаций, вагинальных суппозиториев;
- редко – гормональные препараты.
Иногда бывает, что пациентке хватает растительных антисептиков в комбинации со сменой образа жизни, чтобы навсегда забыть про вагинит. Один из эффективных фитопрепаратов – это свечи Вагикаль которые можно купить в Москве.
Если женщина игнорирует у себя симптомы болезни и даже не пытается начать лечение кольпита свечами и другими препаратами, то заболевание может прогрессировать. Воспаление слизистой распространяется дальше, в матку, и иногда даже в яичники.
Профилактика кольпита
Ведущую роль в профилактике воспаления слизистой влагалища играет качественная гигиена интимной зоны:
- регулярные походы в душ (утром и вечером);
- подбор очищающего средства (желательно без красителей и отдушек, которые часто являются аллергенами);
- часто менять полотенца для интимной зоны;
- не вытирать насухо внешние половые органы после мытья, так как это дополнительное подсушивание слизистой;
- отказ от плотного и синтетического нижнего белья.
Ответственно отнестись нужно и к ведению половой жизни, не пренебрегая средствами барьерной контрацепции.

Периодические медицинские осмотры общего профиля дадут женщине понять, все ли в порядке с эндокринной системой, нет ли каких-либо хронических инфекций, которые могут стать триггерами для развития кольпита.
Профилактически подействует и коррекция образа жизни, а именно – режима питания. Если внести в свой рацион кисломолочные продукты, а от сладкого (особенно дрожжевой выпечки) отказаться, то микрофлора влагалища скажет вам «спасибо!».
К лучшим кисломолочным продуктам, которые улучшают микробиом лактобактерий влагалища, относят:
- кефир;
- творог;
- ряженку;
- натуральные йогурты («пустышки», без наполнителей).

Важно: если у вас есть постоянный партнер, то врач после анализа мазка может назначить терапию и для него. Дело в том, что если только женщина пройдет курс лечения, то это никак не спасет ее слизистую от нового вторжения бактерий из половых органов ее партнера.
Вывод
Кольпит любой этиологии – не приговор, потому что вылечить его совсем не сложно. Обычно хватает одного визита к врачу и сдачи анализов, чтобы получить точный диагноз и приступить к самой терапии.
Новые антисептические препараты отличаются хорошим соотношением качества и цены. Например, свечи Вагикаль и большинство других местных лекарств не ударят по кошельку, но и помогут сделать лечение максимально полным и эффективным.
Помните, что, прислушавшись к рекомендациям гинеколога, вы сделаете все правильно и не допустите осложнения болезни, а мы с радостью поможем вам с заказом и доставкой любых препаратов.
Источники литературы
- Сметник В.П. «Медицинская климактерия» Ярославль: ООО «Изд. Литера», 2006. 848 с.
- Буданов П.В., Пашков В.М. Нарушения микроценоза влагалища. Вопросы гинекологии, акушерства и перинатологии. 2005; 4 (2): 78-88.
- Микашинович З.И., Ковалева Э.А., Саркисян О.Г. Особенности микровязкости мембран ткани влагалища при атрофическом кольпите/ «Актуальные вопросы акушерства, гинекологии и педиатрии» Матер.науч-практ. конф., по-свящ. Памяти и 60-летию со дня рожд. д.м.н, проф. Н.В. Рыма-шевского/ Ростов-на-Дону, 2004. С.46
- Радзинский В.Е., Ордиянц И.М. и соавт. Двухэтапная терапия вагинальных инфекций. Акушерство и гинекология. 2011, 5: 81.
- Серов В.Н., Шаповаленко С.А. Микробиоценоз влагалища и инфекционные вульвовагиниты: выбор препарата для рациональной терапии. Вопросы гинекологии, акушерства и перинатологии. 2004; 3 (4): 27-31.
Источник
