Bacteroides spp при простатите
Для цитирования: Мазо Е.Б., Попов С.В., Карабак В.И. Антимикробная терапия хронического бактериального простатита. РМЖ. 2004;12:737.
Хронический простатит является самым распространенным урологическим заболеванием у мужчин моложе 50 лет, составляя 8% амб у л аторных визитов к урологу [4]. С возрастом частота заболевания увеличивается и достигает 30–73% [5]. На долю хронического бактериального простатита (ХБП) приходится 5–15% случаев заболевания [6]. Наиболее распространенными этиологическими агентами ХБП являются представители семейства грамотрицательных бактерий Enterobacteriaceae, которые попадают в предстательную железу из желудочно–кишечного тракта. Наиболее часто – это штаммы Escherichia coli, которые обнаруживаются в 65–80% случаев инфекций. Pseudomonas aeruginosa, виды Serratia, виды Klebsiella и Enterobacter aerogenes , а также Acinetobacter spp. выявляются в оставшихся 10–15% [1]. Энтерококки составляют от 5 до 10% подтвержденных инфекций простаты [1]. Представляется спорной роль таких грамположительных бактерий, как Staphylococcus и Streptococcus при ХБП. Ряд исследователей считают, что эти микроорганизмы не являются частой причиной инфекции простаты, другие высказывают предположение об этиологической роли таких грамположительных организмов, как Staphylococcus saprophyticus, гемолитических стафилококков, Staphylococcus aureus и других коагулазонегативных стафилококков [7]. К факторам риска, способствующим заселению предстательной железы (ПЖ) бактериями или возникновению инфекции, вызванной условно–патогенными бактериями, относятся: интрапростатический рефлюкс мочи в протоки; фимоз; анально–генитальные сношения без предохранения; инфекция мочевых путей; острый эпидидимит; постоянные уретральные катетеры и трансуретральные операции у мужчин с инфицированной мочой без предшествующей операции антимикробной терапии [1]. У пациентов с простатитом может быть выявлено нарушение секреторной функции простаты, характеризующееся изменением состава секрета, то есть снижением уровней фруктозы, лимонной кислоты, кислой фосфатазы; катионов цинка, магния и кальция и цинксодержащего антибактериального фактора простаты, при увеличении таких показателей, как рН, соотношения изоферментов лактатдегидрогеназы–5 к лактатдегидрогеназе–1, белков воспаления – церулоплазмина и компонента комплемента С3. Эти изменения в секреторной функции простаты также обусловливают неблагоприятное воздействиена антибактериальную (в норме) природу секрета простаты. Уменьшение антибактериального фактора простаты может снижать врожденную противобактериальную активность секрета, тогда как щелочной показатель рН способен препятствовать диффузии в ткань и в секрет простаты основных антимикробных препаратов. Симптомами хронического простатита являются боли в тазовой области, расстройства мочеиспускания и эякуляции (табл. 1). Ведущее место в лабораторной диагностике ХБП принадлежит микробиологическому исследованию – четырехстаканному локализационному тесту, предложенному в 1968 г. Meares и Stamey [8]. Он состоит в получении, после тщательного туалета наружных половых органов (во избежание контаминации поверхностными бактериями), первой (10 мл) и второй (средней) порций мочи для бактериологического исследования, массажа ПЖ с получением секрета для микроскопии и посева, а также третьей порции мочи (после взятия секрета) для посева. Посевы первой и второй порции мочи (по 10 мл) выявляют бактерии в уретре и мочевом пузыре, в то время как при посевах секрета простаты и порции мочи после взятия секрета (третьей порции мочи) выявляется флора простаты. ХБП характеризуется воспалительной реакцией в секрете (при микроскопии определяется более 10 лейкоцитов в поле зрения при большом увеличении). Десятикратное и более увеличение уровня бактерий в секрете простаты или третьей порции мочи по сравнению с первой или второй порциями мочи свидетельствует о бактериальной этиологии заболевания. После всестороннего обследования и идентификации этиологического агента возникает необходимость назначения больному с ХБП антимикробной терапии с учетом данных антибиотикограммы. К факторам, оказывающим влияние на выбор антимикробного препарата для лечения ХБП, относятся: чувствительность идентифицированного микроорганизма к антибиотику, его способность в достаточной концентрации проникать через гематопростатический барьер и накапливаться в ткани железы, секрете ПЖ и сперме, а также способность препарата преодолевать экстрацеллюлярную полисахаридную оболочку, формируемую микроколониями бактерий [9]. Идеальный антибактериальный препарат для лечения ХБП должен быть жирорастворимым, слабо– щелочным, с коэффициентом диссоциации, способствующим максимальной концентрации препарата в ПЖ [3]. Согласно рекомендациям Европейской ассоциации урологов по лечению инфекций мочевыводящих путей и инфекций репродуктивной системы у мужчин, принятым в 2001 г., длительность антимикробной терапии ХБП фторхинолонами или триметопримом [1] должна составлять 2 нед. (после установления предварительного диагноза). После повторного обследования больного антимикробную терапию рекомендуют продолжать суммарно до 4–6 нед. только при положительном результате микробиологического исследования секрета простаты, взятого до начала лечения или в случае, если у больного улучшилось состояние после приема антимикробных препаратов. Преимущества и недостатки различных антимикробных препаратов при лечении ХБП представлены в таблице 2. Единственной группой антимикробных препаратов, активных в отношениибактерий, обусловливающих развитие ХБП и способных влиять на микроорганизмы, заключенные в экстрацеллюлярную полисахаридную оболочку, являются фторхинолоны [2]. На сегодняшний день фторхинолоны III и IV поколений проявляют активность как в отношении грамотрицательных и грамположительных бактерий, так и атипичных внутриклеточных микроорганизмов, а также способны воздействовать на бактерии в биологических пленках. Следует отметить, что эти фторхинолоны способны в достаточной концентрации проникать через гематопростатический барьер, создавая высокие концентрации в ткани и секрете ПЖ и в эякуляте. Антимикробные препараты, применяемые для лечения ХБП, а также способы их применения приведены в таблице 3. В настоящее время в практическое здравоохранение России внедрен и с успехом применяется по широким показаниям препарат фармацевтической компании « Dr . Reddy ‘ s Laboratories Ltd » – Спарфло (спарфлоксацин) – дифторхинолон, обладающий более высокой активностью по сравнению с фторхинолонами предыдущих поколений в отношении грамположительных бактерий и атипичных внутриклеточных микроорганизмов, сохраняющий высокую активность в отношении грамотрицательных бактерий. Механизм действия спарфлоксацина – антибиотика, относящегося к группе фторхинолонов третьего поколения, связан с ингибированием двух жизненно важных ферментов микробной клетки – ДНК–гиразы и топоизомеразы IV, за счет чего нарушается синтез ДНК и происходит гибель микроорганизма. Спарфлоксацин обладает рядом достоинств, в их числе – пролонгированное действие (период полувыведения препарата из сыворотки крови составляет в среднем 18–20 ч) , позволяющее назначать препарат один раз в сутки; большой объем распределения (около 4,6 л/кг), превышающий этот показатель для других фторхинолонов [10]; препарат также создает эффективные концентрации в ткани и секрете ПЖ. Материал и методы В урологической клинике РГМУ Спарфло применен в комплексном лечении ХБП у 30 больных в возрасте от 22 до 46 лет (средний возраст 34,3 года). Всем больным проводили физикальное обследование, пальцевое ректальное исследование, лабораторные тесты (клинические анализы крови и мочи, микроскопию секрета ПЖ), а также бактериологическое исследование в виде четырехстаканного локализационного теста Meares–Stamey c определением чувствительности выделенной микрофлоры к антибиотикам, трансректальное ультразвуковое исследование ПЖ. Оценку симптомов ХБП проводили по шкале симптомов хронического простатита Национального Института здоровья США. Вышеуказанный комплекс диагностических мероприятий позволил нам поставить диагноз ХБП 30 больным. Необходимо отметить, что данной группе больных проводили исследование соскобов из уретры и секрета ПЖ на атипичные внутриклеточные микроорганизмы методом полимеразной цепной реакции. При этом у всех больных исследуемой группы атипичные внутриклеточные микроорганизмы не были обнаружены ни в соскобах из уретры, ни в секрете ПЖ. В результате проведенных бактериологических исследований был выявлен рост целого ряда микроорганизмов в диагностически значимых титрах (табл. 4). Следует отметить, что все идентифицированные микроорганизмы по данным антибиотикограммы, имели чувствительность in vitro к ряду антимикробных препаратов, в том числе и к спарфлоксацину. Заболевание проявлялось болевыми ощущениями в тазовой области у всех больных (средний балл симптомов боли составлял 15,3), расстройствами мочеиспускания у 28 больных (средний балл – 5,4). Средний балл при оценке качества жизни составлял 8,6. По данным микроскопического исследования секрета ПЖ у всех больных отмечено повышение количества лейкоцитов (более 10 в поле зрения) и снижение количества лецитиновых зерен. Причем у 5 больных лейкоциты покрывали все поля зрения, а у остальных 25 больных – количество лейкоцитов составляло 15–20 в поле зрения у 8, 30–40 у 9, 50–60 у 8. Трансректальное ультразвуковое исследование выявило увеличение объема ПЖ (средний объем составил 38,7 см 3 ) наряду с очаговой и диффузной гиперэхогенностью в ткани простаты. Спарфло назначали всем больным по 400 мг (2 таблетки) 1 раз в первые сутки, а в последующие дни по 200 мг (1 таблетка) в сутки. Общая продолжительность курса лечения составила 4 нед. Вместе с проводимой антимикробной терапией Спарфло больным назначали противовоспалительную терапию (свечи с диклофенаком по 100 мг 2 раза в сутки в течение 2 нед.). Клинический и бактериологический контроль эффективности проводимой терапии осуществляли через 4 нед. приема препарата. Результаты и обсуждение При контрольном обследовании 30 больных, получавших Спарфло, по данным бактериологического исследования эрадикации возбудителей удалось добиться у 26 (86,6 %) больных. Не удалось добиться эрадикации Еnterobacter cloacae у 1 больного, и ему был назначен десятидневный курс антимикробной терапии моксифлоксацином по 400 мг в сутки с положительным эффектом. У трех больных (10%) с выделенными до начала лечения в секрете ПЖ гемолитическими стафилококками при контрольном бактериологическом исследовании обнаружены эпидермальные стафилококки. Такое явление обычно наблюдается на фоне антимикробной терапии, когда после ликвидации патогенных микроорганизмов происходит колонизация ПЖ этими бактериями. В данном случае мы решили отказаться от применения антибиотиков и провели контрольное бактериологическое исследование через 8 нед., не обнаружив при этом микроорганизмов. На фоне лечения Спарфло больных с ХБП нами отмечено значительное уменьшение симптомов, а также нормализация количества лейкоцитов в секрете ПЖ, уменьшение объема простаты по данным ультразвукового исследования. Динамику симптоматики, качества жизни и среднего объема железы иллюстрирует таблица 5. В целом препарат Спарфло хорошо переносился больными. Имевшие место у 2 из них нежелательные реакции в виде кожной сыпи на четвертой неделе приема не вызвали необходимости отмены этого антибиотика. При наших наблюдениях мы не отмечали проявлений фототоксичности в течение всего курса лечения. Таким образом, по результатам проведенного исследования Спарфло является эффективным антимикробным препаратом для лечения ХБП и демонстрирует активность в отношении как грамотрицательных,так и грамположительных бактерий, ответственных за развитие в ПЖ бактериального воспаления. Применение Спарфло у данной категории больных привело к эрадикации возбудителей у 26 (86,6%) больных, значительному уменьшению симптоматики и улучшению качества жизни, ликвидации воспалительных изменений в секрете ПЖ, уменьшению объема ПЖ по данным трансректального ультразвукового исследования. Нежелательные реакции, возникшие у 2 (6,6%) больных, не требовали прекращения терапии и прошли самостоятельно после окончания курса лечения. Заключение Препарат Спарфло (спарфлоксацин) фармацевтической компании «Dr.Reddy’s Laboratories Ltd» – фторхинолон III поколения, относящийся к антибактериальным препаратам широкого спектра действия, на основании проведенного в урологической клинике РГМУ исследования, является эффективным средством для терапии ХБП. По нашим данным, микробиологическая эффективность применения препарата составила 86,6%. Ряд достоинств препарата, таких как пролонгированное действие, способность проникать через гематопростатический барьер и создавать эффективные концентрации в ткани и секрете ПЖ, а также воздействовать на грамположительные и грамотрицательные бактерии, обусловливают возможность успешного использования Спарфло в терапии ХБП.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Источник
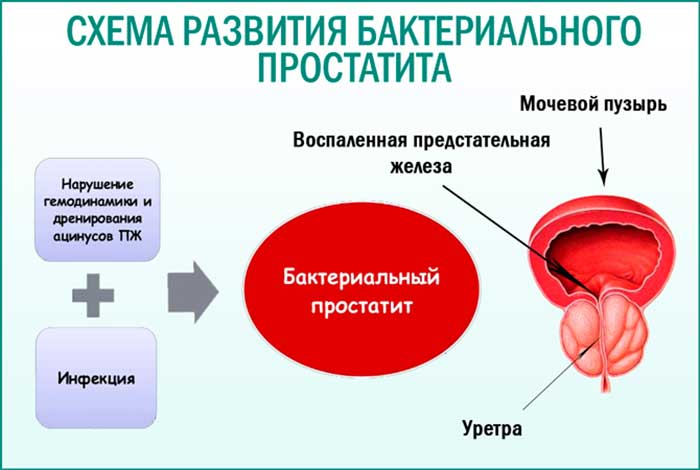
Бактериальный простатит – это воспалительный процесс в предстательной железе, протекающий вкупе с патогенной микрофлорой. Провоцируется специфическими (кишечная палочка, протеи) и неспецифическими (хламидии, гонококки) бактериями. Чаще диагностируется на последних стадиях развития, когда в простате формируется диффузный гнойный очаг. Лечение длительное, в 80% случаев пациент попадает на стол к хирургу в критическом состоянии.
Причины бактериального воспаления простаты
Основная причина простатита бактериального типа – наличие в ПЖ условно-патогенной или патогенной микрофлоры. Первая является частью здорового организма у мужчин и усиливает активность при снижении иммунитета. Вторая – результат беспорядочных половых связей (ЗППП), имеющегося инфекционного очага или заражение при медицинских манипуляциях.
Причины, приводящие к возникновению бактериального простатита:
- застой секрета простаты при гиподинамии, низкой половой активности;
- незащищенный секс;
- катетеризация;
- операции на уретре, мочевом пузыре;
- пониженный иммунитет на фоне ОРЗ, ОРВИ;
- переохлаждения;
- иммуносупрессивные патологии (СПИД), системные заболевания;
- сахарный диабет;
- ДГПЖ (аденома).
Бактерии в простате появляются при наличии инфекционных очагов (кариес, фурункулез, абсцессы, свищи и пр.). Инфекция разносится по организму с током крови и лимфы, проникает в паренхиму ПЖ и вызывает острый бактериальный простатит.
В 75 % случаев патоген попадает в простату по восходящим путям (из мочевика, уретры). В 10 % случаев – из ЖКТ (кишечника) при наличии в нем инфицированных очагов.
Нисходящий путь – это проникновение микроорганизмов из органов, находящихся выше тазовой области. Бактерии, вызывающие простатит, «спускаются» из миндалин (при ангине), из кариозных полостей зубов и т.п.
Задайте вопрос врачу-урологу!

Колоколов В.Н.
Факторы-провокаторы заболевания:
- стрессы, физическое и психическое переутомление;
- переохлаждение;
- хронические, системные патологии, подавляющие иммунитет;
- гиподинамия (застой крови в органах малого таза);
- алкоголизм, наркомания, курение;
- некачественная, острая, жареная пища, консерванты, газированные напитки, фастфуд.
Обострение бактериального простатита могут вызвать интенсивные сексуальные нагрузки, когда мужчина проводит по нескольку половых актов в сутки. Простата «работает» на пределе, что провоцирует воспалительный процесс, а проникновение микрофлоры – становится причиной перехода абактериальной формы в бактериальную.
Неправильная работа ЖКТ, запоры, проктиты, колиты, парапроктиты, осложненный геморрой – способствуют внедрению патогена в простату. Нарушение гормонального фона, естественное возрастное снижение андрогенов, патологии эндокринных желез или заместительная гормонотерапия, также способствует дисфункции ПЖ, угнетению ее клеточного иммунитета.
Какие бактерии вызывают простатит
Норма патогенов в секрете простаты – ноль, это значит, что здоровая ПЖ свободна от микроорганизмов. Бактериологический анализ (посев сока), который назначается при обследовании, может показать наличие:
- стафилококка;
- E. coli (кишечная палочка);
- энтеробактерии;
- клебсиеллы;
- протеи.
По результатам наблюдения, в 70-80% случаев в простате обнаруживается кишечная палочка, которая попадает туда из кишечника. Этому способствует отсутствие ежедневной гигиены, гомосексуальные связи, практика анального секса.
Как определить бактериальный простатит
Первое, на что обращает внимание врач-уролог – специфические симптомы, указывающие на наличие в организме гнойного очага. Хронический бактериальный простатит вне фазы обострения распознать сложно, для этого необходимо провести серию лабораторных анализов, которые подтвердятопровергнут обсеменение ПЖ патогенными микроорганизмами.
Симптомы
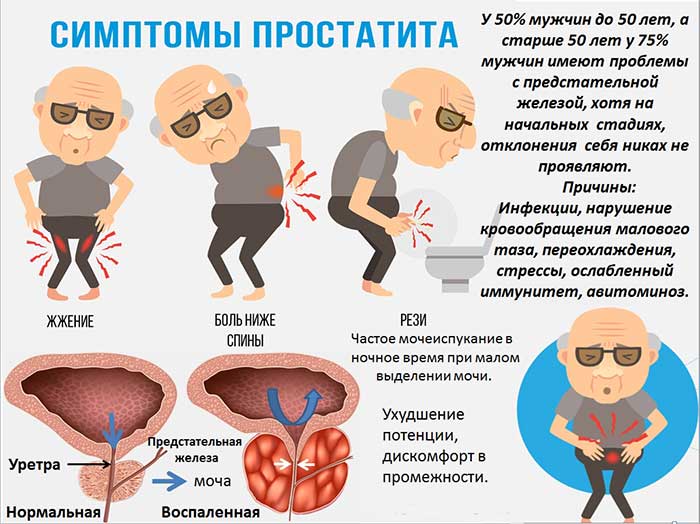
Признаки хронизации процесса вялотекущие, обычно мужчина ощущает дискомфорт в промежности, периодические боли при мочеиспускании, температура держится на отметке 37-37.3 С. С такими симптомами пациент не обращается к врачу, предполагая ОРЗ.

Яркая клиническая картина бывает при острой форме или обострении хронического простатита. Чем запущеннее патпроцесс, тем тяжелее он переносится, вплоть до коматозного состояния и срочной госпитализации.
Характерные признаки бактериального простатита:
- стремительность нарастания симптомов;
- озноб, лихорадочное состояние;
- ломота в мышцах и суставах;
- гипертермия до 41 С;
- сильная боль в промежности, отдающая в прямую кишку, поясницу;
- нарушение мочеиспускания (резь, жжение), моча с непрозрачными примесями;
- ощущение, что мочевой пузырь заполнен до отказа, но нормальной струи нет.
Из-за сильного увеличения простаты происходит сдавливание прямой кишки, развиваются запоры, дефекация трудная с выделением из анального отверстия слизи беловатого, мутного или зеленоватого цвета. При интоксикации организма появляется слабость, апатия, анорексия (отсутствие аппетита), головные боли.
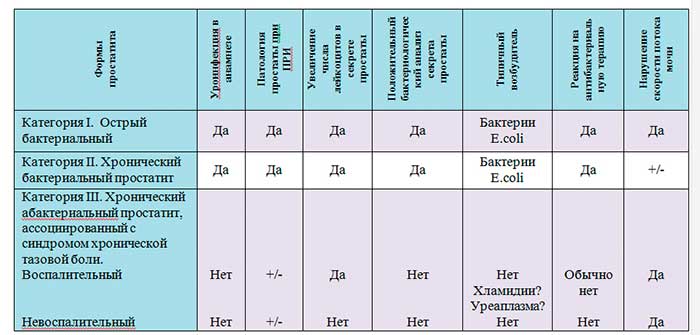
Виды (стадии) бактериального простатита и их симптомы:
- катаральный (поражение протоков ПЖ, боль в промежности, отдающая в крестец, частое мочеиспускание);
- фолликулярный (дисфункция долек ПЖ, сильная боль, затруднение, вплоть до прекращения оттока мочи. Риск ОЗМ);
- паренхиматозный (в патпроцесс вовлечена паренхима органа, нарастает интоксикация организма, задержка мочи, температура тела – критическая).
Если терапия не начата на катаральной стадии, развивается общее осложнение, микрофлора разносится по организму. Есть признаки сепсиса, поражения миокарда (эндокарда), почек, печени.
Диагностика
При ярко выраженной клинической картине постановка диагноза не сложная. Врач-уролог (андролог) делает комплексное обследование: общий осмотр, назначает анализы, проводит инструментальные (аппаратные) методы исследования предстательной железы.
При ректальном пальцевом исследовании ПЖ, отмечают:
- увеличение, плотность железы;
- интенсивность боли при надавливании;
- отечность мошонки.
Не проводят осмотр при тяжелых симптомах (гипертермия, лихорадка) из-за риска травмирования сформированного абсцесса и выхода гнойной массы с последующим развитием перитонита. При подозрении на абсцесс проводят УЗИ простаты, срочно госпитализируют и проводят операцию.
Проводят посев секрета на питательные среды для выявления возбудителя и определения чувствительности его к антибиотикам. Другие лабораторные исследования:
- ОАМ;
- ОАК;
- проведение трехстаканной пробы;
- ПЦР;
- спермограмма.
Дальше, в зависимости от показаний, назначают:
- УЗИ;
- КТ;
- МРТ;
- урофлоуметрию;
- рентгенографию уретры.
Опасно ли заболевание для женщин
Однозначно – да! При незащищенном половом акте и выделении из уретры эякулята с примесями гнойной инфекции, патоген попадает во влагалище, полость матки и далее вызывает воспаление репродуктивных органов женщины. Поэтому при бактериальном простатите секс противопоказан, либо – с осторожностью с применением толстого презерватива.
Планировать беременность, пока мужчина лечится, не рекомендуется. Качество спермы плохое, есть масса дефектных сперматозоидов. А наличие бактериальной микрофлоры ставит под сомнение нормальное развитие эмбриона.
Чем и как лечить бактериальный простатит
Лечение бактериального простатита основано на подавлении патогенной микрофлоры, повышении иммунитета и нормализации работы предстательной железы. Терапия длительная, комплексная. Не стоит бросать курс при первых признаках улучшения. Мануальную терапию (массаж) при бактериальной (гнойной) форме не используют из-за риска распространения инфекции на периартикулярные ткани.
Антибиотики
Без антибиотиков бактериальный простатит вылечить нельзя. Подбирают препараты с учетом результата бакпосева и выявления чувствительности микроорганизма к лекарству. Препараты первой линии – цефалоспорины (Цефтриаксон), фторхинолоны (Ципрофлоксацин). Назначают таблетки пенициллинового ряда (Амоксиклав) и макролиды (Азитромицин).
Активные вещества антибиотиков проникают в ПЖ и дают бактерицидный эффект, устраняя размножение микрофлоры, снижают выраженность воспаления. Курс приема – от 4 до 6 недель. Лечение антибиотиками продолжают до тех пор, пока при повторном исследовании не будет подтверждено, что железа «чистая», количество патогенов в ней, минимальное. Лекарства нельзя отменять самостоятельно.
При наличии в бакпосеве клостридий, гарднереллы,токсоплазмы назначают Метронидазол. Стрептококки, стафилококки подавляются Фурамагом.
Средства 2 категории:
- спазмолитики (Но-шпа);
- кроворазжижающие (Эскузан);
- иммуномодуляторы (Иммунал).
Альфа-адреноблокаторы (Омник) назначают при проблемах с мочеиспусканием, наличии сужения уретры. При помощи НПВС купируют сильные боли.
Ректальные свечи назначают параллельно с антибиотиками (Витапрост), действующие вещества которых проникают в простату через стенку кишечника. Они стимулируют клеточный иммунитет ПЖ, запускают процесс восстановления тканей.
Операция
Хирургические методы лечения показаны при неэффективности консервативных способов терапии, при критическом отеке ПЖ (более 70 мм), угрозе развития ОЗМ, наличии абсцесса, множественных гнойников. Назначают:
- простатэктомию;
- эндоскопическую простатоскопию;
- лазерную вапоризацию;
- дренирование гнойных полостей;
- стентирование.
Операция считается крайней мерой, чаще ее проводят пожилым пациентам с диагностированным ХБП. ТУР проводят с частичным удалением ПЖ с последующей пластической коррекцией органа для восстановления мочевыводящих путей и нормального тока мочи. Метод провоцирует развитие энуреза, бесплодия, импотенции, поэтому у молодых мужчин не используется.
Диетическое питание
В период лечения в рацион включают пищу, которая несколько послабляет стул и не дает развиться запорам. Полностью исключают продукты, которые усиливают воспаление в простате: жареные, острые, маринады, газировки, алкоголь. Рекомендуется есть отварные блюда или приготовленные на пару. Диету соблюдают и после лечения, чтобы не спровоцировать обострение.
Народные методы
Используются только в качестве вспомогательной терапии. Самые эффективные народные средства:
- продукты пчеловодства (мед, подмор, прополис и пр.);
- растения (отвары шалфея, ромашки, полыни);
- тыквенные семечки (богаты цинком, рекомендуется есть по горсти в сутки).
Сохраняет здоровье предстательной железы сок петрушки, сельдерея.
Профилактика
Предупреждают развитие воспалительного процесса в ПЖ, своевременно лечат инфекции (ОРЗ, ОРВИ). Устраняют все гнойные очаги в организме (миндалины, кариес, фурункулы и пр.), чтобы не было распространения инфекции по крови и лимфе. Повышают иммунитет, так не дают развиться условно-патогенной микрофлоре. Обязательно исключать ЗППП, практикуют безопасный (с презервативом) секс.
Рекомендовано отказаться от алкоголя, сигарет. Соблюдать гигиену половых органов, регулярно заниматься спортом, чтобы избежать застоя крови в органах малого таза.
Осложнения и прогнозы
Бактериальный простатит можно вылечить на начальной стадии с наименьшими осложнениями. При игнорировании лечения и гипертрофии тканей ПЖ развивается ОЗМ, нарушается отток секрета, пиелонефрит, интоксикация организма, почечная недостаточность, перерастяжение мочевого пузыря.
При абсцессе возможен его разрыв, выход содержимого и перитонит. Сепсис при проникновении бактерий в кровь развивается молниеносно, летальный исход максимум на 2-3 сутки.
Прогноз от неблагоприятного (если не лечить) до осторожного. На восстановление организма после лечения уходит не менее 2-3 месяцев, наблюдаются бесплодие, снижение потенции, у возрастных мужчин – эректильная дисфункция.
Вы нашли то, что искали?
Если у вас остались вопросы, задайте их в комментариях (это абсолютно анонимно и бесплатно). По возможности, я или другие посетители сайта помогут вам.
Источник
