Сыпь под подгузником молочница

Кожа – это защитный барьер, не допускающий проникновение в организм патогенных бактерий и вирусов. В области половых органов эпидермис особенно чувствителен, поэтому именно здесь часто возникают высыпания и покраснения. Инфекционная сыпь опасна для жизни и полового здоровья женщины. Поэтому при первых признаках поражения кожи и слизистых оболочек в паху следует как можно скорее обратиться к врачу.
Специалисты медицинского центра «Диана» помогут выявить причину и назначить эффективное лечение высыпаний в области половых органов.
Причины высыпаний в интимной зоне
У женщин сыпь разного характера чаще всего появляется на лобке, половых органах, в промежности. Это могут быть язвы, пятна, прыщи и другие, визуально заметные поражения кожи. Эти проявления могут быть связаны с частым бритьем, легкой аллергией, плохой гигиеной. Однако довольно часто высыпания в интимной зоне требуют медицинской помощи, поскольку становятся ответной реакцией на проникновение инфекции.
Появление неприятной сыпи в интимной зоне связывают с такими факторами:
- Заражение инфекцией. Характер сыпи зависит от типа инфекции, которая активно размножается в организме. Заражение инфекцией, передающейся половым путем, обычно сопровождается дополнительными симптомами. Это могут быть гнойные выделения, зуд в паху, нарушения менструального цикла.
- Ослабление иммунитета. Этот фактор дает возможность условно-патогенной флоре активно размножаться. Серьезно ослабляют иммунную систему хронические болезни, лечение антибиотиками, химиотерапия, вынашивание ребенка, переохлаждение.
- Ожог химическими средствами. Агрессивные вещества разрушают верхние слои эпидермиса. На это организм отвечает появлением мелких болезненных прыщей.
- Синтетическое белье. Иногда становится причиной генитальной аллергии. Некачественная ткань не дает коже «дышать», что приводит к размножению болезнетворной флоры;
- Игнорирование правил гигиены. Это создает благоприятные условия для проникновения вирусов и бактерий в организм. Особенно важно тщательно соблюдать интимную гигиену в период месячных.
Виды сыпи у женщин
Высыпания на коже проявляются по-разному. Выделяют такие виды сыпи, которые поражают кожный покров в интимной зоне:
- Прыщ – небольшой бугорок или узелок, выступающий над общим слоем кожи. Образование часто наполняет серозная жидкость;
- Гнойник – крупный прыщ с водянистой текстурой. Образование наполнено гнойной жидкостью;
- Эритема – ярко-красные пятна с четкими границами. Сильно выделяются на фоне здоровой кожи;
- Волдырь – образование, наполненное жидкостью. Возникает при механических травмах, ожогах;
- Язва – незаживающая рана, которая чаще всего образуется на слизистых оболочках;
- Кондилома – мелкие образования сосочкового типа на ножке. Локализуются на слизистой оболочке половых органов.
- Узел – плотное образование в глубоких слоях эпидермиса. Проявляется в виде бугорка, который выступает над здоровыми тканями;
- Бляшка – множественные образования в виде мелких пятен. Они возвышаются над здоровой кожей.
Сыпь в области паха у женщин может одновременно проявляться несколькими видами поражений кожи. Каждый из типов высыпаний – сигнал о развивающейся патологии, плохой гигиене, небезопасной половой жизни или других интимных проблемах.
Сыпь при сифилитической инфекции у женщин
Сифилис – инфекционное заболевание, передающееся половым путем. Это опасная и тяжела болезнь, которая поражает половые органы, печень, нервную систему. Без адекватной медицинской помощи человек становится инвалидом или умирает.
Половая инфекция проявляется через 1-2 месяца после заражения. Первый ее признак – образование плотного, твердого шанкра на половых губах или слизистой оболочке влагалища. Это главный симптом начала воспалительного процесса. Через 4-6 недель твердое образование исчезает. Появляется мнимое ощущение выздоровления.
На самом деле в это время инфекция уже распространяется по организму. Об это свидетельствует мелкая розовая сыпь в паховой области у женщин, которая появляется через 5-10 дней. Высыпания также поражают слизистые оболочки рта и глаз. При сифилисе в интимной зоне также появляются небольшие плотные кондиломы. Располагаются они преимущественно на половых губах и в области ануса.
Сыпь при сифилисе у женщин не зудит и не болит. Инфекция сопровождается патологическими выделениями из влагалища. Бели содержат примеси гноя, становятся более густыми, имеют неприятный запах. Беловатые папулы, язвочки и гнойные выделения – характерные признаки второй стадии сифилиса.
На третьей стадии характерная сыпь распространяется по всему телу. Иногда высыпания проходят, но уже через пару недель сифилитическая сыпь у женщин снова покрывают все тело.
Сыпь при ВИЧ у женщин
ВИЧ – вирус, разрушающий кровяные тельца, что приводит к атрофии иммунной системы. Сыпь при ВИЧ-инфекции у женщин становится ранним признаком заражения. Папулы и везикулы появляются по всему телу, в том числе на половых органах. Характер высыпаний всегда разный, поскольку она может иметь грибковую, бактериальную, папилломавирусную природу. Основной признак – появление патологических элементов на коже, которые отличаются по цвету, структуре, плотности от здоровых тканей.
Как проявляется сыпь при ВИЧ у женщин? На начальном этапе наблюдают крупные и малые эритемы или папулезные, уплотненные участки в интимной зоне. Эритематозная сыпь на половых органах у женщин быстро распространяется с зоны промежности на другие участки тела. Высыпания не шелушатся, не болят и не зудят. Такой тип сыпи характерен для активного развития общих инфекционных болезней (грипп, корь, краснуха). Кожные патологии на начальной стадии иммунодефицита сопровождаются кандидозом и повышением температуры.
С развитием болезни высыпания приобретают другой характер. Ослаблена кровеносная система, поэтому на месте капилляров появляются точечные кровоизлияния. В острой стадии болезни сыпь в паховой области у женщин проявляется в виде везикул и папул. Часто они сливаются, образуя крупные очаги поражения, мокнущие раны. Такие высыпания характерны для половых инфекций (генитальный герпес, гонорея). Иногда сыпь на половых губах у женщин проявляется в виде фолликулитов, которые внешне напоминают подростковые угри.
При иммунодефиците могут появляться другие типы высыпаний (себорейный дерматит, разноцветный лишай). Характер сыпи всегда зависит от типа возбудителя болезни.
Сыпь между ног у женщин: половые инфекции
Половые заболевания часто становятся причиной появления тревожного симптома – высыпаний в интимной зоне. Прыщиками, везикулами, гнойниками, эритемами сопровождается прогрессирование таких половых инфекций:
- Генитальный герпес. Этот вирус присутствует в организме 99% женщин. Когда иммунитет ослаблен герпес 2 типа активно поражает кожу и слизистые оболочки половых органов. Пах женщины покрывается мелкими беловатыми пузырьками, наполненными жидкостью. На 2-3 день болезни прыщики лопаются, а на их месте образуются мокнущие язвы. Сыпь при генитальном герпесе может беспокоить месяцами. Терапия помогает достичь ремиссии, но вылечить заболевание невозможно.
- Гонорея. Поражает внутренние и внешние мочеполовые пути. При инфицировании гонореей у женщин появляются мелкие язвочки на слизистых оболочках. Зачастую первые язвы образуются на малых половых губах. Язвенная сыпь сопровождается гнойными выделениями из влагалища, зудом и жжением в промежности. Иногда у женщины поднимается температура. Сыпь при гонорее красного цвета, болит при контакте с одеждой;
- Гарднереллез. Это бактериальное поражение слизистой оболочки вульвы. Болезнь сопровождается язвенными высыпаниями на слизистых оболочках паха. Мелкие язвы покрывают половые губы, вульву, иногда распространяются на анальное отверстие. Дополнительные симптомы – зуд, жжение, отечность наружных половых органов, водянистые выделения из влагалища.
- Контагиозный моллюск. Это вирусное заболевание кожи. Проявляется после заражения вирусом оспы. На лобковой части у женщин при этом образуются мелкие узелки, уплотнения, которые располагаются единично или группами. Кожа гениталий принимает розовый цвет. Уплотнения и узелки практически не чувствуются на ощупь. При надавливании на высыпания появляется белая жидкость. Сыпь не болит и не чешется. При этой болезни высыпания поражают лобок, половые органы, внутреннюю поверхность бедер, анус.
Сыпь при гормональном сбое у женщин
Нарушение гормонального фона опасно для здоровья женщины. От неправильной выработки гормонов страдает репродуктивная функция, обмен веществ, волосы, ногти, кожа. Активное течение акне, которое плохо поддается терапии – яркий признак гормонального дисбаланса.
Гормональная сыпь у женщины проявляется в виде угрей и прыщей, характерных для подросткового периода. Образованию акне способствует закупоривание сальных желез отмершим эпителием. При этом в случае гормонального сбоя кожное сало вырабатывается более активно. Это провоцирует появление новых прыщей. Закупоренные протоки начинают гноиться. Часто к гнойникам присоединяется вторичная инфекция, что еще больше усложняет лечение.
Гормональные прыщи возникают по всему телу женщины. Но чаще акне наблюдают на лице, спине, затылке. Иногда угревая сыпь появляется в лобковой зоне у женщин. Происходит это из-за закупорки волосяных фолликул лобка. Гормональная сыпь с распространением на интимную зону требует комплексной диагностики. В отличие от подросткового периода гормональное акне у взрослой женщины не проходит самостоятельно. Необходимо заняться лечением.
Сыпь при молочнице у женщин
Кандидоз или молочница – это инфекционно-воспалительное заболевание, вызванное размножением грибков рода Candida. Патология встречается практически у каждой женщины, ведь Кандида входит в состав условно-патогенной флоры половых путей. Снижение иммунитета позволяет микроорганизмам активно размножаться, что приводит к появлению характерных симптомов.
Основной симптом развития молочницы – творожистые выделения белого цвета из влагалища. Затем появляется неприятная красная сыпь на коже и слизистых оболочках половых органов. Высыпания часто зудят, что сильно раздражает и провоцирует к чесанию пораженных участков. Женщина также ощущает жжение, которое усиливается при половом контакте и мочеиспускании. Прыщики на половых органах при молочнице всегда покрыты белым налетом. Это главный признак развития грибковой инфекции.
Желтые выделения у женщин и гнойная сыпь
На половых губах и слизистых оболочках вульвы могут появиться гнойные высыпания. Это признак заражения бактериальной инфекцией. Клиническая картина обычно дополняется выделениями из влагалища желтого цвета. Постепенно прыщи распространяются на лобковую зону, провоцируя фолликулит (гнойники у волосяных луковиц).
Патология лечится легко – антибиотики, местные антисептики, препараты для иммунитета. Однако заболевание опасно распространением инфекции на глубокие слои кожи. На месте поражения жировой клетчатки образуется фурункул. Образование плотное и болезненное. Боль отдает в область живота, прямой кишки.
Часто образование подкожного фурункула заканчивается бартолинитом. Это воспаление половой железы в преддверье влагалища. При бартолините у свода влагалища появляется крупное образование, которое болит и мешает двигаться. Бартолинит лечат хирургическим методом – образование вскрывают, удаляют гной и промывают антисептиком.
Сыпь в паху у женщин: генитальная аллергия
Генитальная аллергическая реакция – это ответ организма на контакт половых органов с раздражителем. Клиническая картина обычно протекает стремительно, доставляя сильный дискомфорт пациентке. Основные аллергены, которые вызывают генитальную реакцию:
- синтетическое нижнее белье;
- мужская сперма;
- презервативы и гормональные контрацептивы;
- длительная терапия гормонами, стероидными препаратами, антибиотиками;
- использование общих предметов гигиены;
- интимная косметика (дезодоранты, гели, лубриканты);
- местные антисептики (вагинальные свечи, таблетки).
Аллергия на половых органах проявляется в виде сыпи. Это мелкие точечные высыпания, которые зудят и болят. Иногда наблюдают образование везикул и мелких волдырей, наполненных жидкостью. Из-за постоянного зуда в паху пациентки часто травмируют кожу. В результате образуются мокнущие раны, которые болят при контакте с одеждой.
Аллергия в интимной зоне сопровождается другими симптомами:
- отек наружных половых органов;
- гиперемия кожных покровов в интимной зоне;
- жжение слизистых оболочек, которое усиливается во время секса, мочеиспускания.
При аллергической паховой сыпи у женщин выделяют такие патологические состояния:
- Синдром Лайелла. Вся интимная зона покрывается водянистыми пузырьками. Со временем прыщики лопаются, приводя к отмиранию и отслоению эпидермиса;
- Контактный вульвовагинит – высыпания поражают слизистые оболочки влагалища и половых губ. Женщину беспокоят мелкие красные точки и постоянный зуд в промежности. Вульвовагинит в большинстве случаев – реакция на гормональные противозачаточные препараты;
- Эритема – красное пятно с четкими границами. Пораженные участки не болят, и не чешутся. Пятна покрывают промежность, зону анального отверстия, лобок.

Заметив у себя любой из перечисленных признаков, следует немедленно записаться к врачу клиники «Диана».
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Наш эксперт – врач-дерматолог Галина Овсянникова.
Пелёночный дерматит – это заболевание, которое имеет множество разновидностей. Проблема проявляется в виде воспаления на коже в области гениталий, ягодиц, внутренней поверхности бёдер ребёнка. Начинается всё с небольшого покраснения, затем следует шелушение, могут появиться мокнущие участки, пузырьки. В более тяжёлых случаях возникают отёки, эрозии, инфильтраты (уплотнения).

В группе риска – девочки
Кожу взрослых людей от раздражения, шелушения и воспаления надёжно защищает гидролипидная мантия, в кислой среде которой гибнет большинство патогенных бактерий и грибков. У малышей же многие органы и системы организма ещё незрелые. Это относится и к кожному покрову. Кожа младенцев более сухая и чувствительная, чем у взрослых, и в 5 раз более тонкая. В связи с этим она сильнее подвержена травматизации. К тому же у младенцев ещё недостаточно совершенна система терморегуляции и иммунной защиты кожного покрова.
Считается, что пелёночным дерматитом страдают около 50% детей до года. Пик заболевания приходится на 6–7 месяцев. В это время как раз начинается введение первого прикорма, после которого стул ребёнка меняется и начинает более агрессивно воздействовать на кожу. Позднее кожный покров малыша начинает вырабатывать естественную защиту, и, как правило, эта проблема исчезает. Но если ребёнок склонен к аллергическим проявлениям, имеет чувствительную кожу, страдает заболеваниями пищеварительного тракта со склонностью к диарее или инфицирован патогенной, а также условно-патогенной микрофлорой, то заболевание может прогрессировать и дальше – как минимум до момента окончания использования памперсов. Кстати, замечено, что девочки страдают пелёночным дерматитом чаще, чем мальчики.
Меняйте памперсы чаще
Причины возникновения этого дерматологического заболевания до конца не изучены, однако считается, что чаще всего пелёночный дерматит развивается в результате воздействия на кожу различных механических, биологических, физических и химических факторов. Причём главными из них являются трение, повышенная температура тела и влажность кожи в совокупности с влиянием естественных раздражителей, таких, как моча и кал. Всё это, как нетрудно догадаться, имеет место при ношении одноразовых подгузников.

Риск пелёночного дерматита существенно повышается, если родители выбирают некачественные памперсы, которые быстро промокают, натирают нежные места ребёнка, не пропускают воздух к влажной коже или даже могут вызвать аллергию.
Кроме того, опасность дерматита возрастает, если эти средства гигиены слишком редко подлежат замене. По правилам подгузник нужно менять каждый раз после стула или через каждые 3–4 часа ношения, не дожидаясь, пока он переполнится мочой.
Вытираем досуха
Чтобы снизить риск развития пелёночного дерматита, необходимо организовать правильную гигиену ребёнка. Недостаточно только вовремя менять памперсы, чтобы избежать повышенной влажности кожи. Нужно после купания или подмывания всегда досуха вытирать кожу ребёнка. И не менее важно беречь её от перегрева. Для этого необходимо правильно одевать малыша, чтобы он не потел, а ещё периодически устраивать тельцу воздушные ванны, оставляя ребёнка на 10–15 минут полежать без одежды. Очень аккуратными нужно быть при выборе кремов, присыпок, влажных салфеток и прочих средств ухода, потому что некоторые из них тоже могут спровоцировать дерматит.
Лечебные мази

Но если избежать воспаления всё-таки не удалось, то для снятия покраснения кожи, а также для быстрого заживления и восстановления её местного иммунитета следует применять специальные препараты. В их состав могут входить оксид цинка (оказывает стягивающее действие и создаёт защитный барьер для раздражающих факторов), бензалкония хлорид (оказывает местное антисептическое и дезинфицирующее действие), парафин, ланолин и цетиловый спирт (смягчают, защищают, увлажняют). При поражениях лёгкой степени этих средств достаточно.
Если требуется более серьёзное лечение, то лучше выбирать средства на основе декспантенола (стимулирует эпителизацию кожи, обладает противовоспалительным действием). Такие препараты наносят на проблемные места каждый раз после смены подгузника, а также после купания на чисто вымытую и просушенную кожу.
Использовать гормональные мази при пелёночном дерматите запрещено.
Если заболевание осложнилось присоединением вторичной инфекции (вирусной, бактериальной, грибковой), самолечением заниматься не следует – требуется помощь профессионала.
Источник
Прием ведется строго по предварительной записи !!!
ООО “Доктор Плюс” Лицензия № ЛО-77-01-004801
Услуги дерматолога в клинике+7 (495) 125-49-50
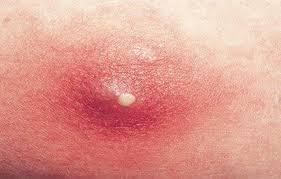 Высыпание в паху у детей – распространенное явление. Почти всегда основной причиной появления образований становится регулярное ношение подгузника, который плохо пропускает воздух, поэтому, если ребенок находится дома, лучше надевать подгузник как можно меньше и реже, в запущенных случаях, паховая сыпь переходит в частые мелкие гнойные прыщи.
Высыпание в паху у детей – распространенное явление. Почти всегда основной причиной появления образований становится регулярное ношение подгузника, который плохо пропускает воздух, поэтому, если ребенок находится дома, лучше надевать подгузник как можно меньше и реже, в запущенных случаях, паховая сыпь переходит в частые мелкие гнойные прыщи.
Слабый детский иммунитет не может сопротивляться всем вредным грибкам и вирусам, которые могут попасть на кожу малыша. Поэтому, высыпания часто беспокоят маленьких детей, и если у вашего малыша появилось высыпание, с решением проблемы вам поможет дерматолог.
Записаться на консультацию к дерматологу можно у наших консультантов по телефону +7 (495) 125-49-50
Причины высыпаний в паху у детей
Высыпание в паху у детей большинство родителей списывают на аллергию к непривычной еде или раздражение от нового моющего средства. Редко кто думает, что всему виной постоянное нахождение ребенка в памперсе. Благодаря возникновению опрелостей на теле малыша начинают размножаться вредоносные бактерии.
Также частым явлением является потница, которая похожа на описанный выше случай, но возникает из-за перегрева. Потовые железы детей работают довольно нестабильно, что и приводит к закупориванию эпидермиса, кожа перестает получать достаточно воздуха, поэтому и появляется потница.
Нередко ребенок может заболеть кандидозом. Патоген, возбуждающий заболевание, находится в кале. Бактерии Candida распространяется по коже и слизистой малыша, что провоцирует появление высыпания.
Хрупкий организм может быть подточен другими внутренними проблемами, которые послужат отправным толчком для высыпания:
- хронические или врожденные патологии;
- кишечный дисбактериоз;
- перенесенный грипп или другое тяжелое вирусное заболевание;
- нарушение работы гормональных желез;
- прием сильных антибиотиков.
Малыш также может получить кандидоз от своей матери. Патоген переходит во время кормления или регулярных контактах, без соблюдения личной гигиены.
Симптомы заболеваний
Отличить кандидоз от потницы или дерматита – очень просто по целому ряду симптомов:
- все высыпания насыщенного красного цвета с четкими границами;
- внутри пузырьков – гной;
- сыпь в области паха сливается в обширные очаги и пятна;
- можно заметить сероватый или белый налет на образованиях;
- опухают гениталии;
- мочеиспускание сопровождается болью.
Это существенно отличается от обычного покраснения или маленьких розовых пятнышек в случае с потницей, которые быстро проходят и не доставляют неудобств малышу.
В случае с кандидозом, необходимо начать лечение малыша до того, как пузырьки лопнут, ведь тогда молочница проникнет вглубь кожи. Ребенок станет беспокойным из-за зуда и жжения кожи, и если запустить лечение, то у мальчиков со временем разовьется баланопостит. Высыпание у детей в паху можно предупредить, а если не получилось, то необходимо быстро лечить.
Профилактика и лечение раздражений
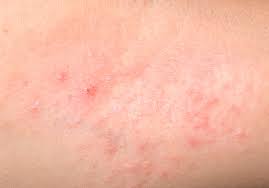 Высыпание в паху – это повод задуматься про ванные процедуры: начните регулярно промывать пораженный район с использованием лечебных настоев, например, ромашки или чистотела. Не забывайте, что малышу необходимо промокать салфеткой складки на теле, причем мягкой и сухой тканью. После водных процедур не будет лишним дать побыть ребенку голышом, это не только поможет в профилактике потницы и опрелостей, но и закалит его иммунитет.
Высыпание в паху – это повод задуматься про ванные процедуры: начните регулярно промывать пораженный район с использованием лечебных настоев, например, ромашки или чистотела. Не забывайте, что малышу необходимо промокать салфеткой складки на теле, причем мягкой и сухой тканью. После водных процедур не будет лишним дать побыть ребенку голышом, это не только поможет в профилактике потницы и опрелостей, но и закалит его иммунитет.
Используя тканевые или ватные подгузники, обязательно используйте присыпку. Кожный покров младенцев очень нежный, до такой степени, что порой присыпка собирается в памперсе и натирает в паховой области, приводя к раздражению, обратите на это внимание. Если у вашего малыша аллергическая сыпь, то надевать памперсы нужно только на ночь, и только после обработки кожи ребенка.
В случае если вы не можете самостоятельноустановить причину высыпаний у малыша, обращайтесь к специалистам, они нетолько помогут определить причину сыпи, но и помогут ее нейтрализовать.
| Цены на прием в Москве | |
| Первичный прием | 900 pублей |
| Повторный прием | 700 pублей |
| Анализы крови на RW | 600 pублей |
| Вызов дерматолога на дом | 2800 pублей |
| Назначение схемы лечения | 600 pублей |
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Источник






