Сужение уретры при простатите
Анатомическое строение мужского организма способствует распространению микробов по внутренним органам. От уретры легко инфицируется предстательная железа. Лечение простатита и уретрита у мужчин проводится после комплексной диагностики, сбора анамнеза, изучения клинической картины.
Механизм развития заболеваний
Инфекция, передаваемая половым путем, быстро поражает мочеиспускательный канал. Воспалительный процесс часто протекает с невыраженной симптоматикой. Он может сопровождаться гнойными выделениями. Уретрит, при котором отсутствуют симптомы, диагностируется путем проведения лабораторных анализов.

Мужчина часто заражается одновременно несколькими возбудителями ИППП. Без терапии гонококки, уреаплазма и прочие микробы присутствуют в мужском организме длительный период, вызывая разные осложнения, включая:
- везикулит;
- простатит;
- эпидидимит;
- бесплодие.
Многочисленные экспериментальные исследования установили, предстательный орган обладает выраженной антибактериальной активностью, что указывает на наличие в нём цинка. Выводные протоки, связанные с просветом мочеиспускательного канала и железой, создают условия для развития инфекционно-воспалительного процесса в рассматриваемой системе. Поэтому при уретрите диагностируется простатит.
Если возбудитель проник в организм через лимфу, задняя часть канала не поражается. В 95% случаев у заболеваний венерический патогенез. Простата может воспалиться на фоне микроорганизмов, не спровоцировавших уретрит. Хронический процесс обусловлен вторичным инфицированием железы бактериями. Измененный орган легко поражается стафилококком, который и поддерживает рецидивирующее воспаление простаты. Уретрит приводит к дисбактериозу, ослаблению иммунной системы. На фоне этого развивается цистит, а также прочие заболевания.
Факторы риска
Уретра и простата могут воспалиться на фоне тонзиллита и гайморита. В таких случаях возбудитель проникает в мочеполовую систему через кровь. Другие факторы риска возникновения недугов:
-
 низкая концентрация мужских гормонов;
низкая концентрация мужских гормонов; - неврологические нарушения;
- переохлаждение;
- чрезмерная физическая активность;
- ведение нерегулярной половой жизни;
- длительное воздержание либо половое возбуждение без эякуляции;
- малоподвижность.
Клиническая картина
Уретрит
Уретрит носит инфекционный и неинфекционный характер. Первое заболевание может вызывать трихомонада, микоплазма, хламидия. Бактериальный возбудитель классифицируется на специфический (гарднерелла, гонококк) и неспецифический (кишечная палочка).
К причинам развития второго вида заболевания (неинфекционного) урологи относят травмирование мочеиспускательного канала в результате прохождения камня, аллергическую реакцию, сужение органа, застойные явления в области малого таза.
Неинфекционный уретрит характеризуется активизацией стафилококков. Частое обострение недуга способствует хронизации патологического процесса. Эта стадия болезни характеризуется яркой клинической картиной. Мужчина ощущает боль при мочеиспускании. Развитие патологии сопровождается выделениями из уретры, частыми походами в туалет.
Ошибка пациентов заключается в игнорировании легкого недомогания, которое указывает на инфицирование организма. Несвоевременное лечение способствует воспалению предстательной железы. Выделения, ранее беспокоившие пациента, провоцируют серьезные последствия, включая импотенцию с бесплодием.
Простатит
Простатит возникает на фоне уретрита не только при распространении инфекции в область железы. Лимфатические узлы также могут способствовать проникновению возбудителя в простату. Проявляемая клиника отрицательно сказывается на состоянии иммунной системы. Её барьер значительно снижается. В железу проникают другие бактерии. Это может привести к тому, что у рассматриваемых патологий будут различные возбудители.
Общие проявления
К общему признаку обоих заболеваний урологи относят озноб, сменяющийся высокой температурой тела. Основной симптом – боль. Её испытывает пациент внизу живота, в области паха. Иногда тянет поясница. Может болеть внутренняя сторона бедер. Мужчина часто ходит в туалет, но мочеиспускание осуществляется проблематично. Появляется ощущение переполненного пузыря. После его опорожнения пациент не испытывает облегчения.
Уретрит с простатитом способствуют острому застою мочи. Его ликвидируют путем оперативного вмешательства.
При двойном воспалении появляются проблемы в работе нервной системы:
- депрессия;
- проблемы со сном;
- перемены в настроении.

Вышеописанная клиника развивается на фоне общего недомогания и болевого синдрома. У пациента появляется чувство апатии и беспомощности. Наблюдается усталость, злость и раздражительность. Плохая эрекция также отрицательно влияет на самочувствие. У мужчины происходит слабое семяизвержение. Половой акт сопровождается болью.
Герпетический простатит
Редко на фоне уретрита диагностируется герпетический простатит. Такое воспаление носит вирусную этиологию. Болезнь передается половым путем. Её возбудителем является вирус герпеса 2-го типа. Патология может протекать бессимптомно либо с ярко выраженными признаками. Герпесная инфекция – следствие первичного заражения, включая ОРЗ. Рассматриваемая форма заболевания нередко развивается на фоне переохлаждения. Для герпесного простатита характерны следующие признаки:
- появление пузырьков, язвочек на мошонке, пенисе, в промежности и в паху;
- отек пораженного участка;
- проблемное мочеиспускание;
- увеличение лимфатических узлов.
Одновременно пациент жалуется на высокую температуру тела и общее плохое самочувствие. Генитальный простатит бывает первичным и рецидивирующим. Когда патология носит скрытый характер, мужчины живут с данным недугом, не подозревая о нем. Сбой в работе иммунитета способствует размножению вируса и поражению соседних тканей, органов.
Бактериальный простатит
 Если уретритом был спровоцирован бактериальный простатит, проявляются следующие симптомы:
Если уретритом был спровоцирован бактериальный простатит, проявляются следующие симптомы:
- озноб;
- жар;
- болевой синдром в пояснице;
- проблемное и частое мочеиспускание;
- слабая струя урины.
Если не лечить острую бактериальную форму, она перейдет в хронический простатит. Последнее заболевание выявляется редко. Оно может быть спровоцировано и незначительным количеством бактерий, которые не устранил назначенный врачом антибиотик. Такое явление наблюдается, когда препарат подобран неправильно.
Чаще хронический бактериальный простатит длится 3 месяца, так как он склонен к рецидиву. Заболевание трудно поддается лечению. Оно может протекать без признаков либо сопровождаться болевым синдромом. При этом другие симптомы воспаления отсутствуют.
Инфекционный процесс может поражать мочевой пузырь. При таком диагнозе назначается комплексная терапия, направленная на устранение возбудителя. Сложнее лечится болезнь, если она сопровождается постоянной болью в низу живота, спины.
Синдром хронической тазовой боли
При неинфекционном патогенезе простатита, известного как синдром хронической тазовой боли, не наблюдаются признаки, типичные для инфицирования мочевого пузыря. Мужчина может периодически жаловаться на дискомфорт в области яичек и таза. Ему трудно и болезненно ходить в туалет, вести половую жизнь. Часто выявляется эректильная дисфункция. Симптоматика носит циклический либо постоянный характер. Если подобная клиника проявляется в течение 2-х и более месяцев, требуется срочная помощь уролога.
Диагностические методики
 При подозрении на простатит с уретритом показано комплексное обследование. Уролог собирает анамнез, определяет факторы, спровоцировавшие заболевания. Первичная диагностика – общее исследование урины и крови. Дополнительно специалисты назначают биохимию, исключают ВИЧ.
При подозрении на простатит с уретритом показано комплексное обследование. Уролог собирает анамнез, определяет факторы, спровоцировавшие заболевания. Первичная диагностика – общее исследование урины и крови. Дополнительно специалисты назначают биохимию, исключают ВИЧ.
Вторичная диагностика рассматриваемых патологий включает в себя проведение следующих манипуляций:
- Осмотр простаты ректальным способом.
- УЗИ мочевого пузыря.
Для определения точной локализации места поражения, а также для выявления степени инфицирования, пациенту назначают:
- спермограмму (исследуется семенная жидкость);
- мазок, взятый из уретры;
- сдачу секрета предстательной железы;
- урофлоуметрию.
Терапевтические методики
Если врач подтвердил уретропростатит, назначается срочное, профессиональное лечение. Антибиотики показаны в комплексе с физиотерапией и народными средствами. Массаж выполняется только квалифицированным специалистом.
Прием антибиотиков разных классов при простатите и уретрите – основа комплексного лечения. Их назначают на 2 недели. Дополнительно прописывают миорелаксанты, адреноблокаторы, иммуностимуляторы.
Принципы антибиотикотерапии
Если заболевание спровоцировано гонореей либо трихомонадой, назначают следующие медикаментозные средства:
- «Доксициклин» – эффективный тетрациклин, быстро устраняющий атипичные агенты. На фоне такого лечения часто проявляется побочная симптоматика: диарея, тошнота, головокружение.
- «Метронидазол»о – легко переносится пациентами. Принимается в течение 14 дней.
Если уретропростатит спровоцирован одновременно несколькими инфекциями, показан прием следующих антибиотиков:
- «Азитромицин» – эффективный макролид, который редко провоцирует побочные реакции. Длительность лечения – 3-5 суток.
- «Флуконазол» – действенное противогрибковое медикаментозное средство, быстро устраняющее кандидозный уретрит.
Если этиология развития заболеваний не определена, пациента лечат следующими препаратами:
- «Цефтриаксон» – антибиотик 3-го поколения с широким воздействием. С осторожностью назначается мужчинам, страдающим от колита.
- «Кларитромицин» – синтетический медикамент, действенный против многих бактерий. Принимается в течение 7-14 дней.

Дозировка любого медикамента зависит от веса пациента и тяжести уретропростатита. Прогноз при лечении острой стадии положительный.
Если мужчина на фоне антибиотикотерапии не чувствует облегчения в течение 5 дней, рекомендуется пройти повторное обследование. При наличии показаний назначается новый антибиотик.
Терапия хронического процесса носит затяжной и сложный характер. Мужчине прописывают следующие медикаменты:
- «Гентамицин» быстро устраняет воспаление, пагубно влияя на возбудителя болезни. Для рассматриваемого аминогликозида характерна высокая активность к разным микробам. Если выявлен только уретрит, дозировка рассчитывается с учетом веса больного. Количество приема – 2-3 раза в сутки. Длительность лечения – 10 дней.
- «Левомицитин». Антибиотик быстро устраняет инфекционного агента. Препарат противопоказан больным, страдающим от разных кожных патологий. Его не прописывают в комплексе с сульфаниамидами. При уретрите принимают по 2 таблетки трижды в сутки. Лечение длится до 7 дней.
При хронизации воспаленного процесса прописывают местные медикаментозные средства, включая «Фурацилин», «Гидрокортизон», «Мирамистин». Препараты вводят в мочеиспускательный канал. При тяжелом течении уретропростатита назначается операция.
Параллельно с комплексным лечением пациент должен соблюдать профилактические меры по предупреждению дальнейшего распространения инфекции. Необходимо правильно питаться, вести активную жизнь. На период проведения терапии следует отказаться от секса. Если назначенное лечение спровоцировало дополнительные симптомы, об этом рекомендуется сообщить урологу.
Источник
анонимно, Мужчина, 25 лет
Доброго времени суток.
Небольшая предыстория.
Мне 25 лет. У меня последние 10 лет обострялись проблемы с мочеиспусканием, на которые я внимания особо не обращал, а в последний год все стало еще хуже.
Конкретно :
1) cтал бегать в туалет часто, возможно каждые 30-45 мин. Вроде как сильно хочешь, приходишь в туалет, иногда ждешь по 20-40 секунд пока первая капля не упадет, в итоге кое-как еле-еле слабенько помочишься. А иногда всё нормально.
2) Если во время мочеиспускания чуть прикрываешь уретру крайней плотью, то напора практически нет, и идёт разбрызгивание мочи черти какое. Если мочишься в положении, пардон, “лысого одноглазого змея”, то напор вполне себе сильный (до полутора метров), но струйка очень-очень-очень тонкая, и мочишься очень долго.
3) После того, как сходишь, остаётся чувство, что сходил не до конца, вроде как моча еще осталась в пузыре, а мочиться больше не можешь
4) стал вставать ночью в туалет, где-то 1 раз за ночь.
5) Было за все время протекания болезни 3 эдаких “приступа-обострения”: сильно-сильно хочешь в туалет будто сейчас обмочишься, прибегаешь мочиться и не можешь вообще, ноющая боль в члене, его основании(как будто спазмы какие-то) и ужасная ноющая боль в промежности(или тазу, тяжело определить) с таким дискомфортом, что не можешь резко пошевелиться(как будто что-то себе ущемляешь внутри). В один из приступов этого обострения моча была мутная белая, в другие вроде нормальная желтая. Первый приступ был в 16 лет(9 лет назад, значения не придал потому как перед ним весь день на холоде в тоненьких штанах катался на лыжах, с дуру думал что что-то застудил и пройдет). Второй и третий приступы были примерно год назад, их разделяли полгода. В итоге в этих состояниях “щас, пардон, обоссусь – но поссать не могу” лежал в тепле и хлестал воду как сумасшедший – через какое-то время начинаешь мочиться по капле, через 3-4 часа отпускало, но оставался дискомфорт. Все случаи объединял только холод: в первом замерз на лыжах с вечера – с утра боль, во втором кондиционер машины градусах на 16ти холодная задница(в шортах) и спустя 5 часов – боль, в третьем – просто лежал в номере гостиницы с включенным кондиционером, результат за 3 часа такой же – боль и невозможность мочиться.
Обращался с этой проблемой к врачам-урологам. Предварительный диагноз в двух случаях был простатит. Назначили узи и лечение.
1Й курс:
1) таблетки профлосин 0.4Мг 1 штука в день (месяц приема)
2) таблетки эколевид 0.5Г 1 штука в день (10 дней приёма)
3) свечи диклофенак, по одной в день (10 дней приёма)
4) клизма с ромашкой, 1 раз в день 50мг (10 дней приема)
в общем, уролог сказал, что если это простатит, то на 3й день уже будет по-легче от такого лечения. В итоге после курса лечения каких-то изменений моего состояния здоровья не произошло вообще. Приступы с болью и невозможностью помочиться на то и приступы, что редки, и хрен знает повлияло ли лечение на них хоть как-то – не понятно. Но в целом тоже самое – частое мочеиспускание, слабый напор (или слишком сильный “на лысого” но ужасно тонкой струйкой, прям милиметр в диаметре), чувство не полностью опустошенного пузыря.
Более того, узи простаты(до начала лечения) вообще не выявило каких-либо отклонений от нормы. Короче, несколько врачей после разных процедур дали заключение, что никакого простатита нет.
В итоге, мне назначили новое лечение: таблетки спазмекс 5мг 2 штуки в день и свечи с прополисом 1 раз в день, в течении двух недель. Пролечился, изменений своего состояния не чувствую.
Короче, мне говорят, что не знают точно что это. Последнее предположение сделали о том, что это стрикрура уретры. Назначили уретроскопию. Пока еще не делал, в нашей жопе мира тяжело найти аппарат и специалиста, посему скорее всего придется делать в другом городе по случаю.
Скажите пожалуйста, симптоматика подходит под стрикруту уретры? Я почитал, что это, и в целом это мои симптомы и есть. Но мне непонятны эти приступы. При стрикрутре и возможно хололде как внешнем факторе может быть такое, что внезапно совсем не можешь поссать и повялется боль в члене, его основании и тазу(промежности) ??? Влияет ли стриктура именно на это? Или это посыл в ложном направлении?
На половом члене есть фимоз (легкий, головка в эрогированном состоянии оголяется, но с трудом и болью, может это еще как-то влияет на всю картину)
что это еще может быть такое? Помогите, пожалуйста, советом!
Для справки:
зппп нет. Половую жизнь не веду. Застоя спермы нет, мастурбация 1-2р в день-два.
Источник
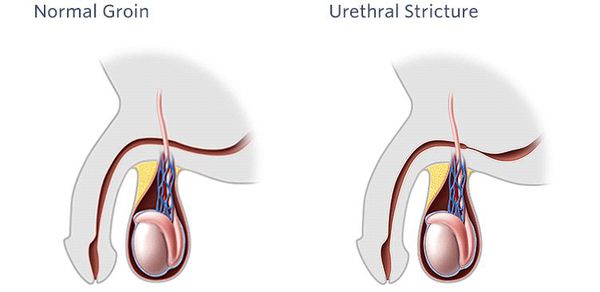
Стриктурная болезнь уретры (стеноз мочеиспускательного канала) — достаточно частая причина обращения пациентов к урологу. Стенозом называется полное нарушение проходимости или обструкция. Это очень тяжелое состояние, значительно ухудшающее качество жизни пациента, а порой приводящее к инвалидизации.[1][2][13]

Первые упоминания об этом заболевании были обнаружены на папирусах в гробницах фараонов около 3000 лет назад. Также упоминания о данной проблеме можно найти и в индийских Ведах, трудах Гиппократа и Авиценны.[1][2]
Стриктура мочеиспускательного канала (после доброкачественной гиперплазии предстательной железы) является второй по частоте причиной затруднённого мочеиспускания — ей страдает 1% мужчин.[1][3][4][6][11]
Уретральные стриктуры могут возникнуть в любом возрасте, преимущественно у лиц мужского пола. Значительно реже они встречаются у женщин.
К сожалению, в настоящее время отсутствует единое определение стриктуры уретры, которое полностью отражало бы суть происходящих функциональных изменений и удовлетворяло бы специалистов уретральной хирургии. Чаще всего используется следующее определение:
Стриктурой уретры называется рубцовое сужение просвета мочеиспускательного канала, которое сопровождается нарушением проходимости различной степени выраженности.
Всемирная организация здравоохранения и Международная урологическая ассоциация (SIU) рекомендуют определение, согласно которому под стриктурой мочеиспускательного канала рассматривают фиброзное сужение/стеноз любой части уретры, окружённой губчатым телом, возникшее в процессе формирования спонгиофиброза.[11] Сужения задней части уретры, которые не связаны с переломом таза, обозначаются термином “стеноз“. К нерекомендованным понятиям относятся «стриктура задней уретры» и «стриктура шейки мочевого пузыря».[7]
Большинство уретральных стриктур являются приобретёнными. Выделяют четыре основные причины:
- ятрогенная;
- идиопатическая;
- травматическая;
- воспалительная.[7][13]
Самую большую долю занимают ятрогенные стриктуры уретры, которые по данным разных авторов составляют от 33% до 45%.[1][2][13] Такие стриктуры мочеиспускательного канала являются последствием различных уретральных (медицинских) манипуляций.
Следует признать, что возрастание травматизма (производственного и бытового), а также существенное развитие хирургии предстательной железы, мочевого пузыря, частое выполнение различных эндоуретральных манипуляций способствовали существенному росту числа пациентов с рубцовыми стриктурами/стенозами мочеиспускательного канала.[12]
Ведущие причины формирования ятрогенных стриктур уретры:[13]
- Трансуретральные вмешательства, включая травматическую катетеризацию уретры.
- Посткатетерные стриктуры:
- ишемические;
- поствоспалительные;
- постлучевые;
- введение агрессивных химических веществ (серебро- и спиртосодержащие вещества);
- неудачное лечение гипоспадии;
- неоднократные бужирования.
Около 30% стриктур уретры являются идиопатическими (вызваны неустановленными причинами или возникли самопроизвольно). Наиболее вероятной причиной таких стриктур считается ранее незамеченная незначительная травма, например, повреждение промежности во время езды на велосипеде, мотоцикле или лошади.[7]
Идиопатические стриктуры часто локализуются в бульбозном отделе уретры и возникают преимущественно у молодых пациентов мужского пола (48%).[9] Вероятнее всего, это связано с недиагностированной детской травмой или врождённой аномалией развития уретры. У пожилых пациентов возможным механизмом являются снижение кровоснабжения и ишемия тканей.[9]
Следующей возможной причиной развития патологии является разрыв мочеиспускательного канала в результате травмы, перелома костей таза (у 10%) и огнестрельных ранений. Повреждение заднего отдела уретры при травматизации костей таза во время автомобильной катастрофы возникло у 68-84% пациентов, а у 25-60% — при падении на промежность.[1][2][8][13]
Воспалительные заболевания, такие как бактериальный уретрит, облитерирующий баланит, лихен склероз, также могут привести к формированию уретральной стриктуры. Бактериальный (гонококковый) уретрит как фактор развития стриктуры чаще встречается в развивающихся странах. Другие причины составляют лишь незначительную часть.
Более наглядно основные причины развития стриктуры уретры представлены в таблице ниже.
| Врождённые патологии | Травмы |
|---|---|
| Идиопатические нарушения | Ишемия |
| Инфекция | Радиотерапия |
| Катетеризация | Лихен склероз |
| Трансуретральные манипуляции | Неудачное лечение гипоспадии |
Источник
