При простатите сперма зеленоватая
Мужская сперма – вязкая субстанция, состоящая из сперматозоидов и семенной жидкости, представляющей собою смесь секретов семенных пузырьков и предстательной железы. В норме цвет здорового эякулята колеблется от светло-белого до молочного, его оттенки могут отличаться и зависеть от индивидуальных особенностей, здоровья органов половой системы и питания.

Некоторые урогенитальные инфекции, травмы, болезни и продукты способны повлиять на окраску мужского семени. Разберемся, почему появляется мужская сперма с зеленоватым оттенком.
Окрашивающие факторы
Окрас семенной жидкости является важным параметром для качественной оценки состояния репродуктивного материала. В норме она должна быть белой или желтоватой, бурое, серо-зеленое, зеленоватое или красное ее окрашивание говорит о патологии.
Сперма состоит из огромного количества сперматозоидов и не менее внушительного количество активных веществ. В ее составе можно обнаружить:
- Холестерин и холин.
- Ферменты и витамины.
- Органические кислоты.
- Спермин и инозид.
- Мочевину и мочевую кислоту.
- Антитела, минералы и т. п.
В теле здорового мужчины весь этот сложный репродуктивный «букет» оформляется в белесую мутную, вязкую жидкость, активным компонентом которой являются мужские гаметы. Жидким составляющим служит семенная плазма, которая образуется в мужском организме в результате слаженной работы трех желез: семенников, простаты и куперовых (бульбоуретральных) желез.
Семенные пузырьки располагаются на задней поверхности предстательной железы, их семявыводящие пути ведут к мочеиспускательному каналу, месту выхода спермы.
Простата – важный орган внутренней секреции, участвующий в синтезе и транспорте семенной жидкости, контролирующий мочеиспускание и эрекцию, обеспечивающий жизнеспособность и транспорт спермиев.
Куперовы железы – парные мелкие железы внешней секреции, выделяющие при половом возбуждении прозрачный и вязкий секрет солено-сладковатого вкуса. Здоровым считают белый или серовато-белый эякулят.
На сперматозоиды приходится всего 5% от общего объема эякулята, именно им мужское семя обязано белесоватому окрасу. Чем большее хвостатых гамет в семенной плазме, тем насыщенней ее цвет. Сниженное содержание спермиев объясняет прозрачность эякулята.
Отклонения от нормы
А что если сперма желтая, серо-зеленая или зеленоватого цвета?
Если эякулят далек от идеала, не всегда можно судить о заболевании, повлиять на его окрас может образ жизни и питание мужчины. Изменить оттенок в необычную сторону могут:
- Прием лекарственных препаратов: некоторые антибиотики и витамины могут придать желтизны мужскому семени.
- Употребление продуктов, в составе которых имеются искусственные красители зеленого цвета, при этом параллельно наблюдается типичное окрашивание мочи.
- Частота сексуальных контактов: воздержание способствует насыщению цвета, бурная половая жизнь приводит к тому, что семенная жидкость становится прозрачной. Это свидетельствует об отсутствии спермиев – азооспермии, при которой наблюдается бесплодие.
На цвет спермы влияют самые разные факторы, в числе которых не совсем опасные. Сероватое или слегка желтоватое окрашивание эякулята, ближе к белому, не должно беспокоить. Заметное потемнение или появление зеленого оттенка говорит о проблемах и является поводом обращения к специалисту (урологу, андрологу).
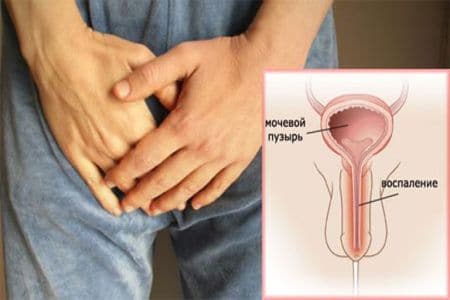
Следует учесть, к изменению окрашивания могут привести воспаление в органах репродукции и травмы уретры, которые случаются при рискованных сексуальных экспериментах.
Появление красноватого, коричневого, серо-зеленоватого или ярко-зеленого эякулята – серьезный сигнал о присутствии патологии. Подобный факт не должен остаться без внимания, для уточнения некоторых моментов мужчине необходим полный анализ спермы: сперматограмма.
Зеленый цвет эякулята указывает на патологию, сперма зеленоватого оттенка – яркое свидетельство присутствия воспаления в предстательной железе, яичках или семенных пузырьках. Подобный симптом возможен при наличии гнойной инфекции урогенитальной области. Зеленые гнойные выделения из уретры, попадающие в сперму, могут привести к баланопоститу – воспалению крайней плоти. Если к зеленому окрасу эякулята добавится неприятный запах, то это явный признак ЗППП (заболеваний, передающихся половым путем).
Гной – это мутный экссудат желтого, желто-зеленого, ярко-зеленого и зелено-серого цвета, образующийся в результате гнойного воспаления тканей. В нем абсолютно всегда присутствуют гноеродные бактерии, ставшие причиной воспаления. Обычно это:
- Стафилококки.
- Стрептококки.
- Гонококки.
- Клебсиелла.
- Протей.
Гной подлежит исследованию, поэтому если сперма вдруг стала зеленой или близко к тому, можно предположить о наличии гноеродной инфекции в половых органах, которая бывает при пиоспермии.

Пиоспермия — патология, при которой сперма становится зеленой или серовато- зеленой в результате наличия в ней гнойных выделений, при этом часто присутствует зловонный запах. Причиной «зелености» служит запущенная форма уретрита, орхита или эпидидимита (воспаления семенникового придатка).
Кроме зеленого окраса спермы повод для волнений:
- Существенное изменение консистенции семени (эякулят становится очень жидким или чрезмерно густым с зелеными включениями).
- Появляется болезненность при мочеиспускании.
- Отмечается повышение температуры до 38-39⁰ С.
- Появляется покраснение, болезненность и отек полового члена или мошонки.
С зеленой спермой все понятно, а если эякулят красноватый?
Подобное явление бывает при присутствии в сперме крови, которая может попасть в эякулят из семенных пузырьков, семявыводящих путей и простаты. Гемоспермия часто сопровождается:
- Потемнением мочи.
- Затрудненностью в мочеиспускании.
- Присутствуют боли в яичках и мошонке.
Причиной гемоспермии бывают свежие или застарелые микротравмы, окрашивание семенной жидкости может быть от ярко-красного до бурого (старая кровь).
Желтизна спермы (исключение – желто-зеленый окрас) является нормальным явлением. Это объясняется рядом причин и не считается патологией. Бывает при долгом сексуальном воздержании, после приема некоторых антибиотиков, у мужчин в возрасте. Спровоцировать подобное явление может рацион, богатый серосодержащими продуктами (бобы, чеснок, капуста, морская рыба).
Зеленая сперма – безусловно, патология, и, скорее, запущенная. Появление такого окраса – повод к немедленному обследованию и лечению.
Загрузка…
Источник
Сперма зелёного цвета характерна для мужчин, в организме которых протекает воспалительный процесс. Воспаление может быть вызвано венерической инфекцией, грибком, бактериями. Семенная жидкость меняет свой обычный цвет на зелёный, вследствие наличия в ней лейкоцитов, попадания примеси гноя или мочи. Пациент может ощущать изменение её консистенции, чувствовать жар, при мочеиспускании возможно появление жжения. Возможно появление неприятного запаха, возникают внешние проявления воспаления (отёк яичек, налёт на головке и теле пениса).
Какой цвет является нормой?
Цвет спермы напрямую связан с ее концентрацией и питанием. Её можно разделить на три основных компонента: семенная жидкость, вырабатываемая семенными пузырьками; секрет, вырабатываемый простатой и жидкость, содержащая половые гаметы. Цвет её варьируется от молочно-белого до белого с серым оттенком. Если в ней много сперматозоидов, то она будет белой.
Какие факторы влияют на цвет:
- Употребляемая пища. Этот фактор влияет на окрашивание жидкости и запах. Если в еде много красителей, то сперма меняет цвет так же, как и моча.
- Половые клетки. Приём лекарств влияет на выработку сперматозоидов и их содержание в секрете. Если мужчина долгое время болел и лечился курсом антибиотиков, то цвет становится желтым. Меняет она цвет и от витаминов.
- Частота секса. Цвет также может зависеть от периода воздержания.
- Наличие или отсутствие болезней. Они могут присутствовать в организме мужчины, перейдя в хроническую стадию, иметь инфекционную или грибковую природу. Кроме изменения цвета могут быть и другие симптомы заболевания.
Почему сперма стала зеленой?
Первый признак воспалительного процесса при инфекционных, грибковых и других заболеваниях мочеполовой системы. Цвет её становится зелёного оттенка из-за лейкоцитов, гнойной примеси или попадания мочи в сперму. Это необязательно венерическое заболевание, возможно это размножение условно-патогенной микрофлоры или при уменьшении полезных бактерий. А может быть изменение цвета спермы связано с инфекционным заражением грибками, бактериями и др. Стоит понаблюдать за другими симптомами заболевания. Какая симптоматика может появиться:
- Лихорадочное состояние, жар.
- Жжение в момент мочеиспускания.
- Неприятные ощущения при сексе.
- Сперма приобрела неприятный аромат.
- Есть другие негативные изменения на внешних половых органах (отёчность мошонки или яичек, белый налёт на головке).
- Боли и дискомфорт в мошонке.
- Окрас спермы поменялся из-за недавней болезни.
- Замечены сгустки крови или гнойные выделения.
На изменение консистенции и цвета может влиять несколько причин: природа и стадия болезни (острая или хроническая), насколько сильный у мужчины иммунитет, присутствие или отсутствие вторичных заболеваний.
Симптомы многих половых болезней похожи, поэтому их сложно диагностировать. Что может быть причиной зелёной спермы:
- Микоплазма, хламидиоз, уреаплазмоз. Семенная жидкость выделяется со слизью и большим количеством лейкоцитов. Симптомы: жжение, зуд в половых органах, усиливается при мочеиспускании.
- Трихомониаз, гонорея. В сперме появляются примеси гноя, наблюдается дискомфорт при сексе, возникают режущие боли при мочеиспускании, появление выделений в виде хлопьев.
- Баланопостит. У больного начинаются выделения полные слизи и гноя, жидкость меняет свой цвет на зелёный. Мягкие ткани отекают, возникает боль при мочеиспускании и при занятиях сексом.
Заболеваний, которые меняют цвет спермы много, поэтому необходимо пройти комплексное обследование с использованием лабораторных анализов.
Как диагностировать заболевание?
Самая эффективная диагностика происходит при помощи спермограммы, которая позволяет вывить урологические заболевания даже на начальной стадии. Этот метод позволяет понять состав семенной жидкости, качество спермы. Таким методом легко проверить репродуктивную систему мужчины, его способность к воссозданию рода, выявить заболевания половой сферы. Для анализа мужчине необходимо предоставить врачам сперму после 3-дневного воздержания, чтобы результаты исследования были более достоверными. Исследование начинается в течение 60 минут после сдачи анализа.
Анализ крови на полимеразную цепную реакцию. Это эффективный способ диагностирования наличия или отсутствия заболеваний, передающихся половым путём и возможность их лечения тем или другим медицинским препаратом. Кровь сдают утром, до взятия анализа мужчине ничего нельзя есть. В это время восстанавливается генетическая цепочка вирусов и микроорганизмов, которые привели к этому заболеванию. С помощью такого метода диагностики легко выявить практически любую инфекцию.
Мазок из уретры. Этот анализ поможет выявить причину заболевания репродуктивной системы мужчины.
В уретру вводится специальный зонд на 30 мм. Процедура неприятная — ещё 24 часа после взятия мазка сохраняются болезненные ощущения. Общий анализ крови. Эта методика исследования помогает выявить воспаление, хронические стадии болезней, которые делают сперму зелёной. Исследование мочи. Репродуктивная и мочевыделительная система взаимосвязаны и заболевания легко переходят из одной в другую. Например, воспаление в простате легко приводит к воспалительному процессу в мочевом пузыре. Так, можно проверить функционирование почек и работу мочеиспускательного канала.
Как вернуть здоровую сперму
Врачи используют комплексную терапию, совмещая медикаментозное воздействие с активированием защитных сил организма. Курс антибиотиков. Такое лечение назначается врачом в случае поражения репродуктивной системы бактериальным заболеванием. Это может быть гонорея, хламидиоз или сифилис. Антибиотики назначаются для приёма внутрь. В отдельных случаях врач рекомендует лечение ректальными свечами. Кроме того, курс антибиотиков лечит не только саму болезнь, уничтожая бактерии, но и используется в качестве профилактических мер после заболевания, передающегося половым путём.
Лекарства, убивающие грибок. Этот тип лекарств используется там, где антибиотическая терапия не приносит никакого результата. Препараты, предлагаемые врачом: Миконазол, Микафунгин, Флуконазол. Лекарства для местного применения. Это ванночки для половых органов местного действия устраняющие воспаление, мази. Например, обработка поражённых поверхностей, Мирамистином или Хлоргексидином. Поднятие иммунитета. Такие препараты помогают восстановить защитные функции организма. Это Иммудон, Амиксин, Иммунорм. После лечения этими препаратами организм сам настраивается на уничтожение болезнетворных микроорганизмов.
Что будет если не лечить?
Если не лечить воспалительный процесс, то у мужчины возникают осложнения. Это может быть простатит, переходящий в хроническую стадию. Его симптомы: боли в поясничном отделе нередко принимаемые за приступы радикулита, отдающие вниз живота и прямую кишку. Из-за простатита у мужчины снизится потенция, ухудшится эрекция. В долгосрочной перспективе такое заболевание приводит к раку предстательной железы.
А также не вылеченные вовремя заболевания могут спровоцировать бесплодие. При нём снизится качество спермы и уменьшиться количество половых клеток, что негативно скажется на способности зачатия. Чтобы не получить заболевание, передающееся половым путём мужчине необходимо заниматься сексом с непроверенными партнершами только в презервативе и периодически проходить обследование. Такие меры позволят снизить вероятность появления у него спермы зелёного цвета, сохранят мужское здоровье на долгие годы.
Источник

- Содержимое:
- Как простатит влияет на сперму
- Как выглядит сперма при простатите
- Кровь в сперме при простатите
- Проблемы с выбросом сперматозоидов
- Подвижность сперматозоидов
- Спермограмма при воспалении простаты
- Можно ли по спермограмме определить простатит
- Зачем делать спермограмму при простатите
- Как подготовиться к забору эякулята
- Результаты спермограммы при простатите
- Как улучшить сперму при простатите
Простатит — у большинства мужчин заболевание прочно ассоциируется с пожилым возрастом, нарушением мочеиспускания. На самом деле, часто простатит путают с аденомой предстательной железы или гиперплазией, которые на самом деле встречаются у мужчин после 45-50 лет и в основном проявляются в дизурических расстройствах.
Простатит – это воспаление простаты. Заболевание встречается независимо от возраста мужчины. Воспалительный процесс протекает в латентной форме, практически не проявляется симптоматикой, что усложняет его диагностику. Изменения, которым подвергается сперма и спермограмма при простатите, два самых информативных источника дифференцирования патологии.
Как простатит влияет на сперму
Основной удар заболевание наносит по репродуктивной функции мужчины. На начальных этапах ухудшается качество эякулята, наступает бесплодие. Запущенные нарушения приводят к эректильной дисфункции. Нередко, супружеской паре, безуспешно пытающейся завести ребенка, врачи настоятельно рекомендуют обследоваться на наличие простатита.
Воспалительный процесс затрагивает смежные ткани, влияет на семенные протоки, микрофлору железы. Основные нарушения, так или иначе отражающиеся на качестве спермы при простатите, следующие:
- Снижение потенции и полового влечения. Бактерии и патогенные микроорганизмы уничтожают активные клетки, продуцирующие выработку мужского гормона. Нехватка тестостерона и природная тяга к противоположному полу снижается.
- Отсутствие спермы при эякуляции — практически 50% от общего объема семенной жидкости продуцируется в предстательной железе. При воспалении снижается выработка эякулята. В запущенной стадии у пациента диагностируются состояния, при которых полностью исчезла сперма.
- Отсутствие оргазма — в период острого воспаления сперма не выстреливает, а вытекает. Оргазм слабый или вообще отсутствует. Во время соития и эякуляции мужчина испытывает неприятные ощущения.
- Появление спаек в семенных каналах. Фаза латентного воспаления характеризуется патологическим изменением тканей. Появляются рубцы, что и объясняет влияние простатита на подвижность сперматозоидов. Если учесть, что семенная жидкость в этот момент под воздействием воспаления загустевает, вероятность оплодотворения снижается к минимуму.
- Разрушение целостности сперматозоидов. Гистамин негативно влияет на половые клетки, разрушает их структуру. Микробы сокращают жизнь сперматозоидов. Создаются клетки, по своей структуре похожие на половые. Вследствие аутоиммунных процессов макрофаги атакуют сперматозоиды, начинается самоуничтожение собственных структур организма.
- Нарушение функциональности предстательной железы. Воспаление, застойные явления приводят к замедлению продуцирования семенной жидкости. У мужчины при эякуляции выходит густая сперма, с вкраплениями в виде нитей.
В тяжелых случаях наблюдается ретроградная эякуляция или обратный выброс. Сперма попадает в мочевой пузырь, диагностируется сухой оргазм.
Негативное влияние простатита на количество сперматозоидов и нарушения в деятельности предстательной железы со временем становятся причиной необратимых изменений, приводящих к бесплодию.
Как выглядит сперма при простатите (цвет, состав, текучесть)
Даже если нет других симптомов, мужчина может самостоятельно заподозрить наличие воспаления предстательной железы, обратив внимание на три важных изменения эякулята:
- Цвет спермы — в норме семенная жидкость серовато-белого оттенка, имеет эффект опалесценции (мерцания на свету). Любые изменения цвета спермы указывают на наличие патологических нарушений в простате.
- Состав спермы — в нормальном состоянии в семенной жидкости отсутствуют чужеродные вкрапления. Густая сперма, по консистенции напоминающая комки манной каши, наблюдается при агглютинации и характерна для хронического воспаления простаты.
Прозрачная консистенция эякулята (независимо от частоты половых актов), указывает на отсутствие в нем сперматозоидов и говорит о бесплодии. - Текучесть — чрезмерно вязкая сперма с комками и нитеобразными вкраплениями – признак, однозначно указывающий на наличие воспаления в мочеполовой системе. Но не всегда катализатор изменений именно простатит.
Если во время оргазма выделяются желеобразные сгустки, у мужчины может быть любое воспалительное заболевание: цистит, пиелонефрит, уретрит.
Жидкая сперма, возникающая после нескольких половых актов – нормальное явление. Но если консистенция не меняется при долгом отсутствии секса – тревожный признак, указывающий на нарушения работы простаты.
Чаще всего мужчин настораживают и побуждают обратиться к врачу изменения цвета семенной жидкости. Оттенки указывают на следующие патологии и сопутствующие заболевания:
- Желтоватые сгустки в сперме — не всегда сигнализируют о нарушениях. У некоторых пожилых мужчин появление желтого оттенка связано с возрастными изменениями в организме. Семенная жидкость идет по одному каналу с мочой, на цвет могут также влиять принимаемые антибиотики, продукты, содержащие природные или искусственные красители.
Если сперма стала насыщенного жёлтого цвета, с зеленоватым ядовитым оттенком – это указывает на простатит, орхит, везикулит или эпидидимит. Неприятный запах говорит о развитии онкологии. - Сперма розового цвета — указывает на травмы внутренних тканей, может быть признаком простатита и рака железы.
- Темная сперма — симптом, характерный при попадании «старой» крови в эякулят. Гемоспермия наблюдается при воспалении яичек, семявыводящих путей, пузырьков. Если к симптому добавляются проблемы с мочеиспусканием, преждевременной эякуляцией – диагностируется простатит. У мужчин после 50 лет гемоспермия указывает на онкологию.
Простатит однозначно влияет на качество спермы. Нарушения вызывают болезнетворные организмы, поражающие как саму железу, так и половые клетки. Вид спермы при воспалении простаты: цвет, состав, текучесть – помогают дифференцировать отклонения и назначить эффективное лечение.

Кровь в сперме при простатите
Появление гемоспермии – тревожный симптом, требующий обратиться к врачу за дальнейшей консультацией и обследованием. Оттенки цветов варьируются от алого до темного. Кровь в сперме или гемоспермия появляется при травмах внутренних органов репродуктивной системы.
{banner_toptext}
Принято различать два вида нарушений:
- Истинная гемоспермия — кровь попадает в сперму и перемешивается в предстательной железе, яичках и семенных протоках. Эякулят имеет темный окрас. Коричневая сперма появляется при поражении простаты вследствие воспаления или онкозаболевания.
- Ложная гемоспермия — в уретральном канале находится множество сосудов. Вследствие воспаления или травм повреждаются ткани. Из сосудов в уретру попадают эритроциты, окрашивающие жидкость в алый оттенок.
Не стоит сильно переживать, если кровянистые выделения носят временный характер. Стойкая гемоспермия не проходящая в течение нескольких суток – проявление воспалительного процесса, затрагивающего как саму железу, так и окружающие репродуктивные органы. Причина крови в сперме определяется после сдачи клинических и биохимических анализов.
Проблемы с выбросом сперматозоидов
Еще один характерный признак простатита – задержка или полное отсутствие спермы при половом акте. Нарушения делят на три группы:
- Отсутствие оргазма, независимо от длительности полового акта.
- Эякуляция присутствует, но выделяется небольшое количество семенной жидкости.
- Сухой оргазм, при котором полностью отсутствует сперма.
Асперматизм или аспермия – наблюдается не только при простатите, но и при других нарушениях: травм позвоночного столба, диабете, поврежденных нервных окончаний, как следствие простатэктомии.
В случае воспалительных процессов в предстательной железе, задержка спермы или ретроградная эякуляция происходит по следующим причинам:
- Снижается продуцирование семенной жидкости.
- В результате воспаления образуются спайки и рубцы на тканях. Если изменения затронули семявыводящие протоки, на то указывает маленькое количество спермы, снижается уровень жизнеспособных половых клеток. Зачать ребенка в этом состоянии можно только после проведения хирургической операции.
На начальных стадиях, пока рубцы еще не загрубели, назначаются медикаментозные препараты, позволяющие обойтись без операции и улучшить диагностированную плохую подвижность семени. К сожалению, в большинстве случаев проблему диагностируют в запущенном состоянии, поэтому для устранения причин бесплодия требуется хирургическая терапия. - Изменяется структура железы — одна из основных функций простаты, закрывать мочевой пузырь от попадания в него семенной жидкости. После появления рубцов и изменения структуры тканей, уменьшение объема спермы происходит, в том числе и по причине обратного сброса семени. Жидкость вместо попадания в уретральный канал, вбрасывается в мочевой пузырь.
Ретроградная эякуляция происходит по причине выполненной ранее простатэктомии и при хроническом простатите.
Полное отсутствие эякулята или состояния, когда выделяется мало спермы, должны исследоваться клинически. Ранняя диагностика необходима для эффективного лечения нарушений.
Подвижность сперматозоидов при простатите
Предстательная железа имеет важное функциональное значение и участвует в выработке следующих элементов:
- Вырабатывает слизь, необходимую для смазывания уретрального канала, скольжения спермы и мочи.
- Продуцирует простатический секрет – 55-60% от состава спермы.
- Играет роль клапана, перекрывающего поступление эякулята в мочевой пузырь, а мочи в уретральный канал.
Негативное влияние хронического простатита оказывается на каждую из перечисленных функций. Дополнительно в предстательной железе создается кислая микрофлора, губительная для сперматозоидов. От постоянной нагрузки вследствие воспалительного процесса происходит уменьшение количества эякулята.
Бактерии используют сперматозоиды в качестве транспортного средства. У половых клеток снижается способность распознавать правильный путь к яйцеклетке и разрушать ее оболочку. Блокирование функции (хемотаксиса), причина снижения подвижности сперматозоидов и развития бесплодия.
Спермограмма при воспалении простаты
Простатит влияет на спермограмму. При первых подозрениях на заболевание, пациенту обязательно назначают клиническое исследование эякулята. По результатам подтверждают или опровергают наличие воспалительного процесса мочеполовой системы.
При исследовании в расчет принимают несколько показателей:
- Время разжижения.
- Кислотность.
- Объем спермы при эякуляции.
- Концентрация половых клеток.
- Общее количество сперматозоидов.
- Подвижность.
- Живучесть.
- Соотношение поврежденных и нормальных сперматозоидов.
- Наличие антиспермальных тел, эритроцитов, лейкоцитов, слизи.
Расшифровка анализа делается с учетом особенностей половой жизни пациента. Свои коррективы вносит долгое воздержание или частые занятия сексом, возраст.
Можно ли по спермограмме определить простатит
Воспаление предстательной железы определяют методом дифференциальной диагностики. Результаты спермограммы показывают наличие воспаления, что дает возможность заподозрить простатит. Для уточнения диагноза потребуется сдать дополнительные анализы и пройти инструментальное обследование (МРТ, ПЭТ-КТ, ТРУЗИ).
При хроническом простатите однозначно будет плохая спермограмма. Но нарушения могут быть следствием любого другого воспалительного процесса.
Зачем делать спермограмму при воспалении простаты
Забор спермы для исследования в первую очередь предназначен для определения причин бесплодия. Спермограмма входит в традиционный курс обследования пары, которая не в состоянии зачать ребенка в течение долгого времени и по этой причине обращается к врачу.
Посев спермы при простатите требуется редко, обычно в ситуациях, когда другие анализы не дали возможность поставить точный диагноз. Некоторые показатели помогают определить наличие нарушений в работе мочеполовой системы. Спермограмму назначают после терапии воспаления простаты, чтобы убедиться в эффективности терапии.

Как подготовиться к забору эякулята
Точные результаты напрямую зависят от правильной подготовки к сдаче анализов. Основные рекомендации к проведению спермограммы:
- Половое воздержание — соблюдают в течение 4-5 дней. Максимальный срок застоя спермы не более 7 дней.
- Отказ от вредных привычек — перед проведением диагностики отказываются от алкоголя и курения. Вредные привычки приводят к тому, что могут ухудшиться морфологически нормальные показатели и результат станет в корне не верным.
- Загар, посещение бань и соляриев непосредственно перед забором эякулята вызывают отклонения спермограммы.
Забор семенной жидкости делают в больнице или в домашних условиях (в этом случае образцы пригодны для анализа в течение 1 часа).
Результаты спермограммы при воспалении простаты
Как уже замечалось, при исследовании эякулята, первоочередная задача подтвердить или опровергнуть наличие бесплодия. Дополнительная цель диагностировать изменения в сперме, указывающие на простатит.
Для воспаления предстательной железы характерны следующие изменения:
- Красный или темно-бурый цвет. Гной в спермограмме обнаруживается при изменении оттенка эякулята до ядовито-желтого.
- Увеличившаяся свыше 0,5 см вязкость.
- Показатели кислотности ниже или свыше 7,2-7,8 единиц.
- Повышенное количество лейкоцитов. Единичные эритроциты указывают на воспаление в мочеполовой системе, а также разрастания камней, травмы и опухолевые процессы.
- Слизь — характерный симптом при гнойном простатите.
- Амилоидные тельца — наблюдаются при вялотекущем воспалении предстательной железы.
Результаты спермограммы и существующие отклонения нельзя считать абсолютным доказательством присутствия простатита. Требуется уточнение диагноза и проведение дополнительных клинических и биохимических исследований.

Как улучшить сперму при простатите
Если пара твердо настроена иметь ребенка, простатит в 70% случаев, кончено при условии соответствующего медикаментозного лечения и соблюдение рекомендаций уролога, не будет проблемой. Улучшить показатели спермограммы можно комплексной терапией:
- Борьба с воспалением простаты. Главная причина бесплодия – это простатит. Мужчине придется пройти комплексную терапию, включающую в себя: курс антибиотиков, препаратов НПВС, прием гормонов.
После лечения спермограмма восстанавливается через 2-3 месяца. За это время происходит полное обновление эякулята. Спермограмма после лечения простатита, сделанная раньше этого срока, не считается достоверной. - Медикаментозная терапия, направленная на снижение симптоматики и проявлений заболевания. Прописываются препараты, улучшающие качество спермы: подвижность, живучесть, стимулирующие выброс эякулята и т.п.
- Корректировка образа жизни — для восстановления сперматогенеза потребуется отказаться от алкоголя и никотина. В последнем содержатся канцерогенные смолы, снижающие количество сперматозоидов и способствующие бесплодию.
В рацион вводят обильное питье. Предпочтение в питании отдают чесноку, орехам и тыквенным семечкам, другим фруктам и овощам. Бананы способны повысить подвижность сперматозоидов и увеличить их жизнеспособность. - Физические упражнения — улучшить спермограмму при хроническом простатите можно с помощью регулярных занятий спортом. Исключаются силовые нагрузки на область малого таза. Оптимальное решение – гимнастика Кегеля, улучшающая эректильную функцию и устраняющая застойные явления. Подойдут Йога и гимнастика Цигун.
Ни один препарат не способен восстановить подвижность сперматозоидов, если вести неправильный образ жизни: злоупотреблять алкоголем и отказаться от прохождения курса медикаментозной терапии.
После лечения простатита пациенту назначают группу препаратов, стимулирующих выработку спермы, усиливающих ее выброс и содействующих живучести сперматозоидов.
В курс терапии входят:
- Сперм Актин, Тентекс форте — препараты, усиливающие выброс спермы, увеличивающие количество эякулята и оплодотворяющую способность половых клеток.
- Спеман, Профертил — комплексные препараты для лечения простатита и улучшения качества спермы. Действие лекарственных средств направлено на восстановление структуры предстательной железы.
- Сперотон — увеличивает подвижность сперматозоидов, содержит цинк и селен – основные источники мужского здоровья.
Чтобы убедиться в эффективности терапии, повторять спермограмму после лечения простатита надо через 30-60 дней. За это время проходит полный цикл семенной жидкости. Из организма выходит поврежденный эякулят и заменяется новой семенной жидкостью.
Кровь в сперме после лечения исчезает через 1-2 недели, при условии, что терапия принесла результат. Нормализуется эректильная функция, исчезают боли во время занятий сексом.
Если при повторном исследовании после лечения простатита диагностировали существенное улучшение спермограммы, можно начинать планировать ребенка. Как правило, беременность наступает при незащищенных половых контактах в течение первых 6 месяцев.
В тяжелых случаях, когда после лечения простатита перестала выделяться сперма, но пара все равно настойчиво хочет завести ребенка, рекомендуется методика искусственного оплодотворения. При ретроградной эякуляции забор спермы мужчины выполняют из мочевого пузыря.
Бесплодие, по причине хронического простатита не всегда окончательный приговор. Соблюдение рекомендаций врача, прохождение медикаментозной терапии и ранняя диагностика нарушений, существенно улучшат результаты спермограммы и сделают возможным оплодотворение.
Источник
