При молочнице температура 37


Беременность – это поистине волнительный и памятный период в жизни каждой женщины. Однако обычно первые ее недели протекают незаметно для будущей мамы. Большинство девушек узнают о своем положении при появлении задержки менструации и двух полосок на тесте.
Содержание:
Субъективные первые признаки беременности
Внешние изменения во время первых дней беременности
Клинические симптомы в начале беременности
Итог
Некоторые женщины так ждут наступления беременности, что пытаются определить, наступило ли зачатие буквально в первые недели. Какие же симптомы могут об этом рассказать? Читайте далее.
Субъективные первые признаки беременности
Часто первые изменения в организме, которые женщина дифференцирует, как признаки наступления беременности, могут оказаться симптомами ПМС. Однако, если вы ранее никогда не страдали предменструальным синдромом, следует обратить на них внимание:
Ощущение слабости, недомогания и повышенная утомляемость даже при привычных нагрузках.
Появление сонливости в дневное время и бессонница ночью.
Нестабильное эмоциональное состояние. Настроение женщины может на считанные секунды кардинально измениться без веских на то причин.
Ощущение тяжести в нижней части живота, пояснице и в области малого таза.
Постоянная головная боль и головокружение.
Изменение либидо. Причем оно может как снижаться, так и повышаться.
Периодическое ощущение жара или озноба, которые сменяют друг друга.
Повышение чувствительности молочных желез вплоть до того, что любое прикосновение к груди отзывается крайне неприятными ощущениями и даже болью.
Увеличение аппетита или изменение пищевых привычек. Девушка уже с первых дней беременности может захотеть больше есть или употреблять те блюда, которые раньше не любила.
Появление необоснованного чувства тошноты. В некоторых случаях появляются изжога и рвота. Такое состояние называется токсикозом.
Повышение чувствительности к запахам и извращение обоняния.
Все вышеперечисленные признаки не могут точно дать ответ на вопрос: наступила беременность или нет? Однако они позволяют ее заподозрить и перейти к более точным и надежным методам диагностики.
Внешние изменения во время первых дней беременности
Также помимо симптомов, указанных в предыдущем разделе статьи, которые женщина отмечает сама, возникают и определенные внешние перемены, заметные для окружающих людей.
На фоне гормональной перестройки могут появиться проблемы с кожей. Многие девушки, которые ранее не страдали от прыщей замечают, что стали возникать высыпания.
Отечность области лица, рук и ног также сопровождают период беременности, в том числе и на ранних сроках. Иногда их выраженность достигает такой степени, что девушка не может ходить в своей обычной обуви.
Грудь может увеличиваться на 1-2 размера уже в первые недели беременности. При этом отмечается появление на ней венозного сосудистого рисунка и потемнение ареола сосков.
Также повышается пигментация средней линии живота, идущей от пупка к лобку. Этот симптом отмечается у большинства беременных женщин.
На коже лица часто появляется румянец. Такой признак объясняется усилением кровотока в организме будущей матери.
Клинические симптомы в начале беременности
Уже в первые несколько дней после зачатия возможно развитие следующих состояний и изменений в организме беременной девушки:
Ранний фактор. Так называется особое вещество, выделяющиеся в 1-2 сутки после оплодотворения. Согласно полученным данным его обнаруживают у 67% обследуемых женщин, у которых в последствии была подтверждена беременность.
Кровянистые выделения из половых путей. Они могут иметь желтоватый или розоватый оттенок и появляются при прикреплении плодного яйца к маточным стенкам. Обычно происходит это в конце первой, начале второй недели после зачатия.
Повышение базальной температуры, которое появилось к моменту овуляции, сохраняется длительное время, если произошло оплодотворение. Ее измерение может косвенно подтвердить наступление беременности. Также может повышаться до 37 градусов и общая температура тела.
Парестезии, болезненные ощущения и судороги в икроножных мышцах. Как правило, они возникают поздно вечером или ночью, вызывая нарушения сна и даже бессонницу.
Снижение уровня артериального давления, которое проявляется сильной слабостью и головокружением. При значительной гипотонии возможен обморок. Риском развития такого состояния является длительное нахождение в душном, непроветриваемом помещении или в положении стоя.
Снижение иммунитета. Проявляется частыми простудами. Также на фоне иммунодефицита беременных может беспокоить кандидоз половых органов или, иначе, молочница.
Учащение позывов на мочеиспускание. Чаще это симптом появляется на более поздних сроках беременности, но может возникнуть и в первые дни.
Несмотря на огромное количество признаков, все же, наиболее часто женщина обращает внимание именно на задержку менструаций. И не спроста. Это наиболее явный и точный симптом, который должен вас натолкнуть на определенные мысли. Конечно, нарушения менструального цикла возникают при огромном количестве и патологических состояний. Однако если вы планируете беременность, задержка может стать первым звоночком, свидетельствующим о наступлении долгожданного зачатия.
Сразу после наступления вышеуказанного признака, можно провести тест, который чувствителен к повышению ХГЧ.
Итог
На основе всего сказанного можно сделать вывод, что существует множество, как субъективных, так и объективных симптомов начала беременности. Однако следует помнить, что подтвердить ее может только специалист при проведении специального обследования и точно не в первые несколько дней после оплодотворения.
Источник

Под патологией подразумевается часто встречающееся поражение слизистых – кандидоз. Возбудитель – грибок Кандида, считающийся условно-патогенным, который присутствует в организме любого человека в небольшом количестве. Основные области заселения – наружные половые органы, слизистая ротовой полости и желудочно-кишечного тракта, кожа.
Содержание:
Эффективные таблетки от молочницы для женщин
Местные препараты при кандидозе
Кандидозом может заболеть как женщина, так и мужчина. Детский организм также может столкнуться с молочницей.
Заболевание может быть с яркой выраженной симптоматикой или протекать скрытно.
Основная причина активного размножения грибка, вызывающего воспаление – снижение иммунитета. Также молочница может возникнуть после длительного применения антибиотиков, гормональных препаратов, кортикостероидов, во время беременности, при частых стрессах, неправильной местной гигиене и при злоупотреблении пищей с высоким содержанием углеводов.
Основные симптомы:
Выделения белого цвета творожистой консистенции.
Местный дискомфорт в виде зуда и жжения.
Воспаление слизистых оболочек.
Общее состояние человека ухудшается, может повыситься температура, появиться раздражительность и слабость.
Лечить проявления заболевания нужно незамедлительно. Аптечные сети предлагают широкий ассортиментэффективных препаратов от молочницы.
Все средства можно разделить на 4 группы:
Полиены. Дают хороший эффект и имеют низкую токсичность. К ним относятся Нистатин, Леворин, Пимафуцин и Амфотерицин.
Триазолы. Действуют местно и обладают высокой эффективностью. Представители – Флуконазол, Итраконазол, Вориконазол.
Эхинокандиды. Проникают в клетку гриба и разрушают изнутри. Одна из самых эффективных групп. В России представлена Микафунгином, Каспофунгином и Анидулафунгином.
Имидазолы. К данной группе относят Клотримазол, Миконазол, Кетоконазол.
Врач может назначить таблетки, мазь, крем, свечи или вагинальные таблетки. Лечение может быть комбинированным.
Таблетки от молочницы показаны при невозможности применять другие формы лекарственных средств или при их неэффективности, а также, если заболевание часто рецидивирует и поражает организм в целом.
Эффективные таблетки от молочницы для женщин
Препараты для приема внутрь назначаются мужчинам и женщинам при молочнице как длительными, так и короткими курсами. Таблетки чаще всего содержат клотримазол, натамицин или флуконазол.
Флуконазол входит в состав Флюкостата, Дифлюкана, Микомакса, Микофлюкана и Флуконазола. Таблетки обладают высокой противогрибковой активностью, быстро уменьшают симптомы, восстанавливают микрофлору слизистой и имеют доступную стоимость. Во время беременности и лактации не назначаются. Инструкция предполагает однократный прием капсулы 150 мг при первично выявленном кандидозе. В зависимости от тяжести состояния по назначению врача допустима разовая доза 50-400 мг.
Высокий результат от лечения будет достигнут только при заболевании легкой или средней тяжести. Если симптомы сильные, а болезнь часто рецидивирует, то показан трехкратный прием 150 мг Флуконазола каждые 72 часа.
Также эффективными таблетками от молочницы считаются:
Нистатин. Основное действующее вещество – нистатин. Показан в профилактических целях при длительной антибактериальной терапии после хирургических вмешательств, при грибке кожи, внутренних органов, ротовой полости, слизистых. Лечение назначается на 14 дней. Данные таблетки используются при лечении молочницы у мужчин, женщин и детей с трех лет. Имеют приемлемую стоимость, но не подходят беременным и кормящим грудью женщинам.
Пимафуцин. Основной действующий компонент – натамицин. Вещество проникает внутрь грибка и приводит к его гибели. Фасуется по 20 таблеток с дозировкой 100 мг. Препарат действует быстро, разрешен во время вынашивания ребенка, не вызывает привыкания, но имеет достаточно высокую стоимость.
Итраконазол. Основной компонент – итраконазол. Выпускается в форме капсул по 14 штук в упаковке. Назначается два раза в сутки по 200 мг или один раз в день курсом приема в три дня.
Клотримазол. Основное вещество – клотримазол. Популярное средство от молочницы для женщин и мужчин, но противопоказан во время беременности и кормления грудью. Схема лечения предполагает прием по 1 таблетке два раза в день на протяжении трех дней, либо в течение недели по 1 таблетке в день.
Местные препараты при кандидозе
В качестве вспомогательной или монотерапии гинекологи часто назначают свечи, кремы или мазь от молочницы. Особенно средства местного действия эффективны при ограниченном поражении и слабой симптоматике.
Наиболее популярные мази и кремы:
Крем Гинофорт. Эффективен, не токсичен и удобен в применении. На начальной стадии достаточно однократного использования. Противопоказан лицам до 18 лет, при беременности и лактации. Назначается только при грибковом поражении влагалища.
Мирамистин. Препарат комплексного действия, активен и против кандидоза. Безопасен в использовании, но желательно применять в комплексной терапии с таблетками. Мазь наносят на пораженный участок 1-3 раза в день тонким слоем, не более 100 г в сутки.
Нистатиновая мазь. Недорогое средство, разрешенное к использованию в любом возрасте, но возможна выработка устойчивости. Противопоказана при панкреатите и острых заболеваниях желудка. Наносится с утра и перед сном, длительность терапии – неделя.
Крем Пимафуцин 2%. Эффективное средство при молочнице у мужчин, женщин и детей. Обладает противомикробным действием, показан при вагинальном кандидозе, дерматомикозе, грибковых инфекциях уха. Курс лечения – минимум 10 дней, средство наносят 1-3 раза в день.
Мазь Клотримазол 1%. Эффективное недорогое средство, разрушает грибок благодаря клотримазолу. Противопоказан в первый триместр беременности. Средство наносят 1-3 раза на предварительно вымытый и высушенный участок, курс лечения устанавливается врачом.
Фармацевтический рынок предлагает большое количество свечей и вагинальных таблеток от молочницы, например:
Залаин. Используется однократно на ночь. Если симптомы сохраняются, рекомендовано повторение процедуры. Эффективен и обладает минимальными побочными эффектами.
Ливарол. В составе кетоконазол. Курс лечения – 3-10 дней. Противопоказан в первом триместре беременности.
Гексикон. Действует благодаря биглюконату хлогексидина, эффективен в составе комплексной терапии, не разрушает микрофлору.
Также гинеколог может назначить: Ирунин, Макмирор Комплекс, Клион Д, Гино-певарил или Экофуцин.
Таким образом, большинство препаратов от кандидоза имеют несколько лекарственных форм. Одного местного лечения бывает достаточно не всегда. Дополнительный прием таблеток внутрь позволит вылечить молочницу быстро и эффективно. В период беременности и в детском возрасте самолечением заниматься нежелательно.
Источник
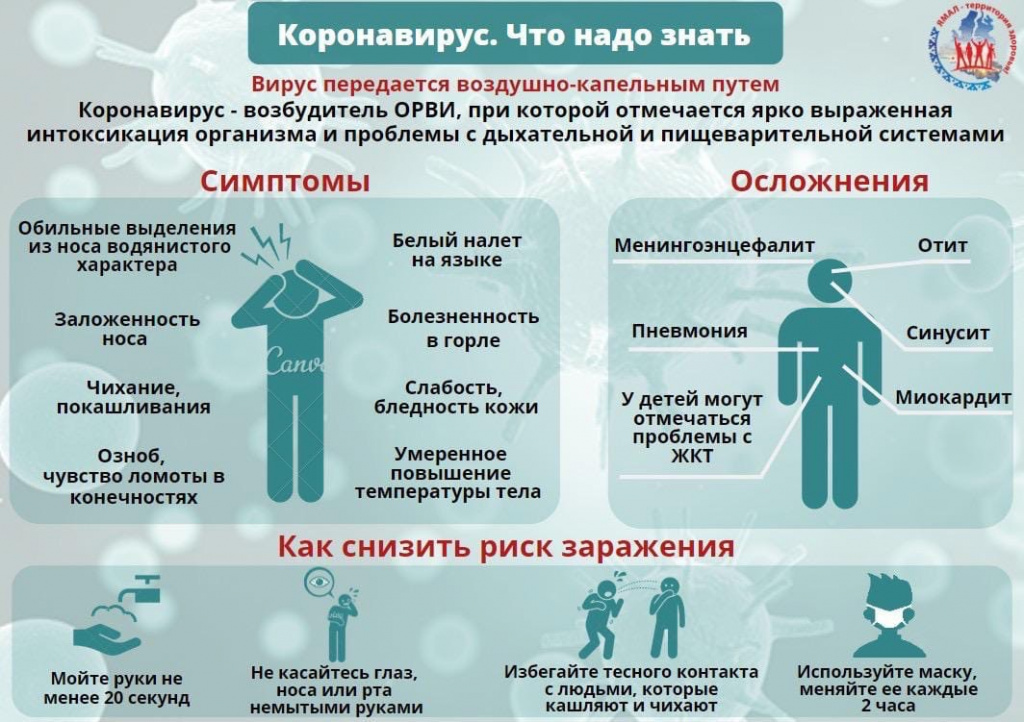
Коронавирусная инфекция по-разному влияет на организм мужчин и женщин. Это объясняется природными особенностями. При этом риски заражения при несоблюдении правил индивидуальной защиты абсолютно одинаковые, но показатели смертности среди мужчин выше. Для положительного прогноза важно своевременно заметить первые признаки болезни и начать правильное лечение.
Содержание:
Первые признаки
- Механизмы передачи
Первые признаки
На протяжении инкубационного периода коронавирусная инфекция не проявляется никакими симптомами. Для заболевания COVID-19 – это время составляет от 2 до 14 дней. Но уже сразу после заражения человек становится бессимптомным носителем инфекции. Как правило, явные признаки болезни у женщин появляются на 4-5 день. Но заподозрить заражение можно раньше по общему, якобы беспричинному, ухудшению самочувствия.
Практически сразу после заражения коронавирусом может появиться:
Утрата или снижение обоняния.
Расстройство пищеварительной системы.
Повышенная утомляемость.
Ухудшение общего психологического состояния.
Первоначальными основными симптомами после окончания инкубационного периода являются следующие признаки:
Повышенная температура до 37,5°С.
Сухой кашель и першение в горле.
Головная боль.
Боли в суставах и мышцах.
Чувство сдавливания в груди и одышка.
Симптомы у беременных
Риски заражения коронавирусом для беременных женщин такие же, как и для других взрослых людей. Но в силу ослабления иммунитета в период вынашивания ребенка, первоначальные признаки COVID-19 могут быть более явными. Но при этом многие будущие мамы могут их не заметить, так относят общее ухудшение состояния и повышенную утомляемость к возможной адаптации организма к беременности.
На первых неделях такие симптомы как одышка, небольшая температура, тошнота являются характерными для раннего токсикоза. Следует помнить о том, что беременные, в силу увеличения нагрузки на организм и ослабления иммунитета, больше подвержены заражению в сравнении с другими категориями женщин. Это значит, что при появлении настораживающих симптомов, характерных для коронавирусной инфекции нужно обязательно пройти тестирование.
При своевременно начатом лечении удается снизить вероятность тяжелого развития заболевания. Это позволит минимизировать риски развития внутриутробных патологий у плода. На сегодняшний день передача вируса через плаценту не подтверждена, опасность могут представлять используемые для лечения медикаментозные средства. Поэтому при легком течении болезни, когда не нужно принимать сильнодействующих препараты, угроз для будущего ребенка нет.
Симптомы у молодых женщин до 30 лет
У молодых женщин с хорошим иммунитетом, как правило, COVID-19 протекает в легкой форме. При этом начальные симптомы могут быть незаметными. Часто инфекцию обнаруживают при случайном тестировании, которое проводится по необходимости. Понимая это, женщины в молодом возрасте должны следить за своим состоянием, чтобы не пополнять ряды бессимптомных носителей, которые несут угрозу для здоровых людей, не находясь в самоизоляции.
Первые признаки болезни, в этом случае, могут оказаться единственными на протяжении всего периода присутствия вируса в организме. Это следующие респираторные проявления:
Болезненность при глотании.
Першение в горле, которое вызывает легкое подкашливание.
Заложенность носа.
Температура у женщин до 30 лет повышается не всегда, а вся симптоматика наблюдается не более недели. Но при наличии сопутствующих болезней состояние при заражении коронавирусом может ухудшиться независимо от возраста.
Симптомы у женщин после 40 лет
У женщин старше 40 лет признаки COVID-19 могут быть связаны с различными нарушениями в работе органов и систем. Это, как правило, возникает при наличии различных хронических заболеваний. Дополнительно после инкубационного периода возникают:
Сбои в работе миокарда.
Нарушение сердечного ритма.
Проблемы с функционированием почек.
Симптомы у пожилых женщин
Коронавирусная инфекция очень опасна для женщин пожилого возраста. Это связано с тем, что после 60 происходят возрастные изменения, которые приводят к ослаблению иммунитета. На фоне этого могут развиваться различные хронические болезни.
Очень часто уже сразу после заражения первые симптомы ярко выражены и узнаваемы. В частности, может подняться высокая температура тела и появиться одышка. В группе риска находятся женщины с хроническими сердечно-сосудистыми заболеваниями и другими патологиями. При появлении симптомов COVID-19 для этой категории пациентов показана госпитализация.
Механизмы передачи
Заболевание COVID-19 вызывает штамм коронавируса SARS-CoV-2. В особо тяжелых случаях возникает пневмония, угрожающая жизни. Опасность данной инфекции заключается в ее быстром распространении. Это привело к тому, что Всемирной организацией здравоохранения была объявлена пандемия, которая коснулась большинства стран земного шара.
Зная, каким способом передается опасный вирус, можно минимизировать вероятность заражения и прервать цепочку распространения инфекции. Источниками инфекции являются больные люди. При этом определенная часть зараженных пациентов – это бессимптомные носители.
Механизмы передачи коронавируса:
Аэрозольный. Инфекция распространяется воздушно-капельным или воздушно-пылевым путем. Это происходит в процессе беседы, чихания и кашля на расстоянии около 1,5 м, а также с частицами пыли, которые присутствуют в воздухе.
Контактный. Вирус попадает в дыхательные пути, если прикоснуться к зараженным участкам тела или поверхности предметов, а затем к области в зоне рта или носа.
Фекально-оральный. В основном заражение происходит при несоблюдении гигиенических правил после посещения туалета.
В период пандемии необходимо проводить самопроверку ежедневно. Так как температура не всегда может ощущаться при легком течении заболевания, то ее следует измерять. Кроме этого нельзя оставлять без внимания повышенную утомляемость и затрудненность дыхания. При возникновении подозрения на заражение необходимо самоизолироваться.
Источник
