При молочнице опухают соски
Кандидоз — распространенное заболевание, которое встречается преимущественно у женщин. Болезнь развивается местно: грибок Кандида, который уже находится в организме человека в небольшом количестве, размножается на коже и слизистых оболочках. Из-за характерных выделений, напоминающих прокисшее молоко или творог, болезнь обрела второе название — молочница. В статье мы расскажем о том, как проявляется молочница на сосках и как лечить это заболевание.

Кандидоз в области молочной железы: возможные причины
Чаще всего молочница на сосках появляется в период вскармливания ребенка. Именно в это время создаются идеальные условия для размножения грибов рода Кандида:
- ослабленный иммунитет после родов;
- благоприятная для развития грибов температура тела;
- постоянная влажность на поверхности сосков;
- нарушение гормонального фона после беременности и родов;
- питательная среда, возникающая как следствие постоянного выделения молока.
На начальном этапе заражения молочница сосков почти не проявляется. Выявить ее можно только при регулярном и внимательном осматривании груди. Если этого не делать, грибок может попасть в организм малыша в процессе грудного вскармливания, вызвать дисбактериоз и другие, более опасные патологии.
Факторы риска
Снижение иммунитета создает условия для развития кандидоза в области груди. Кроме того, существует ряд факторов, способных привести к появлению молочницы:
- наличие вагинального кандидоза;
- неправильное питание, включающее большое количество жирных продуктов, мучных и кондитерских изделий;
- лечение антибиотическими препаратами в период вскармливания ребенка;
- травмирование соска в процессе кормления;
- синдром хронической усталости;
- частые стрессы, переживания и угнетенные состояния у кормящей матери.
Если у ребенка при рождении произошло заражение кандидозом, важно своевременно начать лечение. Это поможет избежать кругового заражения, когда инфекция переходит от матери к малышу и наоборот.
Как выглядит молочница на сосках
Молочницу на сосках можно обнаружить самостоятельно, до обращения к врачу. Для этого необходимо обратить внимание на следующие признаки и симптомы:

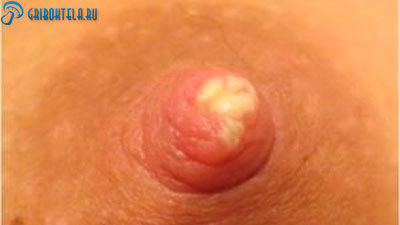
- соски стали немного опухшими и обрели ярко-красный оттенок;
- область вокруг сосков стала влажной, на ней заметны небольшие пузырьки;
- ареол и сами соски покрылись пленкой и белыми чешуйками. Белый налет с трудом снимается, при этом чувствуется боль;
- процедура кормления стала болезненной, повысилась чувствительность кожи;
- боль в области сосков усиливается во время приема ванны или душа, а также при контакте с тесной или неудобной одеждой.
Внешние признаки сопровождаются не только болью – кожа, пораженная кандидозом, сильно чешется. То, насколько интенсивен будет зуд в сосках и остальные симптомы, зависит от формы и стадии заболевания. При кандидозе, перешедшем в тяжелую стадию, боль распространяется по всей молочной железе, отдает в руки или спину.
Диагностические процедуры
Для того чтобы начать лечение, знать, как выглядит молочница недостаточно. Нужно подтвердить диагноз. Это может сделать только врач после того как получит все результаты исследований и соберет анамнез. Диагностика болезни включает:
- Общий анализ крови, мочи, кала. Поможет выявить первые признаки инфицирования и воспалительных процессов. Все, что нужно от вас – это сдать биологический материал. Как это сделать правильно, вам расскажет лаборант;
- Биохимический анализ крови. По результатам анализа врач сделает вывод о работе внутренних органов, силе иммунитета и т.д.;
- Микроскопическое изучение мазков, взятых с соска. В некоторых случаях этого достаточно, чтобы выявить возбудителя болезни;
- Бактериологический посев взятых у пациента мазков. Самый точный способ установить возбудителя болезни.
Залог успешного лечения – ранняя диагностика заболевания. Поэтому, как только вы заметили белые чешуйки на сосках или почувствовали дискомфорт при кормлении дитя, немедленно отправляйтесь к врачу. Не занимайтесь самолечением. Неправильное лечение усугубляет течение болезни, превращает ее в хроническую.
Когда точный диагноз будет установлен врачом, он назначит вам соответствующее лечение. Во время терапевтического курса необходимо строго придерживаться всех рекомендаций врача.
В ознакомительных целях вы можете изучить препараты, которые чаще всего назначаются, если врач диагностирует кандидоз сосков.
Мази и таблетки для лечения молочницы
Лечение молочницы на сосках состоит из соблюдения двух главных правил – регулярности и комплексности. Подбирая лекарственное средство, внимательно ознакомьтесь с его составом, противопоказаниями и особыми указаниями. Это поможет избежать нежелательных побочных эффектов и прочих неприятных последствий. Если системные препараты назначаются при гв, для безопасности ребенка кормление грудью придется прервать. Вместе с молоком выделяется небольшое количество лекарства, однако этого достаточно для того, чтобы нанести малышу ощутимый вред.
Кетоконазол
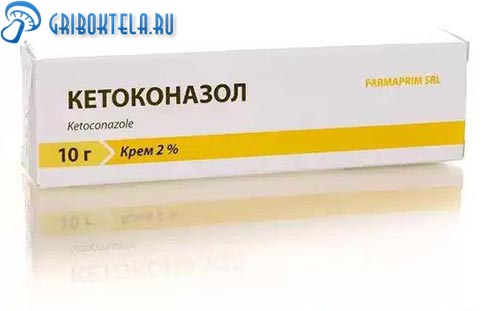
Кетоконазол – это вещество, активное против многих видов грибка, включая микроорганизмы рода Кандида. Выпускается в форме таблеток, свечей, шампуней, кремов и мазей. Под названием «Кетоконазол» средство в продажу уже не поступает и выпускается под другими названиями:
- Перхотал – от 230 р.;
- Себозол – от 150 р.;
- Микозорал – от 309 р.;
- Низорал – от 600 р.
Перед применением мази очистите пораженную область, промыв ее теплой водой с мылом. Тщательно высушите полотенцем или бумажной салфеткой. Нанесите небольшое количество средства и аккуратно распределите по поверхности сосков и ареолов. Повторяйте процедуру до 3-х раз в сутки в течение 1-2 недель.
Средства на основе кетоконазола противопоказаны при выраженных повреждениях кожи, индивидуальной непереносимости, аллергии.
Клотримазол
Это лекарственное средство широко применяется для лечения заболеваний, вызванных дрожжеподобными грибками. Активный действующий компонент замедляет синтез стеролов, из-за чего клетки грибка перестают размножаться, расти или восстанавливаться. При регулярном применении, средство помогает эффективно и быстро вылечить кандидоз: зуд быстро исчезает, а трещины заживают в течение 1-2-х недель.

Клотримазол находится в нижнем ценовом сегменте аптечных препаратов. Цена варьируется в зависимости от лекарственной формы, города и аптеки, в которой продается препарат:
- вагинальные суппозитории – 18-40 р.;
- гель – 25-40 р.;
- крем – от 30 р.;
- раствор, предназначенный для распыления – от 80 р.
Препарат наносится на предварительно вымытую и высушенную кожу. После нанесения может ощущаться легкое жжение, которое проходит за считанные минуты. Это явление считается нормой и не должно тревожить заболевшего.
Дифлюкан
Системное противогрибковое средство для лечения молочницы на основе флуконазола. Если вы беременны, принимать средство строго запрещено. Единственным показанием к применению во время беременности может служить потенциальная угроза для жизни.
Если вы вскармливаете грудного ребенка, то на период приема препарата «Дифлюкан» рекомендуется прекратить кормить малыша грудью. Делать это можно в тех ситуациях, когда лечение должно быть оказано незамедлительно. Замените молоко искусственными молочными смесями для кормления малышей.
Средство выпускается в продажу в форме таблеток, порошка или раствора. Его не рекомендуется принимать одновременно с цизапридом, астемизолом и терфенадином. При заболеваниях сердца и нарушениях в работе печени препарат можно принимать только после консультации с врачом. Если во время лечения у вас наблюдается кожная сыпь терапию лучше прекратить.
При лечении Дифлюканом возможны побочные эффекты:
- аллергические реакции, в том числе анафилактический шок;
- головные боли, судороги, болезненные ощущения в мышцах;
- нарушения в работе ЖКТ: боль в животе, тошнота, рвота, метеоризм, диарея;
- снижение уровня тромбоцитов в крови;
- изменение вкусовых ощущений;
- отеки различной степени тяжести.
Курс лечения Дифлюканом – 1 месяц. Максимальная суточная доза препарата — 50 мг.
Профилактика молочницы на сосках
Чтобы не допустить возникновение молочницы на сосках или ускорить выздоровление уже начавшейся болезни нужно придерживаться простых правил:
- регулярно ухаживайте за грудью, мойте ее теплой водой с мылом (в том числе и перед каждым кормлением ребенка), а после ополаскивания чистой водой или отваром ромашки – вытирайте насухо;
- избегайте стрессовых ситуаций, физического и эмоционального переутомления;
- вводите в рацион овощи, фрукты и каши; исключите сладкие, жирные или острые блюда;
- ограничьте прием гормональных средств, кортикостероидов и антибиотиков. Не принимайте эти препараты без назначения врача.
Здоровый образ жизни и закаливание укрепляют иммунитет и в разы снижают риск заболеть грибковыми инфекциями, в том числе и молочницей на сосках.
Источник

Кандидоз (молочница) груди и соска – поражение дрожжевой инфекцией молочной железы и соска. Молочницу вызывают кандиды (дрожжи) – микроскопические дрожжеподобные грибы рода Candida (в первую очередь – Candida albicans). Всех представителей данного рода относят к условно-патогенным. Чаще всего кандидоз возникает при снижении общего и местного иммунитета.
В большинстве случаев кандидоз молочной железы является у кормящих матерей. Клинические проявления – сильная боль в сосках и груди, особенно во время кормления грудью. Это может стать причиной раннего отлучения ребенка от груди. Поэтому очень важно своевременно обратиться за медицинской помощью для диагностики и соответствующего лечения.
Статистика
Молочница молочных желез и сосков у кормящих матерей обычно связана с молочницей полости рта у новорожденных, так как примерно у каждого четвертого младенца (24%) разовьется молочница до достижения 18-месячного возраста. Кандидоз ротовой полости у новорожденных может возникнуть в результате заражения при прохождении через родовой канал, если у матери имеется вагинальная форма молочницы. По данным статистики, у каждый четвертой беременной выявляется вагинальный кандидоз.
Факторы риска
Около 200 видов рода Candida известные в природе. Но только 15 из них вызывают кандидоз. Candida albicans является самой распространенной причиной кандидозных инфекций у людей (до 60%), но их вызывают и другие патогенные виды — Candida glabrata (ранее Torulopsis glabrata, до 29%), Candida parapsilosis (до 15%), Candida tropicalis (до 12%) , Candida krusei, Candida lusitaniae, Candida kefyr и Candida guilliermondi (все <5%).
Большинство людей сталкиваются с грибами Candida в первый год жизни, а по ряду данных внутриутробно. Возможность инфицирования плода подтверждается обнаружением грибов в околоплодной жидкости, плаценте, оболочках пуповины. В дальнейшем контакт новорождённых с грибами Candida может происходить в период прохождения родовых путей, со слизистой оболочкой рта, с кожей соска при кормлении, кожей рук при уходе, а также с пищей или с предметами домашнего обихода.
Выявлено значительное обсеменение этими грибами сырого мяса, молочных продуктов, а также овощей и фруктов. Источником, помимо носителей, может являться молодняк домашних животных (телята, щенки, жеребята), а также домашняя птица.
Грибы Candida обычно не заселяют здоровую кожу, в том числе и кожу соска. Однако во время лактации грудь и сосок более уязвимы, особенно если имеется:
- повреждение сосков при раннем грудном вскармливании;
- использование антибиотиков во время беременности или сразу после родов;
- длительное употребление мощных антибиотиков широкого спектра действия;
- ранее перенесенная вагинальная молочница;
- использование подушечек для груди, которые создают влажную среду вокруг соска, что способствует проникновению грибов в организм;
- синдром хронической усталости;
- плохое питание;
- хронические заболевания, в том числе ВИЧ, диабет или анемия.
Патогенез
Дрожжи обычно находятся в тканях организма в низких концентрациях. Когда возникает дисбаланс между телом и концентрацией гриба, он может заселять ряд участков тела, вызывая инфекцию и повреждение тканей.
Дрожжи легко заселяют слизистую оболочку влагалища, рта и пищевода, но не проникают в неповрежденную кожу, так как они предпочитают и размножаются наиболее быстро в теплой и влажной среде. Это может, однако, колонизировать поврежденную кожу.
Повреждение кожи соска обычно происходит во время кормления грудью, особенно когда ребенок плохо фиксирует и позиционирует во время кормления. Эта травма вместе с постоянно влажной средой, вызванной утечкой молока и использованием нагрудных прокладок, предрасполагает сосок к молочнице.
Попадая в кожу, дрожжи производят некоторые ферменты и белки, которые вызывают большее разрушение окружающих тканей и позволяют дальнейшее проникновение и воспаление, вызывая боль и покраснение, наблюдаемые у кормящих матерей.
Симптомы кандидоза молочной железы и соска
Основным симптомом молочницы груди и сосков является сильная жгучая боль, часто глубоко в груди, которая может быть связана с колющей болью и болью, распространяющейся по всей груди. Боль в груди из-за молочницы можно отличить от боли в груди, вызванной бактериальной инфекцией. Боль в груди, вызванная бактериальной инфекцией, представляет собой глубокую тупую ноющую боль, которая связана с лихорадкой, болью в теле, воспалением груди и другими общими симптомами.
Боль в груди вследствие молочницы обычно возникает в обеих молочных железах, но может возникнуть только в одной груди или соске. Обычно это происходит сразу после кормления грудью или после сцеживания молока. Внезапное усиление боли может указывать на бактериальную суперинфекцию.
Сообщите своему врачу, если вы использовали антибиотики во время или после беременности. Это поможет им поставить правильный диагноз.
Другие симптомы, которые могут возникнуть у кормящей женщины с молочницей и молочницей, включают:
- Острая боль в сосках, которая часто усиливается при принятии душа;
- Чрезвычайная нежность соска в такой степени, что даже прикосновение легкой одеждой может вызвать боль;
- Зудящие груди;
- Сыпь на груди;
- Уменьшение предложения молока.
Ни один из этих симптомов не является специфическим для молочницы. Они также являются общими признаками бактериального мастита, физической травмы молочной железы из-за плохой фиксации и / или позиционирования или даже кожных заболеваний, таких как экзема или псориаз.
Оральный дрозд во рту ребенка может сигнализировать об инфекции груди или соска у матери, которая может потребовать лечения. Наличие следующих симптомов у младенца должно предупредить мать и ее практикующего о возможности возникновения молочницы и соска:
- Неохотное вскармливание, например, отстранение или выпучивание грудной клетки во время кормления;
- Чрезмерное засовывание языка; а также
- Короткие и беспорядочные корма.
Диагностика
Молочница молочных желез и сосков диагностируется в первую очередь на основании симптомов матери и результатов клинических исследований, проведенных врачом. Ваш врач может запросить некоторые общие лабораторные анализы, чтобы исключить другие причины, такие как бактериальные инфекции. К ним относятся измерение температуры тела и запрос на полный анализ крови. Повышенная температура (> 38,5°С) и повышенное количество лейкоцитов наводят на мысль о бактериальной инфекции, а не о молочнице.
Ваш врач может также захотеть оценить вашу технику фиксации во время грудного вскармливания перед началом лечения.
Можно провести микробиологическое исследование кожи соска / ареолы, а также молока. Однако, поскольку для получения результатов этих тестов может потребоваться больше трех дней, ваш врач может начать лечение до получения результатов, если вы испытываете сильную боль и рискуете прекратить грудное вскармливание на ранней стадии.
Лечение молочницы груди и соска
Если у вас подтвердится диагноз, вам и вашему ребенку необходимо будет лечение. Обоюдное лечение также потребуется, если молочница ротовой полости подтвердится у вашего ребёнка, а у вас симптоматика будет отсутствовать.
Очень важно, соблюдать предписания вашего врача, поскольку несоблюдение врачебных рекомендаций может отсрочить выздоровления и затруднить грудное вскармливание.
Лечение для матери
Местное противогрибковое лечение
Рекомендуется наносить после каждого кормления на соски антифунгальный крем. Ваш доктор может порекомендовать:
- Миконазол 2 мг/г (гель Дактарин для перорального применения): подходит для перорального применения (отсутствует необходимость в удалении перед следующим кормлением);
- Нистатин крем/гель: доступен в пероральной форме для матери и ребенка, или в форме для местного применения для сосков после кормления;
- Крем Бифоназол/Bifonazole, который НЕ подходит для перорального применения и должен быть удален перед следующим кормлением.
Продолжительность местного лечения не менее 14 дней.
Противогрибковые таблетки
Ваш врач может назначить капсулы или таблетки нистатина (Нилстат) (500 000 единиц). Как правило, рекомендуемая доза составляет 2 капсулы/таблетки во время еды три раза в день, курс 50 таблеток.
В некоторых случаях также необходим полный курс флуконазола (Дифлюкан) (один раз каждые два дня в течение трех дней). Обычно это необходимо:
- если в анамнезе рецидивирующий кандидоз;
- выраженная ноющая боль в груди;
- симптомы сохраняются после лечения местными противогрибковыми препаратами и пероральным нистатином, и в этом случае также может использоваться второй курс перорального приема нистатина (в течение 1-2 недель);
- в грудном молоке выявляются C. albicans.
Если симптомы сохраняются, второй курс флуконазола 150 мг может быть назначен в виде одной капсулы каждые два дня в течение трех дней.
Следует учитывать, что большинство пероральных средств (в частности флуконазол) попадают в грудное молоко. Флуконазол кормящие матери должны принимать только по рекомендации врача.
Облегчение боли
При сильных болях в груди врач может также назначить обезболивающие препараты, такие как парацетамол или ибупрофен.
Сохранение возможности грудного вскармливания
Молочница молочных желез и сосков может нарушить режимы грудного вскармливания и, в тяжелых случаях, может привести к тому, что женщины прекратят кормить грудью на ранних стадиях. Грудное молоко обеспечивает оптимальное питание для вашего ребенка, и женщины могут впадать в депрессию или испытывать чувство неадекватности, если они прекращают грудное вскармливание на ранней стадии.
Ваш врач может направить вас к соответствующим специалистам здравоохранения для поддержки грудного вскармливания, пока вы продолжаете лечение молочницы.
Уход за молочными железами и образ жизни
Женщинам с молочницей и молочницей также рекомендуется принять следующие меры:
- Убедитесь, что ребенок правильно расположен и защелкивается на груди таким образом, чтобы свести к минимуму вероятность травмы и травмы соска. Обучение медицинского работника правильному позиционированию ребенка и изучение методов кормления грудью очень полезны;
- Получите лечение всех членов семьи от грибковой инфекции, возникающей в любом месте (например, кандидоз влагалища, сыпь на пеленках, грибковая инфекция стопы);
- Держите соски сухими. В идеале грудные прокладки не следует использовать. Если используются нагрудные прокладки, следует избегать тканевых прокладок. Одноразовые прокладки следует часто менять, так как прокладки, которые впитывают молоко, создают влажную и теплую среду для роста дрожжей;
- Промывайте соски теплой водой после каждого кормления. Вытрите насухо чистым полотенцем и затем тщательно высушите феном (низкая укладка);
- Промыть соски раствором бикарбоната натрия (1 чайная ложка), разведенным в воде (1 стакан), один или два раза в день;
- Выставьте грудь солнечному свету на 15 минут каждый день;
- Убедитесь, что соски и соски для детской бутылочки тщательно промываются после каждого использования, кипячением в течение 5 минут. Антибактериальные дезинфицирующие средства не могут эффективно уничтожать дрожжевые организмы, такие как C. albicans. Использование манекенов также может способствовать развитию дрожжевых инфекций, поэтому их следует избегать, если это возможно. В идеале соски и соски следует заменять еженедельно.
- Обеспечьте хорошую гигиену рук: тщательно мойте руки после смены подгузников, до и после применения любых кремов / лосьонов и в любое другое время, когда они могут испачкаться (например, после приготовления пищи или прикосновения к мусору);
- Убедитесь, что одежда и материалы, которые будут соприкасаться с грудью (например, полотенца, бюстгальтеры), выстираются в горячей мыльной воде и сушатся на воздухе снаружи. Рекомендуются хлопковые бюстгальтеры;
- Соблюдайте здоровую, сбалансированную диету. Избегайте продуктов, которые могут усугубить дрожжевую инфекцию, включая алкоголь, сухофрукты и арахис, дыню, виноград, рафинированный сахар и вегетимит.
Последующие наблюдение
Ваш врач должен будет увидеть вас, чтобы оценить ваш ответ на лечение через неделю после его начала. В случаях, когда боль уменьшается, режим лечения будет продолжен, но если болевые симптомы сохраняются или ухудшаются, к режиму можно добавить флуконазол 150 мг (если он еще не включен), после чего следует другой курс перорального нистатина. Пероральный кетоконазол также может быть назначен, если боль в груди не реагирует на флуконазол.
Если стандартное лечение не помогает устранить ваши симптомы, ваш врач может попросить вас нанести на соски водную краску на основе горечавки (антигрибковое и антибактериальное средство, специально приготовленное в некоторых аптеках) два раза в день в течение семи дней.
Если после этих процедур симптомы сохраняются в течение 2-3 недель, возможна бактериальная инфекция. Будут проведены дальнейшие исследования, которые могут включать лабораторную оценку грудного молока.
Лечение ребенка
Если у вас диагностировали молочницу груди и сосков, но у ребенка, находящегося на грудном вскармливании, нет никаких симптомов, то ваш ребенок может лечиться пробиотиками.
Если у вашего ребенка есть симптомы, им может быть назначено противогрибковое лечение полости рта. Агенты, которые могут быть использованы, включают в себя:
- Нистатин (капли для полости рта Нилстат) наносят местно на полость рта после каждого кормления. Продолжительность лечения обычно составляет четырнадцать дней;
- Миконазол 2 мг/г (пероральный гель Дактарин) наносят четыре раза в день в течение одной недели, а затем ежедневно в течение следующей недели после исчезновения симптомов.
Продолжительность лечения может варьироваться, но обычно продолжается в течение одной недели после разрешения симптомов.
Вашему ребенку также может потребоваться местное лечение опрелостей и грибковых инфекций половых органов и заднего прохода.
Лечение будет успешным, только если гель вводится в соответствии с рекомендациями и в течение достаточного количества времени, чтобы полностью устранить инфекцию. Правильная приверженность к лечению в соответствии с рекомендациями вашего врача требует, чтобы вы были усердны и последовательны.
Матери должны научиться правильно применять гели для предотвращения удушья у детей, особенно у детей младше 6 месяцев. Для нанесения геля НЕ следует использовать чайную ложку. Гель следует наносить с помощью пальца. Небольшие количества следует втирать в десны, щеки и язык до тех пор, пока не будет применена рекомендуемая доза. Матери должны тщательно вымыть руки перед нанесением геля.
Список использованных источников:
- Morland-Schultz K, Hill PD. Prevention of and therapies for nipple pain: A systematic review. J Obstet Gynecol Neonatal Nurs. 2005
- Graves S, Wright W, Harman R, Bailey S. Painful nipples in nursing mothers: Fungal or staphylococcal? A preliminary study. Aust Fam Physician. 2003
- Sayyah Melli M, Rashidi MR, Delazar A, et al. Effect of peppermint water on prevention of nipple cracks in lactating primiparous women: A randomized controlled trial. Int Breastfeed J. 2007
Источник
