Можно принимать таблетки для потенции при варикозном расширении вен
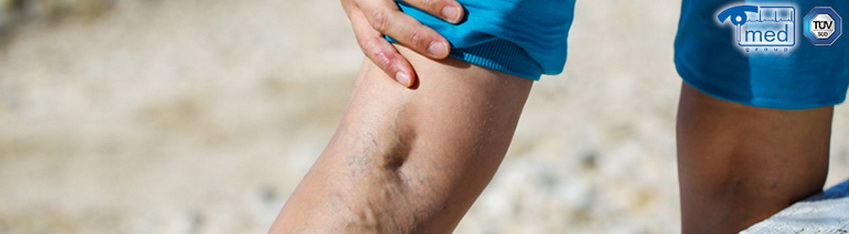
Сосудистая импотенция – это эректильное расстройство, обусловленное сбоями в артериальном кровотоке малого таза. Болезнь развивается на фоне вредных привычек, неправильного образа жизни.
Пройти диагностические мероприятия и получить квалифицированную помощь специалистов можно в современном медицинском учреждении «Клиника ABC». В сервисе имеется все необходимое технологичное оборудование и высококвалифицированные сотрудники, которые помогут установить точный диагноз и назначать эффективное лечение.
Импотенция сосудистого генеза: причины
Сосудистая эректильная дисфункция может развиваться по различным причинам.
Провоцирующие факторы:
- Сахарный диабет. Заболевание может привести к нарушениям в области артерий.
- Высокий уровень артериального давления может оказывать негативное воздействие на структуру сосудистой системы.
- Атеросклеротическое поражение может приводить к снижению притока крови.
- Сердечно-сосудистые заболевания приводят к снижению наполняемости кровью пещеристых тел полового органа.
- Повреждения в паховой области могут привести к нарушению циркуляции крови в районе малого таза.
- Хирургические операции на паховой области или мочеполовой системе.
- Прием спиртных напитков, табакокурение, употребление в пищу жирной продукции, жареного.
- Возрастные изменения.
- Сидячий образ жизни – образование застойных процессов в сосудах.
- Наследственные факторы.
Импотенция сосудистого генеза может возникать на фоне постоянных стрессовых ситуаций или в результате нарушенных ритмов сна-бодрствования.
Симптомы и признаки
Патология развивается постепенно, с каждым разом усиливая степень ее выраженности. Установить начало заболевания можно по данным признакам:
- недостаточная эрекция, даже в случаях сильной возбуждающей обстановки;
- быстрая эякуляция – еще до начала сексуальной близости;
- отсутствие ночных и утренних эрекций.
При указанных признаках необходимо обратиться за консультацией к специалисту.
Сосудистая эректильная дисфункция: лечение
Лечение сосудистой импотенции назначается только после установленной причины ее развития.
Особенности
При развитии патологии назначается комплексное лечение, которое должно включать в себя прием препаратов, направленных на расширение сосудов, расположенных в области пещеристых тел полового органа.
Лечение сосудистой импотенции в качестве дополнения может проводиться с применением физиотерапевтических процедур.
При необходимости могут назначаться оперативные вмешательства по установке микропротезов.
Препараты
Медикаментозное лечение сосудистой импотенции у мужчин входит в обязательную терапевтическую программу. При этом лекарственные средства подбирается, исходя из характера патологического процесса и клинической картины.
Наиболее часто назначаются следующие виды препаратов:
- Ингибиторы фосфодиэстеразы 5 типа. Препарат обладает стимулирующим действием и увеличивает просвет в районе артериальных сосудов.
- Статики. Действие данных медикаментов направлено на борьбу с атеросклеротическими отложениями.
- Спазмолитические средства, блокаторы альфа1-адренорецепторов. Лекарства позволяют понизить тонус артериальных сосудов, в результате чего происходит наполнение кровью и усиление эректильной функции.
Дополнительно могут применяться различные биологические добавки.
Ингибиторы фосфодиэстеразы 5 типа
Данная группа препаратов назначается в первую очередь. Лечение ФДЭ-5 происходит при любом типе сосудистой эректильной дисфункции. Эта группа медикаментов считается наиболее эффективной и обязательной к применению.
Другие препараты, помогающие проводить комплексное медикаментозное лечение сосудистой импотенции у мужчин:
- Виагра. Активный компонент средства силданафил. Данное средство проявило эффективность более чем в 82% случаев. Принимается средство в объеме от 25 до 100 мг за полчаса до начала полового контакта. Дозировка может корректироваться специалистом. Противопоказаниями к приему средства являются: несовершеннолетний возраст, аллергические реакции на компоненты, совмещенное использование со схожими препаратами или спиртными напитками.
- Левитра. Действующее вещество – варденафил. Назначается средство при развитии эректильной дисфункции сосудистого генеза. Дозировка предписывается индивидуально и составляет от 5 до 40 мг. за полчаса до начала сексуальной близости. Противопоказания: подростки до 16 лет, непереносимость компонентов, совмещение с алкоголем.
- Сиалис. Действующим веществом является тадалафил. Принимают капсулы за 20 минут до начала половой близости в дозировке не более 20 мг. Дозировка может изменяться лечащим врачом с учетом степени выраженности патологии. Препарат не взаимодействует с алкоголем. Ограничения: детский возраст до 18 лет, индивидуальная непереносимость состава.
- Зидена. Активное вещество – уденафил. Главное показание – эректильная дисфункция сосудистого генеза. Дозировка определяется индивидуально и может варьироваться в пределах 100-200 мг. Употребляют средство однократно за час до сексуальной близости. Противопоказания: непереносимость состава, несовершеннолетний возраст, совмещение с алкогольными напитками.
- Стендра. Главный компонент – аванафил. Рекомендуемая однократная дозировка составляет 50 мг. При необходимости дозировка может корректироваться лечащим специалистом. Принимают средство за 30 минут до начала половой близости. Ограничения: грейпфрут и соки на основе фрукта, реабилитация после инфарктов и инсультов (первые полгода), высокое или низкое давление, наличие язв в желудке, неправильное строение полового члена (искривление).
Препараты для лечения сосудистой импотенции должны назначаться только врачом.
Перед приемом одного из средств необходимо проконсультироваться со специалистом и внимательно ознакомиться с инструкцией по использованию препарата.
БАДы
Перед приемом биологически активных добавок необходимо посоветоваться с лечащим врачом во избежание развития побочных эффектов или реакций непереносимости.
Препараты для лечения сосудистой импотенции:
- Вектор Соломона – в форме капель.
- Жгучая Мукуна.
- М-16 (спрей).
- Биоманикс.
- Альфа Мен (капли).
Перед употреблением препаратов рекомендуется ознакомиться с инструкцией.
Профилактика
При соблюдении профилактических мер можно избежать развития патологического процесса. Здоровый образ жизни и отказ от вредных привычек являются главными составляющими, которые позволяют препятствовать развитию импотенции сосудистого генеза.
Профилактика:
- Поддержание правил питания – отказ от жареного, соленого, жирного, копченого.
- Отказ от спиртных напитков и курения.
- Ежедневные прогулки пешком или на велосипеде.
- Соблюдение режимов сна-бодрствования. Спать необходимо не менее 8 часов.
- Снижение уровня стресса.
- Профилактические исследования у специалиста.
Получить консультацию специалиста и определить наличие признаков сосудистой импотенции на ранних стадиях можно в медицинском учреждении «Клиника ABC». Сервис располагает штатом опытных сотрудников и набором высокотехнологичного оборудования. Индивидуальный подход к пациенту позволит назначить более эффективное лечение, которое поможет забыть о заболевании навсегда. Записаться на прием к специалисту можно по предоставленным номерам телефонов.
Цены на лечение сосудистой импотенции в Москве
Стоимость услуг
| Описание | Цена, руб. |
|---|---|
| Прием хирурга уролога-андролога | 1500 рублей |
| Индуцированная эрекция (без учета стоимости препарата) | 2300 рублей |
| Программа Лечение цистита №5 | 9000 рублей |
| Эрекционная проба | 5500 рублей |
Стоимость лечения сосудистой импотенции у урологов Москвы
Клиника ABC 1499 руб.
Крылатское от 1950 руб.
Молодежная от 1950 руб.
Курская от 1950 руб.
Площадь Ильича от 2000 руб.
Текстильщики от 1950 руб.
Белорусская от 1950 руб.
Войковская от 1950 руб.
Римская от 2000 руб.
Севастопольская от 1950 руб.
Фрунзенская от 1800 руб.
ВДНХ от 1950 руб.
Запишитесь на прием по телефону
+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Источник
Варикозное расширение вен – патология, требующая постоянного наблюдения и следования медицинским рекомендациям. Симптомы заболевания (увеличение просвета сосудов, истончение их стенок, застойные явления) будут прогрессировать, если не исключить все провоцирующие факторы.

Что нельзя при варикозе – один из главных вопросов, который интересует пациента. Несоблюдение основных ограничений способно привести к снижению эффективности терапии.
Десять главных «нельзя» при варикозе
1. Нельзя надеяться на мази и таблетки. Чудо-мазей и волшебных таблеток от варикоза не существует. Есть препараты, облегчающие кровоток, есть вещества, которые укрепляют сосудистую стенку, но все это – средства временного воздействия, которые можно применять в дополнение к основному лечению. Они облегчают состояние: с помощью препаратов можно снять отек, болевые ощущения, но не нормализовать состояние вен.
2. Нельзя заниматься самолечением. Варикоз – это не та патология, которую можно вылечить самостоятельно или которая исчезнет сама по себе. Проблема не «рассосется», поэтому, если у вас есть признаки варикоза, нужно обратиться к врачу
3. Нельзя самим лечиться пиявками. Существует устойчивое мнение, что варикоз поддается лечению пиявками. Не рекомендуем вам пробовать это метод. По крайней мере, посоветуйтесь со специалистом, в данном случае флебологом. Да, пиявки выделяют вещества, которые снижают свертываемость крови. Это облегчает кровоток, но на варикоз никак не влияет. Секрет пиявки не укрепляет венозную стенку и не приводит к нормализации состояния сосудов.
4. Компрессионный трикотаж нельзя носить время от времени. Основное требование к пациенту при варикозе – носить компрессионный трикотаж. Он помогает нормализовать кровообращение, а если вы прошли лечение (например, склеротерапию), то компрессионный трикотаж помогает лучше восстановиться. Носить чулки или колготки надо именно в том режиме, который рекомендовал врач: если вы будете делать это время от времени, то лечебный эффект сойдет на нет. Конечно, надевать трикотаж сложно, а в теплое время года ходить в нем некомфортно, но все эти моменты можно оговорить с флебологом и найти наиболее удобный вариант.
5. Если вам рекомендована операция, нельзя ее откладывать Врачи отмечают, что варикоз никогда не проходит сам по себе, а со временем состояние вен только ухудшается. Именно поэтому, если флеболог рекомендовал вам сделать операцию сейчас, не стоит ее откладывать.
6. Массаж при варикозе не улучшает состояние, более того, массаж при варикозе не показан и может оказать негативное действие на ноги. Особенно массаж, который делается с силой, растирания, сдавливание ног. И хотя многие пациенты отмечают, что после массажа они чувствуют облегчение, оно может быть связано с тем, что после процедуры уменьшаются отеки. А вот в более дальней перспективе массаж может негативно сказаться на здоровье вен. Особенно если это специфические виды массажа, такие как медовый, баночный, вакуумный, антицеллюлитный.
7. И в баню ходить тоже не рекомендуется. Да, при варикозе показан контрастный душ – перепад температур «тренирует» сосудистую стенку. Однако контраст температур, который обычно бывает в бане, слишком велик и может плохо повлиять на вены. Поэтому если у вас стоит диагноз «варикоз», про парную лучше забыть. Или отложить до того времени, когда вы решите проблемы с венами. Диагноз «варикоз» не означает, что здоровая жизнь закончилась. Это хроническое заболевание, которое, тем не менее, хорошо изучено. Серьезные операции по удалению вен, которые выполнялись еще несколько десятков лет назад, остались в прошлом: сегодня на первое место выходят малоинвазивные вмешательства, щадящее воздействие на вены. А дальше – соблюдайте меры профилактики.
8. Какие продукты нельзя употреблять при варикозе:
- Сладкое и мучное. Речь идет не о полном исключении их из рациона, а об ограниченном приеме. Чрезмерное употребление сладостей, сдобы способно привести к ожирению и, следовательно, повышению нагрузки на сосуды ног.
- Животные жиры. Ограничивается прием сливочного масла, жареных мясных блюд. Содержащийся в этих продуктах холестерин вызывает нежелательные изменения в сосудистом русле.
- Соленая, острая пища. Употребление продуктов из этой категории приводит к задержке воды в организме и формированию отеков. Это, в свою очередь, повышает нагрузку на сосудистое русло, что категорически нельзя допускать при варикозе вен на ногах.
- Спиртное. Вопреки мнению о благотворном влиянии алкоголя на сосуды, его нельзя пить при выраженном варикозе. Прием спиртосодержащего напитка приводит к кратковременному расширению, затем длительному спазму сосудов. Тонкие стенки варикозных узлов могут не справиться с такой нагрузкой: вены повреждаются и начинают кровоточить. К тому же, употреблять спиртное не рекомендуется из-за повышения риска образования тромбов.
- Кофе. Напиток ослабляет кишечную перистальтику и может стать причиной запора, что крайне нежелательно при варикозном расширении вен прямой кишки (геморрое). Если от кофе крайне сложно отказаться, прием ограничивается до 2 чашек в день.
- Цикорий. Данное растение активно используется как безвредный заменитель кофе. Однако не все пациенты знают, почему при варикозе нельзя пить не только кофе, но и цикорий. Употребление напитка из этого растения приводит к разжижению крови, расширению и без того истонченных сосудов, а также увеличению стеночной проницаемости. Это значительно повышает риск кровотечения из пораженных вен. По этой причине пить цикорий в больших количествах при варикозе не рекомендуется.
- Сельдерей. Несмотря на то, что растение входит в список диетических продуктов, его употребление нежелательно при венозной патологии. Ответ, почему нельзя сельдерей при варикозе, кроется в его влиянии на сосуды, сходном с цикорием.
9. Не все физические упражнения показаны при поражении венозного русла. Чтобы понять, каким видом спорта нельзя и даже опасно заниматься при варикозе, следует обратить внимание на наличие силовых или ударных нагрузок в нем.
Среди запрещенных:
- тяжелая атлетика;
- бег — спринтерский, марафонский;
- футбол, волейбол — разрешаются при начальной стадии, но при условии бинтования нижних конечностей.
Подъем грузов с крупным весом в положении стоя противопоказан не только при варикозе нижних конечностей, но и поражении вен прямой кишки. Силовые упражнения способны привести к выпадению, а затем ущемлению геморроидальных узлов. В таких случая может понадобиться экстренная хирургическая помощь.
Какие упражнения нельзя делать при варикозе ног:
- приседания;
- прыжки (особенно на скакалке);
- занятия с платформой (степ-аэробика).
10. Нельзя принимать гормональные препараты без назначения врача
В основном это касается женщин, использующих оральные контрацептивы. Некоторые средства для предупреждения беременности являются гормональными. Их употребление приводит к сгущению крови и, следовательно, создает дополнительный риск тромбоза. Принимать противозачаточные гормональные препараты следует только после предварительного согласования с врачом.
Записаться к нашему врачу-флебологу можно по телефону колл-центра: +7-495-981-23-45
ВРЕМЯ БЫТЬ ЗДОРОВЫМ!
Источник
Одним из наиболее распространенных заболеваний в практике детского хирурга, уролога-андролога является варикоцеле — расширение вен семенного канатика. Частота его в мужской популяции, по разным данным, достигает 10–20%. Особое внимание варикоцеле стало привлекать к себе с середины XX в: когда была выявлена связь этого заболевания с бесплодием. В настоящее время расширение вен семенного канатика в структуре мужской инфертильности составляет более 30% и считается одной из ее ведущих причин [1, 2, 3].
Обычно варикозное расширение гроздевидного сплетения возникает в подростковом возрасте, в ходе полового созревания. Оно проявляется расширением вен в верхней части левой половины мошонки, которые вначале лишь пальпируются при напряжении мышц брюшного пресса с задержкой дыхания, а затем увеличиваются, становясь заметными на глаз, и выглядят как клубок вен сверху от яичка. При дальнейшем развитии процесса мошонка отвисает, а яичко становится дряблым, уменьшается в объеме по сравнению с противоположным. У взрослых больных часто возникают неприятные ощущения, тянущие боли в области мошонки. Очень часто левостороннее варикоцеле сопровождается бесплодием. У мужчин зрелого и старшего возраста при этом заболевании отмечаются гормональные нарушения, снижение потенции [4, 5, 6].
Несмотря на некоторую неясность патогенеза левостороннего варикоцеле и многообразие гипотез о причине снижения фертильности при этом заболевании, общепринятым методом лечения варикоцеле считается хирургическое вмешательство. Как правило, целью операции является прерывание рефлюкса (сброса крови в направлении, противоположном ее обычному течению) из левой почечной вены в гроздевидное сплетение по яичковой вене, проходящей в забрюшинной клетчатке. «Открытая» хирургия практикует доступ в забрюшинное пространство через разрез в левой подвздошной области. За рубежом часто используется разрез в паховой области. Лапароскопическое вмешательство обычно производится через брюшную полость, что позволяет достичь тех же самых сосудов за брюшиной. Наконец, эндоваскулярные методы позволяют прерывать кровоток в яичковой вене, проводя в нее катетер через бедренную, нижнюю полую и почечную вены последовательно, после чего производится склеротерапия или устанавливаются приспособления для окклюзии сосуда. Все имеющиеся методики преследуют одну цель, и хотя они и имеют ряд преимуществ и недостатков зачастую чисто технического плана, единый принцип вмешательства сохраняется. Можно сказать, что современные методы оперативного вмешательства в 95–98% случаев позволяют прервать патологический кровоток, вызывающий расширение вен гроздевидного сплетения. При этом «рутинные» оперативные вмешательства Паломо и Иваниссевича приводят к рецидивам и осложнениям более чем в 10% случаев [7, 8, 9].
Таким образом, оперативное вмешательство весьма успешно решает проблему собственно варикозного изменения сосудов, т. е. «косметическую» проблему. Что касается проблемы функциональной — нарушения репродуктивной функции, то этот вопрос остается открытым до сих пор. Большинство исследователей, занимающихся этой проблемой, отмечают значительное улучшение показателей примерно у 1/2 больных, даже при выраженном снижении количества сперматозоидов в сперме. В случае бесплодия около 30% пар удается зачать ребенка в первый год после оперативного лечения. К сожалению, «нормальных» показателей удается достичь также не у всех пациентов [11, 12, 13, 14]. Во всяком случае, тактика лечения взрослых пациентов четко определена: это андрологическое наблюдение и лечение, т. е. восстановление репродуктивных функций [9, 11, 12, 14].
У детей, а к ним относят и подростков 14-15 лет, у которых практически закончилось половое созревание, варикоцеле расценивается по-прежнему как «косметический» дефект. Считается необходимым проводить оперативное вмешательство при 2-й и 3-й степени расширения вен семенного канатика. При 1-й степени болезни пациент подлежит наблюдению (в отличие от взрослых, где снижение фертильности может служить показанием к оперативному лечению и при скрытых субклинических формах заболевания), поскольку иногда встречаются случаи самоизлечения больных с начальными степенями варикоцеле. Вместе с тем наши собственные наблюдения свидетельствуют о прогредиентном течении этого процесса у подавляющего числа больных. Таким образом, в настоящее время большинство детей с начальными степенями варикоцеле (субклинической и 1-й степенью) не получают никакого лечения вообще, хотя у взрослых больных уже в этом случае часто наблюдаются нарушения сперматогенеза.
Больные со 2-й и 3-й степенью варикоцеле в обязательном порядке направляются на оперативное лечение. Этому способствует установка медицинских комиссий военкомата, где 16-летних подростков также обязательно лечат оперативно, вне зависимости от состояния их репродуктивной функции. Положение осложняется тем, что в детском и подростковом возрасте не всегда возможен анализ спермы.
Долгое время диагноз варикоцеле ставился лишь при физикальном обследовании. Рентгеноконтрастные эндоваскулярные методы достаточно сложны, и поэтому для уточнения причины, вызвавшей варикоцеле и последующее склерозирование сосудов, применяются сравнительно редко. В настоящее время для подтверждения диагноза широко используется неинвазивное ультразвуковое обследование. Выработаны четкие критерии диагноза варикоцеле [7, 8, 9, 15]. Конечно, обследование должно проводиться на аппаратах высокого класса. Это дает возможность не только зарегистрировать рефлюкс крови в гроздевидное сплетение (рис. 1, 2), но и оценить строение почечных вен, устьевых отделов левой яичковой вены (рис. 3, 4). Мы использовали иллюстративный материал, любезно предоставленный проф. М. И. Пыковым, к. м. н. Т. Р. Лавровой, к. м. н. М. Ю. Любаевой.
Сонография важна еще и потому, что этот метод дает возможность увидеть нарушения кровообращения в ткани самого яичка, являющиеся, по нашему мнению, основной причиной снижения фертильности (рис. 5).
Исследование не имеет возрастных ограничений. Результаты научных изысканий отдела детской хирургии и кафедры лучевой диагностики детского возраста РМАПО свидетельствуют о том, что имеется четкая связь между показателями интратестикулярного кровотока и качеством семени у подростков [7]. Импульсная допплерометрия возвратных артерий паренхимы яичка, таким образом, является на настоящий момент едва ли не единственным методом, позволяющим неинвазивно оценить трофику яичка у больных варикоцеле, равно как и при других заболеваниях яичек. Важно, что это исследование можно повторять многократно как до операции, так и в период после вмешательства для оценки эффективности лечения.
 |
| Рисунок 5. Цветовое допплеровское картирование яичка: 1 — транс-медиастенальная артерия; 2 — центропетальная артерия; 3 — возвратная артерия |
Наши наблюдения за подростками, осуществлявшиеся до и после оперативного вмешательства, показывают, что для яичка перевязка основного отводящего кровь сосуда (яичковой вены), а зачастую и главного питающего ствола (яичковой артерии) имеет свои последствия. Атрофии яичка, как правило, не происходит, но уже в первый месяц после операции возникают нарушения сперматогенеза, частично восстанавливающиеся через 1 год и нивелирующиеся по прошествии 3 лет. Более всего страдает и так сниженная при варикоцеле подвижность сперматозоидов (рис. 6, а, б) [16].
Таким образом, при лечении варикоцеле в ряде случаев необходима медикаментозная поддержка, во-первых, при начальных формах заболевания, которые по существующему положению не подлежат оперативному лечению, во-вторых, до и после оперативного лечения — для сглаживания негативных воздействий, возникающих в результате операции, и наилучшей последующей адаптации.
В патогенезе бесплодия при варикоцеле важную роль играет циркуляторная гипоксия тканей. Последняя, вызывая активацию перикисного окисления липидов и гликолиза и снижение активности антиоксидантной системы, ведет к повреждению сперматогенного эпителия, перестройке стероидогенеза, обратимому снижению подвижности гамет, структурным их изменениям и акросомальной реакции.
Это диктует необходимость назначения пациентам антиоксидантов. Помимо традиционных витаминов А, Е, С, в настоящее время широко используются экстракты из виноградных выжимок. Антиоксидантные комплексы, как правило, содержат значительное количество жирорастворимых витаминов. Можно применять один из комбинированных препаратов, учитывая в каждом случае наличие тех или иных необходимых компонентов: антиокс — по 1 капсуле 2 раза в сутки; витамакс плюс С с антиоксидантами — по 1 капсуле в сутки или через день; антиокс плюс — по 1 капсуле перед едой, запивая большим количеством воды (не содержит токоферол, который надо добавлять, и не назначается детям до 12 лет); три-ви плюс — 1 таблетка в сутки перед едой (также не назначается детям до 12 лет); триовит — по 1–2 капсуле в сутки, курс — 2 мес.
Наряду с этим необходимо снять спазм артериол, проявляющийся в повышении индекса резистентности и индекса пульсации при допплеровском обследовании и приводящий к гипоксии тестикулярной ткани. Надо сказать, что при выраженных степенях варикоцеле и в послеоперационном периоде часто отмечается и снижение уровня вышеуказанных допплеровских показателей, что указывает на патологические типы кровообращения (коллатеральный или шунтирование). Из средств, улучшающих микроциркуляцию, предпочтительными являются препараты пентоксифиллина (агапурин, трентал, орбифлекс). Пентоксифиллин назначают по 100 мг 2 раза в день (в зависимости от возраста подростка, доза может быть увеличена или снижена — при склонности к снижению артериального давления).
Антиоксиданты и препараты, улучшающие микроциркуляцию, целесообразно назначать курсами постоянно. В случае использования токоферола, аскорутина и пентоксифиллина вне состава комбинированных препаратов возможно лечение по схеме: 10 дней в начале каждого месяца.
Применение указанных препаратов хорошо отражается на трофике гонад, что подтверждается ультразвуковыми параметрами.
В качестве «стабилизирующего» лечения, призванного предотвратить прогрессирование процесса при начальных степенях (субклинической и первой) варикоза гроздевидного сплетения, мы используем венопротекторы. Назначают детралекс по 1 таблетке 2 раза в день в течение 1 мес, далее при клиническом эффекте дозу снижают до 1 таблетки в сутки в течение 1 мес. В следующий месяц применяют эскузан (флаконы по 20 мл) по 12–15 капель 3 раза в сутки или препараты гингко билоба. К последним относятся гинкор форте (в состав средства, кроме экстракта гингко, входит гептаминола гидрохлорид 300 мг и троксерутин 300 мг).
В предоперационном периоде целесообразно за 10–14 дней провести курс медикаментозной подготовки, включающий применение антиоксидантов.
В послеоперационном периоде курс медикаментозного лечения должен составлять минимум 3 мес (период, наиболее опасный для яичка, когда еще не сформировались коллатерали). Целесообразно назначать антиоксиданты, препараты, улучшающие микроциркуляцию (не ранее 10-го дня после операции); в более позднем периоде, в особенности при наличии грубых узлов, не всегда сразу исчезающих в послеоперационном периоде, — венопротекторы.
В идеале терапия должна осуществляться под строгим контролем показателей импульсной допплерометрии или анализов спермограмм.
Больной варикоцеле даже после успешной операции должен находиться под наблюдением андролога вплоть до рождения желаемого количества детей. В случае если операция по каким-то причинам невозможна, наблюдение специалиста может понадобиться и в дальнейшем: для предотвращения последствий варикозного расширения вен и орхопатии, наступающих в период около 40 лет.
Литература
- Comhaire F. Varicocele infertility: an engima//Int. J. Androl. 1983; 6: 401.
- Grasso-Leanza F., Pepe P., Panella P., Pepe F. Valutazione velocimetrica delle arterie spermatiche mediante eco color-Doppler in pazienti affetti da varicocele idiopatico//Minerva. Urol. Nefrol. 1997; 49: 4: 179-182.
- Hargriavi T. B., Kyle K. F., Killy A. M., England P. Prolactin and gonadotropin in 208 men presenting with infertility// Brit. J. Urol. 1977; 49: 747-750.
- Уро-Ниле Джоди Туре. Прогнозирование и оценка способов восстановления фертильности у больных варикоцеле: автореф. дис. … канд. мед. наук. Ташкент, 1991. 22 с.
- Hadziselimovic F., Herzog B., Liebundgut B., Jenny P., Busep M. Testicular and vascular changes in children and adults with varicocele//J. Urol. 1989; 142: 2: 2: 583-585.
- The influence of varicocele on parameters of fertility in a large group of men presenting to infertility clinics//Fertil. Steril. 1992; 57: 6: 1289-1293.
- Кондаков В. Т., Пыков М. И. Варикоцеле. М.: Издательский дом ВИДАР-М, 2000. 104 с.
- Любаева М. Ю. Ультразвуковые критерии оценки эффективности хирургического лечения варикоцеле у детей и подростков: дис. … канд. мед. наук. М., 2003. 107 с.
- Степанов В. Н., Кадыров З. А. Варикоцеле. Диагностика и лечение варикоцеле. М.: Трансдорнаука, 2001. 169 с.
- Thon W. F., Gall H., Danz B., Bahren W., Sigmund G. Percutaneous sclerotherapy of idiopathic varicocele in childhood: A preliminary report//J. Urol. 1989; 141: 4: 913-915.
- Арбулиев М. Г., Адзиев М. Р., Гаджиев Д. П. К проблеме лечения варикоцеле//Хирургия периферических сосудов.: сборник трудов Ставропольского государственного медицинского института и Дагестанского государственного медицинского института/под ред. И. Гиреева. Ставрополь, 1991. С. 68-73.
- Гончар М. А., Попов А. И. Варикоцеле как одна из причин бесплодия мужчин//Урология. 1986. № 20. С. 91-92.
- Ковалев В. А., Ковалева С. В. Влияние варикоцеле на сперматогенез//Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей: материалы научно-практической конференции детских урологов, посвященной 35-летию отдела урологии Московского НИИ педиатрии и детской хирургии Министерства здравоохранения Российской Федерации. Москва. 13-15 марта 2001 г. С. 13-15.
- Cayan S., Kadioglu T. C., Tefekli A., Kadioglu A., Tellaloglu S. Comparison of results and complications of high ligation surgery and microsurgical high inguinal varicocelectomy in the treatment of varicocele// Urology. 2000. May. 55(5). 750-754.
- Лаврова Т. Р. Ультразвуковая диагностика варикоцеле у детей и подростков: дис. … канд. мед. наук. М., 2002. 156 с.
- Кондаков В. Т., Годлевский Д. Н., Филиппова Е. А., Спориус Р. М. Функциональные нарушения половых желез при варикоцеле у подростков// 4-й съезд Российской ассоциации специалистов ультразвуковой диагностики: тезисы докладов. Москва, 27-30 октября 2003 г. С. 242.
Д. Н. Годлевский
А. Б. Окулов, доктор медицинских наук, профессор
РМАПО, МГМСУ, Москва
Источник
