Можно ли при молочнице делать лапароскопию
- Врачи
- Статья обновлена: 18 июня 2020
Вам предстоит гинекологическая операция и вы хотите обойтись без рассечения брюшной полости и образования непривлекательных рубцов на коже? Значит, вам необходимо больше узнать о лапароскопии.
Лапароскопия – это один из методов оперативной гинекологии (и хирургии вообще), который позволяет обходиться без послойного разреза брюшной стенки. Для доступа к оперируемым органам врач делает небольшие проколы размером не более 5-7 миллиметров, которые после вмешательства достаточно быстро заживают. В процессе проведения операции в проблемную зону вводят специальный прибор – лапароскоп, который представляет собой гибкую трубку, оснащенную системой линз и видеокамерой.
Видеокамера выводит увеличенное в 40 раз изображение на монитор, что позволяет врачу-хирургу осмотреть репродуктивные органы, недоступные при обычном гинекологическом осмотре. При помощи четкого изображения на мониторе специалист получает возможность выявить нарушения и провести оперативное лечение.
До изобретения лапароскопа хирурги были вынуждены оперировать через большой и долго заживающий разрез, чтобы подробно рассмотреть проблемную зону. А сейчас благодаря гинекологической лапароскопии пациентка чаще всего получает возможность вернуться домой уже на следующий день после операции – в большинстве случаев необходимость в длительной госпитализации отсутствует.
Виды лапароскопии
Диагностическая лапароскопия применяется для уточнения диагноза и разработки тактики лечения. При помощи лапароскопа можно заметить нарушения, которые не всегда видны при проведении УЗИ. Также существует лечебная или лечебно-диагностическая лапароскопия, когда врач одновременно оценивает состояние внутренних репродуктивных органов и проводит оперативное лечение.
В случае возможности проведения плановой лапароскопии пациентка может заранее выбрать клинику и врача, которому она доверяет. При необходимости проведения экстренной операции ситуация другая: вмешательство выполняют как можно быстрее и чаще всего – в первой попавшейся клинике. Поэтому при наличии показаний к гинекологической операции лучше не тянуть время и не ожидать самоисцеления, а заранее позаботиться о выборе клиники и врача.
Помните: лапароскопия в гинекологии является достаточно серьезным вмешательством, которое требует высокой квалификации оперирующего хирурга и анестезиолога, а также современного оснащения операционной. Во многих государственных и малоизвестных частных клиниках работают специалисты, не обладающие достаточным опытом в проведении лапароскопических вмешательств. Также они не имеют возможности пользоваться качественными лапароскопами. Все это нередко приводит к тому, что операция, которая изначально планировалась как лапароскопическая, в процессе проведения становится общей полостной, когда врач не справляется с лапароскопом и вынужден делать большие разрезы на брюшной полости.
Если вы не хотите рисковать своим здоровьем и стремитесь, чтобы лапароскопическая операция прошла успешно и не потребовала длительной реабилитации, обращайтесь только в надежные клиники, которые существуют на рынке много лет и за это время успели завоевать доверие пациентов.
Показания к проведению лапароскопии в гинекологии
Чаще всего лапароскопию назначают для диагностики и лечения следующих заболеваний и состояний:
- аномалии развития репродуктивных органов;
- эндометриоз;
- миома матки;
- непроходимость маточных труб;
- опухолевые новообразования, в том числе кисты;
- заболевания яичников, в том числе поликистоз;
- экстренная гинекологическая патология (внематочная беременность, разрыв кисты);
- воспаление придатков;
- бесплодие неясного генеза.
Также лапароскопия требуется перед планированием ЭКО (экстракорпорального оплодотворения), при хронических тазовых болях, при необходимости проведения биопсии яичников и матки, а также с целью контроля результатов ранее проведенного лечения. Во всех возможных случаях проводятся органосохраняющие операции, после которых женщина сможет иметь детей.
Подготовка и проведение лапароскопии в гинекологии
Перед лапароскопией необходимо сдать ряд лабораторных анализов и исследований, включая ЭКГ, УЗИ малого таза, анализы мочи и крови, мазок из влагалища.
За несколько дней до операции необходимо ограничить употребление продуктов, которые вызывают повышенное газообразование. Накануне вмешательства необходимо сделать очистительную клизму.
В процессе операции после применения и начала действия анестезии врач делает небольшие проколы в зоне пупка и над лобком, после чего вводит туда лапароскоп. Предварительно в брюшную полость вводят углекислый газ, который безвреден для организма и позволяет лучше рассмотреть внутренние органы. Далее специалист проводит диагностику и хирургическое лечение. После этого проколы на коже ушиваются косметическими швами.
Правильно проведенная гинекологическая лапароскопия сопровождается минимальной кровопотерей (не более 15 мл), оставляет практически невидимые места проколов после их заживления и не нарушает функции репродуктивных органов.
Редакция благодарит ОН КЛИНИК за помощь в работе над материалом.
Источник
В современной медицине операции все чаще проводятся щадящими способами. Одним из них является лапароскопия. Это малотравматичная процедура, которая широко используется в лечении и диагностике различных заболеваний брюшной полости, а также в гинекологии, урологии и травматологии. Риск осложнений после нее сведен к минимуму, и пациент в короткий срок может вернуться к обычной жизни.
Лапароскопия: что за операция и зачем она нужна

В отличие от классической операции врачебные манипуляции проводятся не через разрез, а через небольшие проколы. Благодаря этому у человека не остается на коже уродливых шрамов, а заживление происходит легче и без осложнений. Такой метод применяют не только при операции на внутренних органах, но также в диагностических целях.
Особенно целесообразно проведение лапароскопии при различных новообразованиях. Ведь за одну процедуру врач не только может исследовать опухоль, но и взять биоматериал для анализа, а при необходимости произвести ее удаление.
Показания:
- бесплодие, причина которого не выявлена при других исследованиях;
- доброкачественные и злокачественные новообразования;
- врожденные патологии развития внутренних органов;
- заболевания женской репродуктивной системы – поликистоз яичников, спайки в маточных трубах, эндометриоз, кисты, полипы, миома и другие;
- внематочная беременность;
- хронические воспаления в органах малого таза;
- внутренние кровотечения;
- перитонит;
- кишечная непроходимость;
- скопление жидкости в брюшной полости;
- травматические повреждения внутренних органов.
Лапароскопический метод применяется практически во всех областях медицины. С его помощью берут ткани для гистологического исследования, проводится детальное изучения состояния органов ЖКТ, мочеполовой и репродуктивной систем. Также успешно его применяют для лечения заболеваний печени и желчевыводящих путей.
Лапароскопия применяется и в экстренных ситуациях. В этом случае нет времени для проведения полного детального исследования для выяснения причины тяжелого состояния человека. Использование лапароскопического оборудования позволяет быстро найти источник кровотечения, устранить его, а также провести удаление поврежденных тканей или органов. При этом не требуется делать большие разрезы, а значит можно избежать кровопотери.
Противопоказания к операции

Но несмотря на малую травматичность, лапароскопический метод имеет ряд относительных (временных) и абсолютных противопоказаний.
Абсолютные противопоказания:
- Тяжелые патологии сердечно-сосудистой и дыхательной систем.
- Плохая свертываемость крови, которая не поддается коррекции.
- Множественные операционные или травматические рубцы в зоне проведения проколов.
- Кома.
- Невправимые грыжи брюшной стенки и диафрагмы.
В экстренном случае, если есть риск летального исхода, то выбор делается в пользу проведения операции. Абсолютное общее противопоказание только одно — агония (предсмертное состояние).
Если планируется плановая лапароскопия, то причиной для ее переноса служит ОРВИ, плохие результаты анализов, гипертонический криз. После выздоровления необходимо подождать месяц для восстановления организма, прежде чем назначать дату операции.
К относительным противопоказаниям врачи также относят:
- Пожилой возраст.
- 1 и 3 триместр беременности.
- Перитонит.
- Ожирение 3–4 стадии.
Важно! Решить вопрос о целесообразности проведения плановой лечебной или диагностической лапароскопии может только врач.
Как правильно подготовиться к процедуре
Перед лапароскопией, как и перед любым другим хирургическим вмешательством, нужно пройти полное обследование и сдать ряд анализов. Это необходимо для исключения возможных осложнений, а также выявления противопоказаний.
Общими для всех являются:
- развернутый анализ крови;
- анализы на ВИЧ, сифилис и гепатиты;
- лабораторное исследование мочи, кала;
- ЭКГ;
- флюорография.
В гинекологии дополнительно берут мазок из влагалища, проводят кольпоскопию и внутривагинальное УЗИ. Если назначена операция на брюшной полости, рекомендуется провести ее УЗ-исследование. При наличии хронических заболеваний требуется консультация и заключение профильного врача.
Также проводится предварительная беседа с анестезиологом. Врач выбирает оптимальный вид наркоза, а также выясняется есть ли у пациента аллергия на лекарственные препараты. Если в период подготовки выявляется какое-либо воспаление, проводится лекарственная терапия.
Перед операцией обязательно пациент подписывает письменное соглашение о согласии на проведение лапароскопии. Врач должен детально объяснить пациенту суть и цель процедуры.
При сильном волнении разрешается прием успокаивающих средств. Пациентам, у которых есть склонность к сосудистым заболеваниям, показано использование специальных антиварикозных чулок или эластичное бинтование во время операции.
За 7 дней до даты проведения лапароскопии из рациона нужно исключить все газообразующие продукты. Это газированная вода, бобовые, капуста, молоко, все крупы, кроме риса. Из фруктов под запрет попадают яблоки, виноград и груши.
Если пациенту по состоянию здоровья необходимо принимать какие-либо медикаменты постоянно, то об этом нужно сообщать хирургу. В день процедуры рекомендован гигиенический душ. Все украшения, а также контактные линзы нужно снять.
Проведение операции
При назначении плановой лапароскопии в гинекологии обязательно учитывается менструальный цикл женщины. Если нет необходимости в срочности, то оперативное вмешательство назначается на «сухой» период. Результат диагностики в гинекологии, а также эффективность лечения напрямую зависит фазы цикла.
Непосредственно перед процедурой запрещено пить или принимать пищу. Обычно процедура проводится утром. Ее длительность зависит от цели. Диагностика и взятие биоматериала занимает не более 30 минут, а лечебные манипуляции могут длиться 1–2 часа.
Суть лапароскопической операции
Количество проколов зависит от места проведения операции. Обычно делают 3 или 4 небольших отверстия размером до 1,5 см. В большинстве случаев используется общая анестезия или медикаментозный сон.
Специальным устройством (троакар) делают прокол, и через него вводят в операционную зону необходимые инструменты. Основной инструмент – лапароскоп, он представляет собой полую трубку с микроскопической камерой, при помощи которой врачи контролируют свои манипуляции. Информация с камеры выводится на монитор в операционной. Также используется оптический кабель, который оснащен световой установкой.
Чтобы прилегающие к зоне вмешательства ткани не мешали операции, их приподнимают при помощи нагнетания в полость газовой смеси. Это позволяет создать пространство для врачебных манипуляций. После этого проводится тщательный визуальный осмотр. Если нужно берется часть патологической ткани для лабораторного исследования.
После окончания хирургических работ инструменты вынимаются. На проколы накладываются косметические швы. В стационаре после операции человек находится от 2 до 7 дней. Это зависит от объема проводимого вмешательства. Через 7–10 дней швы снимают. Если были наложены саморассасывающиеся нитки, то они не требуют снятия. Рубцы со временем светлеют и становятся внешне практически незаметными.
Реабилитационный период
Заживление ран после лапароскопического вмешательства происходит гораздо быстрее, чем после классической операции. Основной уход – обработка антисептическим раствором. При соблюдении рекомендаций врача осложнений практически не возникает. В первые дни возможны болевые ощущения, но они проходят самостоятельно. Иногда требуется ношение послеоперационного бандажа. Через неделю уже можно вернуться к обычному ритму жизни.
Единственным ограничением является отказ от тяжелых физических нагрузок в течение 1–2 месяцев. Это зависит от индивидуальных особенностей организма.
Преимущества и недостатки лапароскопического метода

К неоспоримым плюсам такого способа проведения операции можно отнести:
- малозаметные послеоперационные рубцы;
- практически исключены осложнения в послеоперационный период;
- быстрое восстановление – уже через неделю можно вести привычный образ жизни;
- минимальная кровопотеря из-за небольших проколов;
- одновременное проведение диагностики и лечения.
Большим преимуществом является возможность удаления пораженного органа или образования, при его обнаружении. Даже если процедура осуществлялась только с диагностической целью.
Недостатками являются:
- искаженное восприятие глубины проводимых манипуляций;
- ограниченное пространство, в ходе которого не всегда можно выполнить необходимый объем работы;
- острые инструменты, которыми нужно работать только смотря на экран. Это требует опыта и специального обучения.
- отсутствие тактильных ощущений не позволяет правильно рассчитать силу, которая прилагается к органу.
В современной хирургии используется оборудование, которое в значительной мере уменьшает трудности работы хирурга в процессе лапароскопического вмешательства.
Возможные осложнения
Учитывая, что во время операции лапароскопическим методом хирурги не проникают руками в брюшную полость, то риск инфицирования сведен к минимуму. Также невозможно оставить в полости салфетку или какой-нибудь инструмент. В редких случаях могут наблюдаться осложнения:
- Возникновение подкожной эмфиземы из-за введения в брюшину углекислого газа.
- Травматические повреждения сосудов или органов инструментами.
- При использовании электродов возможны электроожоги, которые хирурги могут не заметить.
- Гипотермия, при использовании сухого холодного газа.
Количество осложнений при лапароскопии гораздо меньше, чем после полостной операции. Их можно избежать, если операцию будет проводить опытный специалист. Цена лапароскопии зависит от множества факторов (наркоз, материалы, медикаменты и др).
Источник
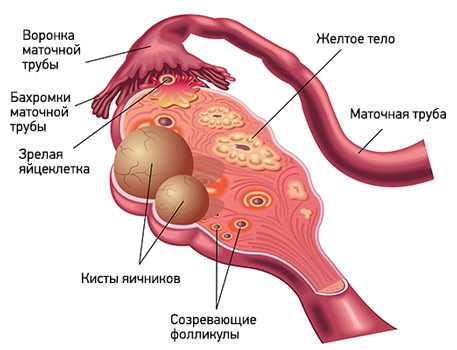
Если гинеколог диагностировал у вас кисту яичника, не стоит пугаться: как правило, эти образования доброкачественные и не представляют опасности, операция не требуется. Зачастую их можно вообще не лечить, они исчезают сами в течение нескольких месяцев. Достаточно периодически посещать гинеколога и проходить УЗИ-обследование.
Иногда кисты яичников всё же приходится удалять. Операции можно выполнить без разреза, через несколько проколов в брюшной стенке — лапароскопически. В Европейской клинике работают хирурги-гинекологи экспертного уровня, которые имеют большой опыт проведения таких вмешательств. Приходите на консультацию к нашему специалисту: он расскажет, нужна ли операция в вашем случае, назначит обследование, которое поможет отличить доброкачественное новообразование от злокачественного.
Киста — это не какое-то конкретное заболевание. Данным термином обозначают любую патологическую полость с жидкостью. Причины её формирования бывают разными. По статистике, кисты яичников диагностируют у каждой десятой женщины. Чаще всего они возникают во время полового созревания и менопаузы. У некоторых девочек они присутствуют с рождения.
Какие бывают кисты яичников?
Все кисты яичников делят на две большие группы: функциональные, которые встречаются в большинстве случаев, и патологические, с которыми врачам приходится сталкиваться намного реже.

Функциональные кисты — это результат нарушений во время менструального цикла. Обычно они не вызывают осложнений и исчезают самостоятельно. Они бывают трех типов:
- Фолликулярные. К середине менструального цикла в яичниках женщины созревает один фолликул — пузырек с яйцеклеткой. В норме он должен вскрыться и выпустить ооцит. Если этого не происходит, и фолликул продолжает расти, он превращается в кисту.
- Кисты желтого тела. После того как фолликул выпускает яйцеклетку, он превращается в особую железу — желтое тело. Оно вырабатывает гормоны эстрогены и прогестерон. Если беременность не наступает, желтое тело атрофируется. А если в нем накапливается жидкость, оно превращается в кисту.
- Тека-лютеиновые кисты нередко развиваются как побочный эффект лечения бесплодия гормональными препаратами.
Патологические кисты яичников не связаны с менструальным циклом. Они всегда характеризуются появлением «неправильных» клеток, которых не должно быть в норме. Наиболее распространенные разновидности патологических кист:
- Эндометриоидные. Это одна из форм эндометриоза — состояния, при котором ткань эндометрия (слизистой оболочки матки) попадает в нехарактерные места и там растет. В яичниках она может образовывать полости с жидкостью. Нередко они представляют собой «шоколадные» кисты, заполненные темной кровью.
- Дермоидные кисты, или тератомы — особая разновидность доброкачественных опухолей из эмбриональных клеток. Внутри них могут находиться разные ткани, например, кожа, волосы, ногти. Дермоидные кисты озлокачествляются очень редко.
- Цистаденомы — доброкачественные новообразования из эпителиальных клеток. Обычно они заполнены содержимым слизистого или водянистого характера.
Подробная информация о злокачественных кистах представлена на странице нашего сайта, посвященной раку яичников.
Когда проводят лапароскопию?
Если киста яичника небольшая, не вызывает симптомов и не похожа на злокачественную, её можно не трогать. Операция не нужна. Гинеколог назначит периодические осмотры и контрольные УЗИ. Причем, женщинам в постменопаузе это придется делать чаще, потому что у них выше риск злокачественной опухоли.
Существуют ли эффективные лекарства?
В некоторых случаях бывают полезны гормональные контрацептивы. Они помогают предотвратить образование в яичниках новых кист, но не влияют на рост уже существующих. Если женщину беспокоят боли, врач может назначить препараты из группы нестероидных противовоспалительных средств (НПВС). Но это лишь симптоматическое лечение. Единственный способ избавиться от образования — операция.
Если же киста «проблемная», то врач однозначно скажет, что её нужно удалять. Показания к операции:
- Большие размеры образования. В большинстве случаев кисты яичника имеют диаметр 1–3 см. Очень редко они достигают 15–30 см.
- Наличие симптомов: боли в животе, в области таза, вздутие, чувство тяжести в животе, обильные месячные, вагинальные кровотечения, не связанные с менструальным циклом. Большая киста может сдавливать кишечник, мочевой пузырь. Это приводит к проблемам со стулом, мочеиспусканиями.
- Подозрение на злокачественную природу кисты — риски повышены у женщин в постменопаузе.
- Продолжающийся рост в течение 2–3 менструальных циклов.
- Патологическая киста яичника.
Что будет, если не удалять кисту?
Если врач сказал, что кисту нужно удалять, то оттягивание операции в первую очередь опасно для женщин в постменопаузе. У них, как мы уже упоминали, выше риск того, что образование может оказаться злокачественным. А при раке время критично. Чем позже начато лечение, тем ниже шансы, что оно будет успешным, и удастся достигнуть ремиссии. Ухудшается прогноз, снижается выживаемость.
В Европейской клинике можно получить лечение при раке яичников по современным стандартам. Наши врачи выполняют операции любой сложности, у нас доступны все противоопухолевые препараты последнего поколения, зарегистрированные на территории России. Мы работаем по современным европейским, американским, израильским протоколам лечения. При раке яичников, осложненном канцероматозом брюшины, мы применяем инновационную методику – гипертермическую интраперитонеальную химиотерапию (HIPEC).
При доброкачественных кистах яичников тоже могут возникать тяжелые осложнения, хотя и редко. Большие кисты могут разорваться. При этом развивается сильное кровотечение в брюшную полость, возникают сильные боли в животе.
С ростом кисты повышается риск перекрута яичника. Из-за сдавления сосудов он перестает получать кровоснабжение, возникают сильные боли в животе, тошнота, рвота. Итогом может стать некроз (гибель) яичника, и его придется удалять в экстренном порядке.
Если возникли такие симптомы, как сильные боли в животе, тошнота, рвота, повышение температуры более 38 градусов — нужно немедленно обратиться за медицинской помощью.
Когда лапароскопия не проводится?
Необходимость в операции при кистах яичников возникает редко. Если показания всё же есть, зачастую может быть выполнено лапароскопическое вмешательство.
Иногда хирург отдает предпочтение открытой операции через разрез. Причинами могут стать:
- Большие размеры кисты яичника.
- Подозрение на её злокачественный характер.
Преимущества лапароскопии
Лапароскопические вмешательства имеют ряд преимуществ перед открытыми операциями:
- Минимальная травматизация тканей, небольшая кровопотеря.
- Более низкий риск послеоперационных осложнений.
- Более короткий восстановительный период. Женщина может раньше покинуть стационар и вернуться к привычной жизни.
- Отличный косметический эффект: на коже остаются совсем небольшие, едва заметные рубцы.
Подготовка
Обычно кисты яичников выявляют во время ультразвукового исследования. Для того чтобы лучше оценить размеры, расположение и внутреннюю структуру новообразования, состояние яичника, обычно прибегают не только к трансабдоминальному (через стенку живота), но и к трансвагинальному (с помощью специального датчика, введенного во влагалище) УЗИ.
В редких случаях, обычно при подозрении на злокачественный характер образования, назначают компьютерную томографию, диагностическую лапароскопию. В пользу рака свидетельствует повышение в крови уровня ракового антигена 125 (CA 125). Но этот анализ ненадежен, так как может быть получен положительный результат при миоме матки, эндометриозе и воспалительных процессах в тазовых органах.
По результатам обследования врач консультирует женщину, объясняет, какая тактика лечения будет оптимальна в её случае. Если показана лапароскопическая операция, назначают дату госпитализации в стационар. Нужно пройти предоперационное обследование. Обычно оно включает следующие методы диагностики:
- Общий и биохимический анализы крови.
- Общий анализ мочи.
- Анализ крови на уровни гормонов.
- Анализы на инфекции.
- Мазки шейки матки — цитологический, на флору.
- Исследование свертываемости крови.
- Определение группы крови AB0, резус-фактора.
- Электрокардиография.
- Рентгенография легких.
Лапароскопическое удаление кист яичников проводится под общей анестезией — эндотрахеальным наркозом. Женщину госпитализируют в стационар за день до хирургического вмешательства. В течение 8 часов до операции нельзя ничего есть, с утра нельзя пить. За некоторое время до наркоза проводят премедикацию: женщине вводят препараты, которые помогают расслабиться и успокоиться.
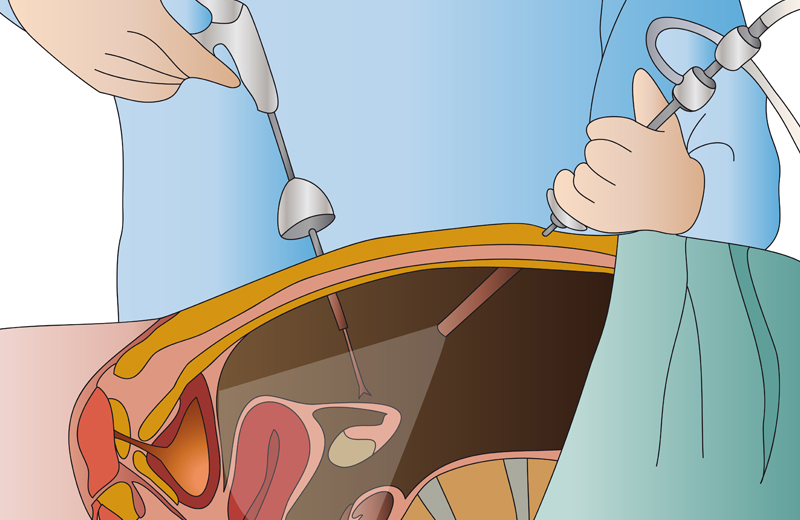
Как проводят лапароскопию?
Лапароскопическое вмешательство проводят через несколько проколов в брюшной стенке. Через один из них, в области пупка, вводят лапароскоп — инструмент с миниатюрной видеокамерой. Он транслирует увеличенное изображение на экран. Для лучшей визуализации во время операции брюшную полость заполняют газом.
Через дополнительные проколы вводят специальные лапароскопические инструменты, с помощью них и удаляют кисту.
В зависимости от конкретной ситуации, объем операции бывает разным:
- Зачастую удается удалить только кисту, сохранив яичник.
- В некоторых случаях необходимо удалить весь яичник — выполнить овариэктомию (оофорэктомию) — при этом второй яичник удается сохранить. Это приходится делать при подозрении на злокачественную опухоль, при «неудобном» расположении кисты, когда её сложно удалить отдельно.
- В редких случаях приходится удалять оба яичника. Такая операция выполняется только в крайних случаях, особенно у женщин репродуктивного возраста, так как после удаления обеих половых желез наступает менопауза. Снижаются уровни женских половых гормонов, и это может приводить к таким симптомам, как головные боли, головокружения, тошнота, приливы и др.
Не стесняйтесь задавать врачу вопросы перед операцией. Спросите, какова вероятность того, что во время операции у вас придется удалить оба яичника, какими негативными последствиями это грозит, как с ними справиться.
Послеоперационный период
Обычно после операции женщину выписывают из стационара на следующий день. Общая продолжительность реабилитационного периода составляет 10–14 дней.
Основные рекомендации в послеоперационном периоде:
- Противопоказаны интенсивные физические нагрузки и занятия спортом в течение 7–10 дней.
- Нельзя посещать бани, сауны, принимать горячие ванны в течение 3–4 недель.
- Половую жизнь можно возобновить спустя месяц после операции.
Осложнения
Лапароскопические операции сопровождаются низким риском осложнений. Как и после любого хирургического вмешательства, в редких случаях возможна инфекция и нагноение в области операционных швов, кровотечение. Если беспокоят сильные боли, вагинальные кровотечения, повысилась температура тела, нужно немедленно обратиться к врачу.
После операции могут возникать спайки. Очень редко в ходе хирургического вмешательства возможно повреждение соседних органов (кишки, мочевого пузыря).
В Европейской клинике операции выполняют опытные хирурги-гинекологи. Наша операционная оснащена современным оборудованием, многофункциональными лапароскопическими стойками от ведущих производителей. Это помогает свести риски к минимуму, выполнить операцию максимально безопасно.
После удаления киста может рецидивировать, в том же яичнике или на другой стороне. Полностью исключить рецидив помогает только удаление обоих яичников. Но такая операция приводит к наступлению менопаузы и нежелательным последствиям, поэтому к ней прибегают только в крайних случаях.
Можно ли забеременеть после удаления кисты яичника?
Забеременеть можно даже с кистой яичника. Чаще всего они не мешают вынашиванию беременности, но из-за них бывает сложно зачать ребенка.
Если во время операции удаляют только кисту или оставляют хотя бы один яичник, фертильность женщины сохраняется. В будущем она может забеременеть. Конечно же, нужно понимать, что на репродуктивную функцию влияет не только операция. Играет роль овариальный резерв (количество яйцеклеток в яичниках — оно постоянно снижается с возрастом), сопутствующие заболевания.
Получите консультацию у врача в Европейской клинике. Наш доктор расскажет о том, нужно ли лечение в вашем случае, какой вид операции вам показан, и какова вероятность того, что в будущем вам удастся зачать, выносить беременность.
Источник

