Молочница при пап тесте
В современной гинекологической практике довольно часто проводится тест Папаниколау. Это сравнительно простая диагностическая процедура, во время которой специалисты могут определить наличие злокачественных клеток в тканях шейки матки. Разумеется, пациентки, которым был назначен тест, ищут любую дополнительную информацию. Что такое ПАП-исследование? Как правильно подготовиться к процедуре? Как проводится забор образцов? Как расшифровать результаты?
Что такое ПАП-исследование
Многие женщины интересуются вопросами о том, что представляет собой подобное исследование. Но для начала стоит разобраться с основными анатомическими данными.
Итак, шейка матки представляет собой узкую трубку, которая своим наружным концом открывается во влагалище, тем самым сообщаясь с полостью матки. Снаружи шейка покрыта многослойным плоскоклеточным эпителием (состоит из четырех слоев различных клеток), а изнутри — цилиндрическим эпителием, который представляет собой один ряд цилиндрических клеток.
ПАП-тест в гинекологии применяется для того, чтобы изучить строение клеток, которые расположены как внутри, так и снаружи шейки матки. По сути, данная процедура представляет собой соскоб с дальнейшим цитологическим исследованием полученных образцов.
Для чего нужен ПАП-тест? Основные показания
Данное исследование проводится при подозрении на наличие рака шейки матки. Более того, процедура носит и профилактический характер. Во время исследования можно обнаружить измененные клетки, которые являются предшественниками онкологических заболеваний. Подобная методика дает возможность диагностировать предраковые состояния, а это, в свою очередь, позволяет предупредить развитие опасных онкологических заболеваний.
Кроме того, во время ПАП-теста иногда можно диагностировать и другие патологии шейки матки, в частности гиперплазию и пролиферацию эпителия.
На территории США и многих стран Европы данная процедура входит в схему стандартного гинекологического обследования. Согласно статистике, за последние 50 лет частота и количество смертей от рака шейки матки в этих государствах снизилась на 70% именно благодаря ранней диагностике.
Как подготовиться к исследованию
ПАП-мазок — довольно простая процедура, которая, тем не менее, требует соответствующей подготовки.
- Цитологический забор проводится в первые несколько дней после окончания месячных — только так можно рассчитывать на достоверные результаты.
- За два дня до осуществления процедуры врачи рекомендуют отказаться от применения интравагинальных медикаментов. Противопоказано использование вагинальных смазок, а также спермицидных контрацептивов. Все эти средства могут исказить сведения об истинном строении клеток маточной шейки.
- Также не стоит проводить соскоб в том случае, если у пациентки имеются признаки воспалительного/инфекционного заболевания половых органов, например, зуд, нехарактерные влагалищные выделения. В таких случаях сначала нужно определить причину появления симптомов и пройти полный курс лечения. Только после полного выздоровления можно провести процедуру.
Правила забора образцов
Вы уже знаете о том, что такое ПАП-тест и как к нему подготовиться. Но для многих пациенток важными являются и особенности самой процедуры.
Стекла с образцами тканей как можно скорее нужно зафиксировать с помощью 96% спирта или же смеси Никифорова (состоит из 96% спирта и эфира). В фиксаторе полученные препараты держат от 10-15 минут до 24 часов.
В том случае, если нет возможности зафиксировать образцы, их сушат на воздухе. Полученные материалы в дальнейшем окрашивают и изучают под микроскопом. Препараты пригодны для покраски в течение 3-7 дней с момента забора.
Расшифровка результатов
Расшифровка ПАП-теста во многом зависит от возраста и общего состояния пациентки, поэтому этим должен заниматься лечащий врач. В зависимости от полученных данных выделяют пять типов, каждый из которых соответствует тому или иному состоянию репродуктивной системы.
- ТипI. Результаты соответствуют норме, в исследуемом материале не было обнаружено никаких патологических особенностей.
- ТипII. Имеет место воспалительный процесс. Возможная гиперплазия и пролиферация железистого эпителия.
- ТипIII. Подозрения на дисплазию шейки матки.
- ТипIV. Подозрение на наличие онкологических заболеваний.
- ТипV. Высока вероятность наличия рака шейки матки.
Разумеется, такие результаты дают лишь информацию о возможном наличии той или иной патологии. Для постановления точного диагноза необходимо провести дополнительные исследования.
Основные причины ложных результатов
Многие пациентки интересуются информацией не только о том, что такое ПАП-тест — они задают вопросы о достоверности результатов. Как и большинство диагностических процедур, данное исследование далеко не всегда бывает точным на все сто процентов.
Иногда тест дает ложно-отрицательные (патологические клетки имеются, но во время исследования выявлены не были) или ложно-положительные результаты (во время диагностики были выявлены онкологические маркеры, хотя на самом деле процессы злокачественного перерождения в репродуктивной системе женщины отсутствуют). Причины получения ложных данных могут быть разными.
- Порой во время забора образцов на лабораторное стекло попадает слишком мало клеток. Материала попросту недостаточно для проведения полноценного исследования.
- На результатах могут сказаться инфекционные, а также воспалительные заболевания влагалища и шейки матки.
- Если в образцах имеются примеси крови, это может исказить полученные во время лабораторного исследования результаты.
- Тест может быть недостоверным вследствие применения вагинальных медикаментов, смазывающих веществ. Недопустимы и половые акты за 1-2 дня до проведения процедуры.
Как часто женщинам рекомендуют проходить подобную диагностику?
Мазок по Папаниколау время от времени нужно сдавать каждой женщине. Впервые образцы клеток стоит сдать спустя три года после начала половой жизни (или по достижении пациенткой 21 года).
Женщинам репродуктивного возраста (от 21 до 49 лет) гинекологи рекомендуют проходиться ПАП-тест раз в 2-3 года. Пациентки постарше (50-65 лет) должны сдавать анализы раз в пять лет.
Тем не менее есть категории женщин, которым подобная диагностика необходима чаще (не реже 1 раза в год). Показания к внеочередному проведению теста:
- беспорядочная половая жизнь, наличие у женщин более одного полового партнера;
- ранее начало половых отношений (раньше 18 лет);
- наличие в анамнезе пациентки информации об инфекциях, передающихся половым путем (в том числе полового герпеса и вируса человеческой папилломы);
- ВИЧ-инфицирование;
- курение и прочие вредные привычки.
Что делать, если у женщины были обнаружены злокачественные клетки?
Как уже упоминалось, ПАП-тест в гинекологии используются в первую очередь для того, чтобы обнаружить патологические клетки. Если во время диагностики был получен положительный результат, пациентке назначают дополнительные исследования.
Сначала ПАП-тест повторяют, чтобы исключить вероятность получения ложно-положительного результата. В дальнейшем проводится кольпоскопия (осмотр шейки матки с помощью специального прибора) и биопсия шейки матки.
Данная диагностическая процедура предназначения для своевременного выявления злокачественного процесса. Если рак был обнаружен на ранней стадии, то у пациентки есть шансы на выздоровление.
Рак шейки матки занимает 3-4 место по распространенности злокачественных процессов среди женщин. На ранних стадиях заболевание излечимо на 100%.
Кому рекомендован Пап-тест?
Чаще всего рак шейки матки возникает у женщин в возрасте 45-55 лет, у женщин в постменопаузе, в возрасте после 65 лет. Однако есть данные об увеличении роста заболеваемости среди женщин моложе 30 лет. Причем у 18 % в этой возрастной группе, после скрининга, заболевание обнаруживается уже на поздней стадии, когда лечение может быть не таким эффективным.
Для исследования берут соскоб с поверхности шейки матки и цервикального канала, а также с зоны трансформации, в которой чаще всего – до 80% возникает патологический процесс, что является преимуществом исследования методом жидкостной цитологии.
Цитологическая классификация по Папаниколау:
- 1-й класс — нормальные клетки;
- 2-й класс — изменение формы клеток, обусловленное воспалительным процессом во влагалище и/или шейке матки;
- 3-й класс — присутствуют единичные клетки с аномалией ядер и цитоплазмы (подозрение на злокачественное новообразование);
- 4-й класс — присутствуют отдельные клетки подозрительные в отношении злокачественности;
- 5-й класс — присутствует большое число типично раковых клеток.
Пап-тест рекомендуется всем женщинам репродуктивного возраста, начиная с 21 года. Выполнять его рекомендуется каждые два года, обязательно при наличии гинекологических патологий вирусной природы (остроконечные кондиломы, генитальный герпес), длительного приема противозачаточных и гормональных препаратов, появлении нетипичных выделений из половых путей, бесплодии. При отрицательных результатах Пап-тест выполняется один раз в три года.
Как подготовиться к Пап-тесту?
Сдавать анализ рекомендуется не ранее, чем на 5-й день менструального цикла и не позднее, чем за 5 дней до начала менструации. Накануне и в день исследования не выполнять спринцевание влагалища, а за 2-3 дня исключить применение жиросодержащих вагинальных препаратов (свечи, кремы, вагинальные таблетки). Во время менструации, а также ранее 24-48 часов после полового контакта, интравагинального УЗИ и кольпоскопии взятие мазка не проводится!
Чтобы исключить риск развития этого тяжелого заболевания, позаботьтесь о своем здоровье, запишитесь к врачу-гинекологу в СИТИЛАБ и выполните Пап-тест на основе метода жидкостной цитологии — 90-69-502 — Цитологическое исследование соскобов шейки матки, цервикального канала, влагалища с окраской по Папаниколау (материал взят в жидкую транспортную среду).
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кандидоз: причины появления, симптомы, диагностика и способы лечения.
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida. Оно обусловлено активным размножением грибка на слизистых оболочках полости рта, половых и внутренних органов и на коже.
Все представители рода Candida относятся к условно-патогенным микроорганизмам, то есть они постоянно присутствуют в составе нормальной микрофлоры. Но при снижении иммунитета, изменении гормонального фона и по ряду других причин эти грибки могут начать активно колонизировать слизистые оболочки и кожу.
Наиболее распространенные представители рода – Candida albicans и C. tropicalis. В 90-95% случаев урогенитального кандидоза именно C. albicans является доминирующим возбудителем.
![shutterstock_714362212 [преобразованный].jpg shutterstock_714362212 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/d29/d29b49ccfe770f215bf7b01b406a2d2f.jpg)
Первый контакт с грибками рода Candida происходит во время прохождения ребенка по родовым путям. Однако в медицинской литературе описаны случаи обнаружения этих микроорганизмов в околоплодных водах, что свидетельствует о возможности вертикального (трансплацентарного) пути передачи. Также встречается передача грибка рода Candida при грудном вскармливании, кожном контакте ребенка с матерью, бытовым и пищевым путями.
Эти микроорганизмы вырабатывают эндотоксины и ферменты, вызывающие гибель клеток и некроз тканей, что способствует усилению адгезивной (прикрепление к клеткам слизистых оболочек или кожи) способности грибка и обеспечивает проникновение в ткани.
Гиперпродукция этих и ряда других веществ обуславливает патогенность представителей семейства Candida.
Причины возникновения кандидоза
- Экзогенные (внешние) факторы, способствующие проникновению грибков в организм:
- профессиональные вредности, приводящие к частым повреждениям кожи;
- длительное пребывание в теплой и влажной среде;
- нарушение целостности слизистых оболочек.
- Факторы, приводящие к снижению сопротивляемости организма:
- наличие хронических заболеваний;
- длительный прием препаратов, способствующих нарушению естественной микрофлоры;
- несбалансированное питание;
- частые стрессы, нарушения режима сна и отдыха.
Факторы риска развития кандидоза
- Нарушения обмена веществ (гиповитаминозы), заболевания иммунной системы (ВИЧ-инфекция), эндокринные патологии (сахарный диабет и пр.).
- Длительный прием некоторых препаратов: гормональных контрацептивов, системных глюкокортикостероидов, антибиотиков широкого спектра действия, цитостатиков.
- Длительное пребывание или проживание в местности с повышенной влажностью и температурой, комфортными для циркуляции спор грибков в окружающей среде.
Классификация заболевания
По локализации процесса выделяют:
- Урогенитальный кандидоз.
- Кандидоз слизистой оболочки полости рта.
- Поверхностный кандидоз.
- Межпальцевый кандидоз.
- Кандидоз околоногтевых валиков и ногтей.
- Кандидоз желудочно-кишечного тракта.
Симптомы кандидоза
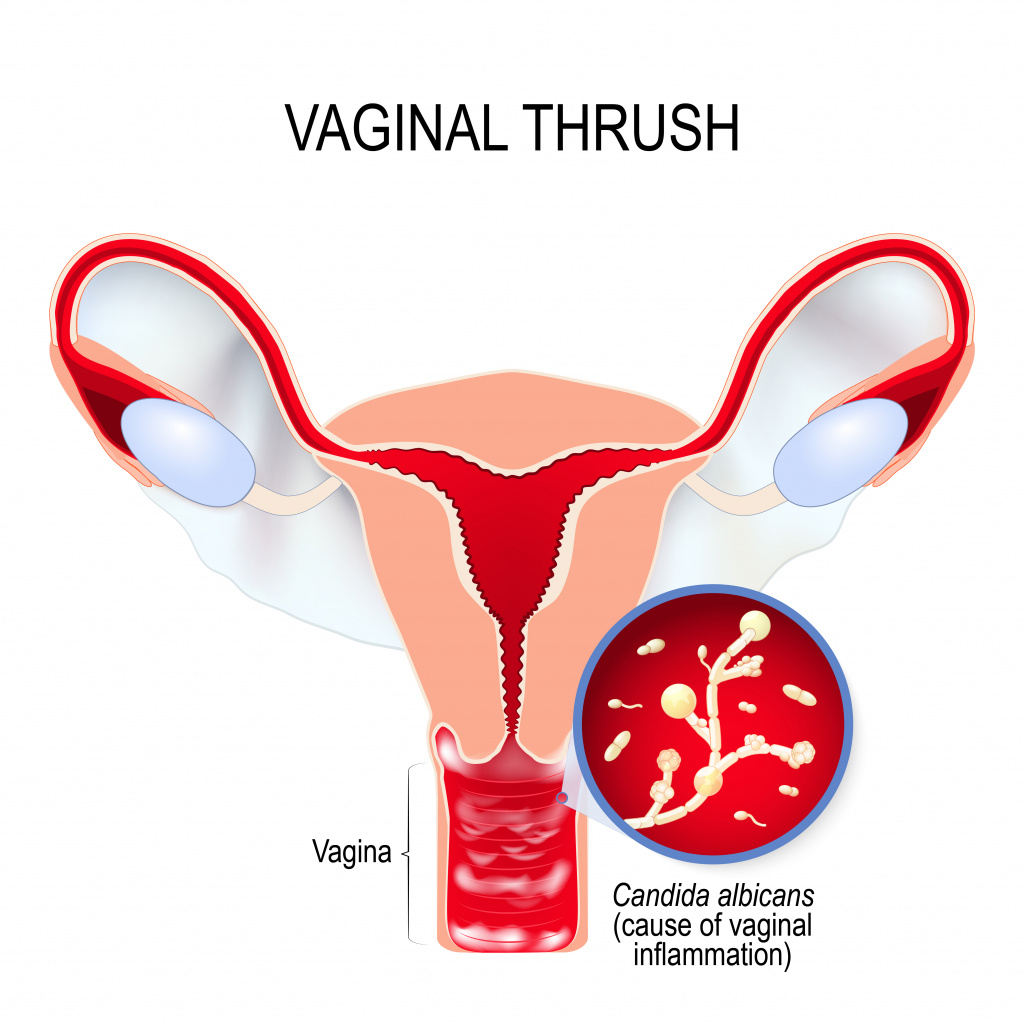
Урогенитальный кандидоз (УГК) – широко распространенное заболевание: по данным медицинской статистики, около 75% женщин репродуктивного возраста хотя бы единожды регистрировали у себя симптомы УГК.
Выделяют острую и хроническую форму урогенитального кандидоза, кандидоз вульвы, вагины и других урогенитальных локализаций. В ряде случаев при диагностике используют уточнение: осложненный или неосложненный УГК, что отражает количество обострений в год и степень выраженности заболевания.
Симптомы женского урогенитального кандидоза
- Появление бело-желтых творожистых или сливкообразных выделений из половых путей. Интенсивность выделений может усиливаться перед менструацией, что связано с изменением гормонального фона.
- Неприятные ощущения, зуд в области гениталий, зачастую усиливающиеся при половом контакте или мочеиспускании.
- Покраснение и отечность слизистой вульвы и влагалища, наличие повреждений на коже половых органов (трещины, микротравмы).
- При хроническом течении УГК развивается сухость слизистых оболочек половых путей.
Симптомы мужского урогенитального кандидоза
- Покраснение, отечность, неприятные ощущения в области половых органов.
- Беловатые выделения творожистой структуры из половых путей.
- Боль и жжение при половом контакте и при мочеиспускании.
Поверхностный кандидоз может быть эритематозным (основной симптом –покрасневшие участки кожи с мокнущей поверхностью) и везикулярным (образование на пораженном участке папул, везикул и пустул – воспалительных элементов, расположенных в поверхностных слоях кожи). Поражение начинается с крупных складок кожи, постепенно распространяясь на другие участки тела. В глубине складок возникает мокнутие (отделение серозного экссудата через мельчайшие дефекты эпидермиса), нарушение целостности кожного покрова способствует присоединению вторичной инфекции.
Межпальцевый кандидоз локализуется в пространстве между пальцами. При этом отмечается покраснение участков кожи с последующим появлением пузырьков в прозрачным содержимым. Заболевание быстро распространяется в тесных коллективах (в детских садах, школах и т. д.).
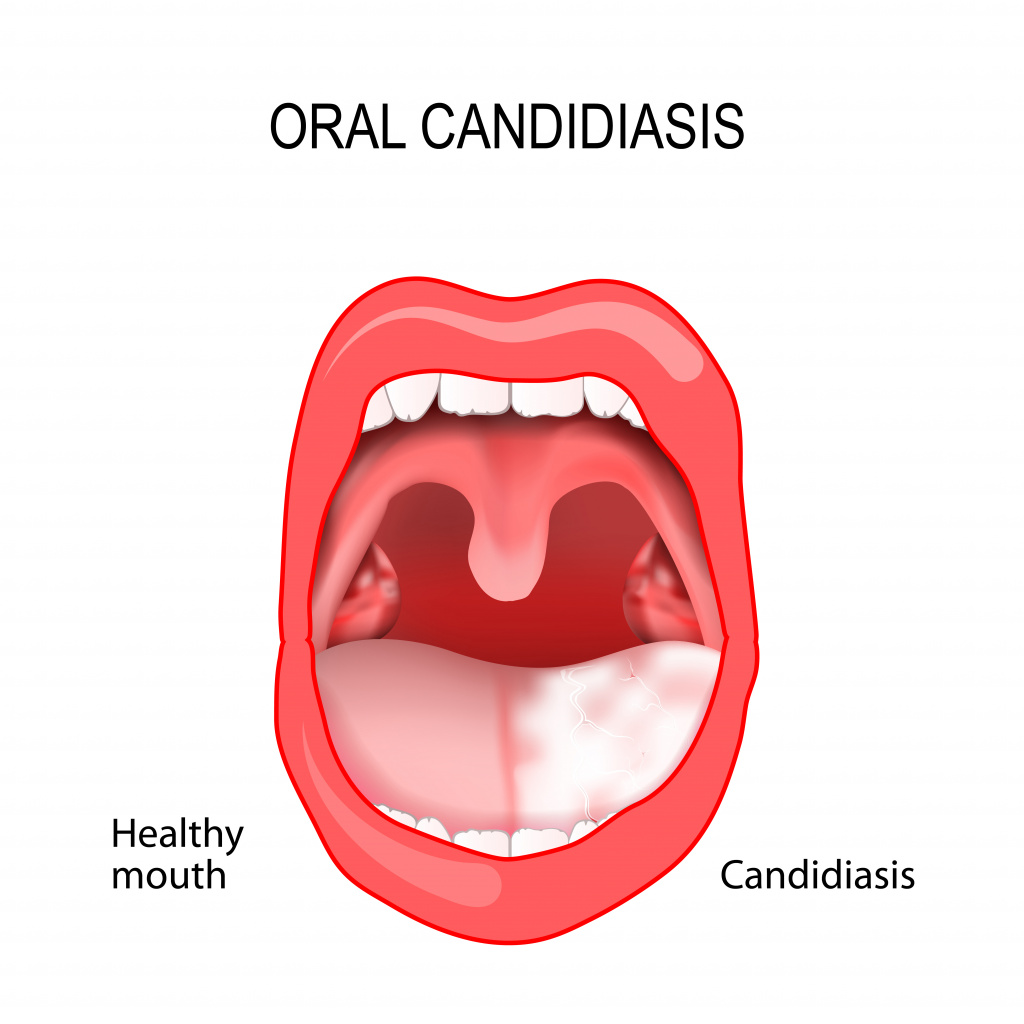
Кандидоз слизистой оболочки полости рта (КСОПР)
Кандидоз полости рта вызывает неприятные ощущения, особенно при приеме пищи – жжение, боль, сухость. В зависимости от локализации процесса выделяют несколько форм кандидоза полости рта.
Часто КСОПР и желудочно-кишечного тракта сопровождает иммунодефицитные состояния: ВИЧ-инфекцию, синдром приобретенного иммунодефицита человека (СПИД) или врожденный иммунодефицит (например, при патологии Т-лимфоцитов). При наличии этих заболеваний кандидоз протекает с максимально выраженными симптомами, с трудом поддается лечению, носит агрессивный характер.
Самое частое проявление КСОПР – кандидозный стоматит, поражающий в основном грудных детей и взрослых с ослабленным иммунитетом.
При этой патологии слизистая оболочка полости рта краснеет, отекает, на ней появляются белесоватые пленки, имеющие творожистую консистенцию. На начальных стадиях болезни налет легко снимается. С течением заболевания пленки становятся плотнее, отделяются с трудом, при снятии обнажается кровоточащая слизистая оболочка.
![shutterstock_1111315238 [преобразованный].jpg shutterstock_1111315238 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/26a/26aef3dec307717b4ca5183ddc40e23d.jpg)
При кандидозном стоматите возможно поражение языка, что проявляется покраснением спинки языка, появлением налета и слущиванием эпителия. Эти симптомы сопровождаются сильными болевыми ощущениями пораженной области при разговоре, приеме пищи и при пальпации (прощупывании) языка. 
У курильщиков чаще других видов КСОПР развивается хронический гиперпластический кандидоз, сопровождаемый образованием белых, сливающихся между собой бляшек, которые возвышаются над поверхностью гиперемированной слизистой.
При этой патологии изменяется консистенция слюны: она становится вязкой и пенящейся; появляются неприятный запах изо рта, налет на слизистой серого или белого цвета. В 10-40% случаев эта клиническая форма кандидоза малигнизируется (т. е. приобретает злокачественный характер).
У пожилых людей чаще всего развивается хроническая атрофическая форма кандидоза полости рта. Слизистая оболочка при этом краснеет и отекает. Поражение часто локализуется под зубными протезами, что вызывает болевые ощущения.
Кандидозный хейлит и кандидоз углов рта в основном встречаются у детей и пожилых. Поражение обычно двустороннее, при этом образуются красные болезненные трещины в углах рта, покрытые легко снимающимся белым налетом или чешуйками. При длительном течении заболевания возможно присоединение бактериальной инфекции.
Диагностика кандидоза
Алгоритм диагностического поиска при кандидозе любой локализации включает в себя взятие материала с пораженной области с последующей его микроскопией, посевом для определения вида грибка и его чувствительности к антимикотическим (противогрибковым) препаратам.
В целях диагностики состояний, приведших к снижению иммунитета, используется общий анализ крови;
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
тесты для выявления ВИЧ-инфекции;
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
Синонимы: Антитела к ВИЧ 1, 2, антитела к вирусу иммунодефицита человека, ВИЧ-1 p24, ВИЧ-1-антиген, p24-антиген.
Anti-HIV, HIV antibodies, human immunodeficiency virus antibodies, HIV-1 p24, HIV-1 Ag, p24-antigen.
Внимание! При положительных и сомнительных реакциях, срок выдачи…
490 руб
для определения содержания в организме необходимых микроэлементов и витаминов (в частности, витамина С).
Диагностика урогенитального кандидоза базируется на микроскопическом исследовании соскобов с пораженной области с выявлением мицелия грибка,
посеве биоматериала на питательную среду для получения культуры возбудителя с целью выявления в соскобах кожи, в моче, в секрете простаты и эякуляте ДНК грибков рода Candida.
Кандида, определение ДНК (Candida albicans, DNA) в моче
Определение ДНК Кандида (Candida albicans) в моче методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Кандиды выявляются на слизистых оболочках полости рта и желудочно-кишечного тракта у 30-50% здоровых людей и на слизистых оболочках гениталий у 20-3…
395 руб
Кандидоз различных локализаций часто развивается на фоне патологий эндокринной системы (например, при сахарном диабете). Для определения уровня глюкозы в крови выполняют глюкозотолерантный тест, определение гликированного гемоглобина, рекомендована консультация
врача-эндокринолога
.
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетиче…
280 руб
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Соединение гемоглобина с глюкозой, позволяющее оценивать уровень гликемии за 1 – 3 месяца, предшествующие исследованию.
Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, содержащемуся в эритроцитах.
Гликированный (употребляется также т…
695 руб
К каким врачам обращаться
Диагностировать кандидоз полости рта и желудочно-кишечного тракта могут
врач-терапевт
,
гастроэнтеролог
и стоматолог. Для подтверждения диагноза урогенитального кандидоза нужно посетить
уролога
или
гинеколога
. При диагностировании сахарного диабета необходимо обратиться к
эндокринологу
, а при иммунодефицитных состояниях – к иммунологу и инфекционисту.
Лечение кандидоза
С учетом того, что 10-20% женщин являются бессимптомными носителями грибков рода Candida, лечения требуют лишь случаи лабораторно доказанного урогенитального кандидоза, сопровождаемого клиническими проявлениями. Для лечения широко применяются препараты местного действия (вагинальные свечи, мази), в случае их неэффективности назначают антимикотические препараты системного действия (таблетированные формы).
Антимикотические (противогрибковые) лекарственные средства имеют широкий спектр противопоказаний, их прием требует тщательного мониторирования функций печени и почек, в связи с чем определять тактику лечения, необходимость и длительность приема этих препаратов может только врач.
Осложнения кандидоза
Урогенитальный кандидоз может осложниться присоединением вторичной инфекции, развитием воспалительного процесса (в том числе хронического) в репродуктивной системе, что может стать причиной вторичного бесплодия из-за образования спаек, нарушающих проходимость половых путей.
Для кандидозов прочей локализации также актуально присоединение бактериальной инфекции.
Профилактика кандидоза
Профилактика кандидоза в основном сводится к уменьшению количества рецидивов заболевания, что достигается путем:
- выявления и лечения больных с кандидозом любой локализации;
- обоснованного применения антибиотиков;
- восстановления нормальной микрофлоры после терапии антибактериальными препаратами;
- соблюдения личной гигиены;
- лечения хронических заболеваний (например, сахарного диабета);
- предупреждения возникновения микротравм в полости рта, кожи (особенно у маленьких детей и людей с хроническими заболеваниями или иммунодефицитными состояниями).
Источники:
- Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом // Российское общество дерматовенерологов и косметологов. – Москва, 2013. – 16 с.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин // Российское общество акушеров – гинекологов, 2019.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Вросший ноготь
Вросший ноготь: причины появления, симптомы, диагностика и способы лечения.
Бесплодие у женщин
Бесплодие женское: причины появления, симптомы, диагностика и способы лечения.
Кольпит
Кольпит: причины появления, симптомы, диагностика и способы лечения.
Пародонтит
Пародонтит – хроническое воспалительное заболевание тканей, окружающих зуб. Постепенно это приводит к потере зубов у взрослого человека и способствует развитию патологических процессов в организме.
Источник
