Молочница при дисплазии 1

Здравствуйте уважаемые медики!, помогите, плиз, советами.
34 года, 168 см, 64 кг
Месячные с 13 лет, 7 дней, 30-32 дня, обильные, болезненные, 1,2 и 4 день. Аборты: 17 и 18 лет. Детей нет.
С 19 лет началась периодически обостряющаяся молочница.
Лечила нистатином (безрезультатно), аутовакциной (не было 2 года).
Замершая беременность в 24 года на 12-й неделе. После выскабливания — воспаление (диагноз был поставлен через 2 месяца после выскабливания, доктором в ПАГ, Киев; не сохранился), Лечили ципролетом и еще не помню чем. После лечения началась очень сильная молочница. Когда ослаблялся организм (простуды, переутомление, острая еда) выделения были кусками в очень большом количестве. Лечилась в ЖК стандартными недорогими препаратами, гладила нижнее белье, носила только хлопок, очень следила за гигиеной и спринцевалась содой (советовали доктора). Практически не помогало.
С 24 до 28 лет у гинеколога не наблюдалась.
В 28 лет платный гинеколог (молочница просто замучала) после осмотра и сдачи крови из вены на хламидии (не обнар.) поставил, что молочница от инфекции и назначил “универсальное лечение от всего, что слабее хламидий” (был вопрос бюджета): антибиотик+ эрбисол+ флуконазол+ нарине и лактум месяц по литру. После курса лечения выделения полностью прекратились, жалоб никаких не было.
С 28 до 32 у гинеколога не наблюдалась.
В 32, после гриппа пошла на онкопрофосмотр в районной поликлиннике. Срочно была вызвана на осмотр к гинекологу, гда мне сказали, что очень плохой мазок и гематома на шейке матки. После кольпоскопии поставили обширную дисплазию шейки матки первой степени. После узи: полипы в матке. Следующая менструация была почти как кровотечение.
Диагностическое выскабливание полипов показало, что это “гормонального происхождения”. Во время выскабливания доктор, по её словам, проколола на шейке кисту (ту, которую назвали гематомой в ЖК) и из неё вытекла жидкость.
Прописали Дюфастон 3 месяца и криодиструкцию. Дюфастон пила, криодиструкцию не делала.
Снова началась молочница, несильная. К этому времени меня начали беспокоить периодически циститные симптомы и тянущие боли внизу живота. Полгода назад, после онкопрофосмотра, вызвали к гинекологу и сказали, что у меня очен плохие анализы и необходимо делать криодиструкцию ибо через год я буду лечить затяжной рак шейки матки. Бакпосев показал превышение лейкоцитов в 2 раза и кандидоз. Кольпоскопия показала обширную дисплазию первой степени, узи показало матку без нареканий, исключая маленький узелок 0,5х1 см, который у меня начали видеть после выскабливания замершей беременности, без изменений.
Острый кандидоз лечили Флуканазолом, вагилаком и бификолом. Бакпосев остался прежним. Врач из ЖК сказала, что лейкоциты повышены из-за кандидоза и если не лечится острый, то надо лечить хронический, ибо криодиструкцию с молочницей делать нельзя, а это единственный выход при моём катострофическом состоянии.
У меня уже был плачевный опыт лечения молочницы и, перед этим сдав стандартные анализы, я пошла к платному гинекологу.
После первого осмотра и просмотра результатов анализа доктор из платной клиники сказала, что у меня дисплазия совсем легкая и небольшая, может быть обусловлена воспалительным процессом и пвч. Криодиструкцию делать не советовала, советовала полечить воспаление и нейтрализовать вирус, а потом — по результатам наблюдения. Учитывая то, что у меня уже начало все побаливать (циститные симтомы, потягивание внизу живота, слишком болезненные месячные в 1-2 день) и воспалительный процесс не проходил, я согласилась на лечение.
И так, результаты анализов во вложенных файлах.
Лечение:
Фромилид 500 14 дней + Юнидокс; Микомакс, Циклоферон+ Эрбисол через день по 10 уколов, Алоэ, Плазмол, Эхинацея композитум, Бетадин свечи, Виферон свечи, Вагилак, Цитеаль на шейку, Протефлазид ванночки. Посли этого всего Эссециале форте, Йогурт, Бификол.
У меня банальных несколько вопосов:
Может таки нужно было долечить молочницу и сделать крио? Ну ради печени, в ущерб естественным возможным родам.
Как схема лечения? Удачная?
Не нужно ли после такого наростания полипов сдать анализы на гормоны какие-то (врачи говорят, что надо наблюдаться, ну а чего ж они тогда выросли?)
Необходимо ли добивать уреаплазму, если она с первого раза не умрет или просто достаточно снять воспалительный процесс и укрепить иммунку, а организм её сам добъет? (Спрашиваю потому, что в большинстве случаев все же её находят повторно).
Так ли нужно бификол пить и существует ли дизбактериоз (а то мнения разделились)?
ТО, что у меня в анализах может препятствовать беременности если у мужа все в порядке?
Хочется оптимально полечится ибо мне психологически очень трудно ходить к врачам — впадаю в депрессию, сложно сосредоточится на работе.
Спасибо огромное.
Источник
Добрый день!
У меня вот какая проблема..
1. Год с небольшим назад я начала вести половую жизнь, потому решила посетить гинеколога (частная оплачиваемая клиника). Там обнаружилась дисплазия (мне было 19 лет, где оно взялось – непонятно). Делались анализы, биопсия, выяснилось что всё легко устраняемо с помощью криодеструкции (повторюсь, мне было всего лишь 19 лет). После посещения другого врача, ч/з пару месяцев выяснилось, что это эрозия. Третий врач сказал, что это просто такое расположение цилиндрического эпителия, выстилающего канал шейки матки, на влагалищной её поверхности, что внешне выглядит как красное пятно вокруг наружного отверстия канала. То есть, ничего страшного нету. Вернулась ко 2-му врачу (который думал, что у меня эрозия. Он же и мой участковый.) – он сказал, что я здорова полностью, и ничего у меня нет.(прошел год с момента первой консультации). Возможно ли это? Возможно ли то, что само может пройти (конечно, было медикаментозное лечение, но недолгое)дисплазия, эрозия, или что там на самом деле было?
2. Когда в январе того года делали биопсию, ч/з 3-7 дней началась молочница. За год я переболела ею раз 7. Прошла 3-х месячный курс лечения от хронической формы заболевания, теперь молочница ежемесячно.В конце концов уже на свой страх и риск купила “Миримистин” (ибо замучала меня страшно уже молочница). Обрабатываю каждый вечер генпиталии, чтоб уменьшить дискомфорт. Уже не знаю к кому обращаться и что делать. Ноги вроде держу в тепле, половой партнер (за всё это время не менялся)здоров.
Спасибо заранее за помощь!
![]()
Здравствуйте. Наталия, к сожалению вы забыли рассказать на основании каких данных был установлен диагноз “”Дисплазия”.У юных девушек такую картину можно встретить очень часто, особенно если взять цитологический мазок на фоне нелеченного цервицита. Если бы вы поделились с нами информацией о том, не находили ли у вас каких-нибудь, возможно онкогенных, типов ВПЧ, мы могли бы утверждать это более достоверно. Если цитологическая картина воспаления имитировала цитологическую картину дисплазии, то ваше чудесное исцеление вполне объяснимо и закономерно. Если бы вы спросили, кто из трех коллег вызвал у меня большую симпатию, то первый и третий специалисты, в целом, адекватны. Нежелание второго врача объяснить вам по-человечески что с вами происходит полностью объясняется высокой загруженностью врачей из муниципальных учреждений здравоохранения. Кстати, криотерапия – вполне достойная тактика для лечения легкой степени дисплазии или эктопии цилиндрического эпителия, осложненной хроническим цервицитом. В любом случае, я бы настойчиво рекомендовала продолжать наблюдение с ежегодной цитологией и кольпоскопией. Результаты проведенной биопсии могли бы быть интересны, но вы – девушка скрытная:)
Песнь о молочнице производит впечатление. Немедленно прекратите ежедневные обработки мирамистином – даже не знаю, как можно навредить себе еще сильнее. Ноги в тепле – это здорово, но вам срочно нужен гинеколог в реале. Очевидно, что ваше лечение не дало эффекта. Почему? Даже не буду гадать. Вы же скрыли от меня как, чем и какое время вы лечились. На основании чего мне делать выводы? На основании ног в тепле? (*Кстати, с чего вы взяли, что это имеет значение?) Имейте в виду, женщина ошибается, ставя себе диагноз “молочница” в 37% случаев. Так что ваша молочница может быть не совсем молочница, совсем не молочница, или не только молочница.
Источник
Мало кто из нас регулярно посещает гинеколога. И виной тому – не только лень, но и страх: а вдруг там обнаружат нечто «эдакое»? В то же время женские форумы пестрят жалобами на недобросовестных врачей и гипердиагностику. Что же делать?
Согласно статистике, около 65 % украинских женщин с неприятным холодком думают об очередном гинекологическом осмотре. Но ведь все мы знаем золотое правило медицины – болезнь проще предупредить, чем лечить.Порой мы не замечаем тревожных симптомов, а иногда попросту их игнорируем. И это грозит серьезными проблемами со здоровьем.
«Oй, да я с этой эрозией уже пять лет живу – и ничего», – отмахивается подруга. Другая испробовала на себе все свечи от молочницы, тем не менее, неприятность ее посещает регулярно. Обе несколько лет не были у гинеколога. Третья раньше бывала у врача как положено, пока результатом лечения от цитомегаловируса не стал дисбактериоз… Их троих объединяет одно: недоверие врачу и страсть к чтению медицинских форумов. А еще они любят давать друг другу советы по лечению.
Наверное, такая ситуация знакома и тебе. Мы с гинекологом-эндокринологом Татьяной Поповой попытаемся рассказать правду о молочнице, эрозии, дисплазии, ТОRCH-инфекциях и уреаплазмозе – заболеваниях, наиболее активно обсуждаемых женщинами.
Молочница: нет самолечению!
Частота кандидоза среди инфекций женских половых органов – до 45%. С чем связана такая его распространенность? Причин несколько: экология, антибиотики, гормональные изменения и слабый иммунитет. И хотя диагноз не является опасным для жизни, врачи советуют отнестись к нему ответственно.
«Многие диагноз «молочница» ставят себе сами. Видите ли, женщина решила, что у нее белые выделения. Но далеко не все белые выделения являются кандидозом! А диагноз должен ставиться на основании анализа!» – утверждает Татьяна Попова.

Между прочим, находиться в организме грибок кандида имеет полное право – правда, в небольшом количестве. Можно утверждать, что мы с ним, как и со многими другими представителями микрофлоры, находимся в симбиозе. При нормальных условиях грибок живет в человеке, а контролируют его размножение лактобактерии. Но как только происходит сбой иммунитета или изменяется гормональный фон, они не справляются с задачей, и кандида начинает активно размножаться. Захватчик расселяется по слизистым оболочкам – глаза, ЖКТ, ротовая полость… И его коварство в том, что у него есть споры, которые могут проявиться и через годы.
► Осмотр у гинеколога: 7 причин обязательно посетить гинеколога
Различают три формы развития кандидоза: кандиданосительство, острый и хронический. Кандиданосительство выявляется при обследовании мазка влагалища. Носителями грибка бывают и мужчины, но, как правило, он не доставляет им проблем. И все же, если острый кандидоз проявился у одного из партнеров, рекомендуется пролечиться и мужчине, и женщине.
Лечить или не лечить кандиданосительство?
«Главное основание для лечения – жалобы. Если у женщины взяли много мазков и сообщили о наличии кучи инфекций, от которых необходимо лечиться, но в принципе ее ничто не беспокоит, нет жалоб на выделения, она не чувствует дискомфорта – можно не волноваться. Лечим не анализы, а человека. Нет болезни – зачем лечиться?» – убеждена Татьяна Алексеевна.

При остром кандидозе необходимо пролечиться. Таблетка или свеча уберут лишь внешние проявления, сам же кандидоз перейдет в хроническую форму. «К сожалению, некоторые производители лекарств занимаются недобросовестной рекламой. «Одна свечка – и вы свободны от молочницы». Гинекологи знают, что это неправда, и даже в инструкции написана другая схема применения. Женщины не ходят к врачу, используют свечи, глотают таблетки, а флора становится нечувствительной к лечению.
► Гинекологические заболевания: в каких случаях поможет физиотерапия
Грибок имеет свойство подстраиваться под препараты, которыми с ним борются», – объясняет наш консультант. Поэтому вид и способ применения «оружия» должен выбрать врач. «Необходимо пройти курс лечения, основанный на данных анализов, – говорит Татьяна Попова, – а затем заселить микрофлору полезными бактериями. И здесь нужен комплексный подход, а не только местное лечение. Следует сделать контрольный мазок, а потом – пересмотреть свой подход к образу жизни и системе питания. Необходимо восстановить иммунитет и привести в порядок желудочно-кишечный тракт».
NB! Следует сдать анализы. Молочница может быть лишь спутником хламидиоза, трихомониаза, гарднереллеза.
Есть ли уреаплазмоз?
«Я регулярно посещаю гинеколога, чувствую себя здоровой, ничего не беспокоит. Но у меня обнаружили уреаплазму. Неужели меня заразил муж? Это вообще лечится?» – прочла я недавно на одном из женских форумов. Лечение уреаплазмы – популярное нынче явление. И с этим все не так просто. Уреаплазмоз считается заболеванием, склонным к хроническому течению.

Впрочем, оно так и не было внесено в Международную классификацию болезней. То есть его нигде, кроме как в нашей стране, не лечат, хотя ВОЗ и включила его в список заболеваний, передаваемых половым путем. Сама по себе уреаплазма является условно-патогенным микроорганизмом. Наличие ее не говорит о том, что у женщины уреаплазмоз. Эти микроорганизмы есть в мочевыделительной системе у каждого человека, и даже после изгнания они появляются вновь. Лечить уреаплазму или нет, должен решать квалифицированный специалист.
NB! По результатам общего мазка можно лишь предположить наличие уреаплазмы. Для выявления возбудителя используют более точные методы исследования – ПЦР, а для принятия решения о необходимости лечения сдается посев на уреаплазму.
Эрозия: ворота для инфекций
Шейка матки – своего рода ворота между маткой и влагалищем, она защищает внутренние половые органы от инфекций. Ее поверхность в норме гладкая, нежно-розового цвета. Ее канал – внутренняя часть – покрыта ярко-розовым цилиндрическим эпителием. По тем или иным причинам он порой выходит на поверхность шейки – это и есть эрозия. Как она проявляется? Более обильными слизистыми выделениями из влагалища, а иногда и вовсе нет никаких клинических проявлений. Врач видит эрозию при помощи гинекологического зеркала, а для уточнения вида эрозии используется кольпоскоп.
► Эрозия шейки матки: прижигать или наблюдать? – За живе СТБ (видео)
Решение о лечении принимает врач индивидуально в каждом случае. Если говорить об общих принципах, то они такие: небольшую дисгормональную эрозию у нерожавшей женщины принято не трогать, а большую послеродовую лучше прижечь одним из методов. Их несколько. Десять лет назад эрозию прижигали электрическим током. При этом шейка матки иссекается в виде конуса с применением специальных электродов. Этот метод нельзя назвать щадящим. Криодеструкция – обработка эрозии жидким азотом. После нее не остается рубцов. Неглубокие эрозии удаляют с помощью химических средств. Лазеротерапия и радиоволновое лечение – наиболее щадящие и безболезненные из современных методов удаления эрозии.
NB! Эрозия шейки матки сегодня есть у каждой второй дамы детородного возраста. При определенных обстоятельствах она может превращаться в дисплазию, а это предраковое заболевание
С приставкой TORCH
Расшифровывается эта аббревиатура так: Т – токсоплазмоз, О – другие инфекции (хламидиоз, гепатит А и В, гонорея, листериоз, гонококки), R – краснуха, C – цитомегаловирус, H – герпес. Будучи относительно безобидными для взрослых и даже детей, они становятся особо опасными для беременных.
Заражение этими инфекциями на ранних сроках может привести к выкидышу и порокам развития, на поздних – к внутриутробному инфицированию плода. Следует еще до беременности либо на ранних сроках пройти обследования для выявления антител к TORCH-инфекциям. При необходимости можно сделать прививку (если, например, выясняется, что пациентка не болела краснухой).
► Не вредно ли пользоваться ежедневными прокладками: ответ гинеколога
Определяют титры (концентрацию) антител к перечисленным возбудителям. Если антитела есть, это не значит, что человек болен. Это может означать, что он переболел данной инфекцией и имеет к ней иммунитет. Но если титр антител к какой-то из инфекций высок или нарастает со временем, это свидетельствует об активности процесса. Только в этом случае показано лечение. Если же антитела были у женщины и до беременности, будущему ребенку и ей ничего не угрожает.

NB! Планируя беременность, пройди исследования на TORCH и посоветуйся с проверенным специалистом.
P.S. В странах Европы женщины привыкли посещать гинеколога раз в полгода – это для них так же естественно, как чистка зубов и соблюдение правил гигиены. Бояться не стоит – на ранней стадии поддается лечению все. И, если ты не доверяешь результатам анализов в одной клинике, обратись в другую, найди «своего» врача. Поверь, от своевременности обращения к специалисту зависит не только состояние твоих финансов, но и жизнь.
Источник
Дисплазией гинекология признаёт неинвазивные изменения шейки матки в зоне перехода однослойного цилиндрического эпителия шеечного канала в многослойный плоский эпителий влагалищной части шейки, часто возникающие после инфицирования ВПЧ и ВПГ 2 типа. Причем цервикальная интраэпителиальная неоплазия (CIN), как еще называют врачи дисплазию шейки матки, подразумевают процессы структурной и клеточной атипии (нарушение дифференцировки клеток) с нарушением слоистости эпителия без вовлечения базальной мембраны.
Эти атипические изменения относятся к предраковым процессам, у которых индекс малигнизации (онкологической трансформации) может достигать 50%. На ранних стадиях своего развития диспластические изменения являются обратимыми, поэтому их своевременное обнаружение и устранение врачи гинекологи считают надежным способом профилактики риска онкологии на шейке матки, особенно при эрозии у нерожавших женщин и молодых девушек.
Код по МКБ-10 N87
«Дисплазия шейки матки»
Степени дисплазии
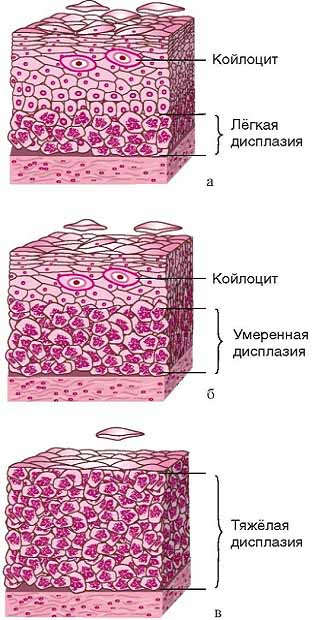
Болезнь может затрагивать различные слои клеток поверхностного эпителия. В зависимости от глубины патологического процесса, выделяют несколько степеней выраженности дисплазии шейки матки, лечение которых имеет свои принципиальные различия. Чем больше слоев эпителия на шейке поражено, тем тяжелее степень дисплазии.
Согласно МКБ-10 • N87 в настоящее время врачи выделяют следующие степени развития дисплазии шейки матки (1, 2 и 3):
✔ Дисплазия шейки матки 1 степени (легкая, сквамозное интраэпителиальное повреждение малой, слабой степени) – умеренная пролиферация эпителиальных клеток базального и парабазального слоев.
✔ Дисплазия шейки матки 2 степени (умеренная, средней тяжести) – патологические изменения захватывают всю нижнюю половину эпителиального пласта.
✔ Дисплазия шейки матки 3 степени (тяжёлая, carcinoma in situ) – патологические изменения встречаются во всей толще эпителиальных клеток, но не распространяются на сосуды, мышцы, нервные окончания. Данная форма относится уже к предраковым состояниям. Объединение тяжёлой дисплазии шейки матки и рака in situ в одну категорию оправдано ввиду сложности их цитологической дифференцировки. Окончательный диагноз врачи устанавливают после биопсии на основании гистологического заключения.
Как степень дисплазии шейки матки определяет возможное течение заболевания?
Анализ исходов диспластических изменений плоского эпителия шейки матки показывает, что при дисплазии 1 степени регрессия наблюдается в 57%, персистенция – в 32%, прогрессия – в 11%, а развитие инвазивного рака происходит только в одном – трёх процентов случае. В то же время при тяжелой дисплазии шейки матки (3 степень регрессия прослеживается в 32%, а малигнизация происходит более чем в 12 % случаев.
Причины заболевания
Выявлена тесная связь диспластических процессов с герпесом и ВПЧ типов 6, 11, 16, 18, 31, 33 и 35. Дисплазия эпителия шейки матки может быть обнаружена на фоне других заболеваний (псевдоэрозия, рубцовая деформация с эктропионом, лейкоплакия, полипы), но она может быть и на визуально неизмененной шейке.
Наличие факторов риска многократно повышают риск по развитию на шейке матки диспластических процессов. Такими провоцирующими агентами могут выступать:
• Беременности и/или роды до 20 лет,
• Ранний возраст первого полового сношения,
• Наличие остроконечных кондилом,
• HSV-2 (ВПГ2) – вирус простого герпеса, тип 2,
• Курение, в т.ч. пассивное,
• Беспорядочные половые связи,
• Хронический цервицит,
• Генетический онкофактор в анамнезе,
• Сниженный иммунитет,
• Травмы шейки матки.
Помимо вышеописанных факторов риска в развитии дисплазии есть значимость генетической предрасположенности, бактериального вагиноза, абсолютной или относительной гиперэстрогении.
Клинические проявления
Симптомы дисплазии шейки матки не имеют определенной клинической картины. Абсолютно бессимптомно патология развивается у 10-25% женщин, остальная категория пациентов имеет возможность остановить процесс благодаря диспансеризации и регулярным профосмотрам у гинеколога. При наличии микробного инфицирования половых путей могут быть жалобы на выделения, иногда с примесью крови, боли при интимной близости и т.д. Чаще всего, при наличии на шейке матки дисплазии той или иной степени выраженности, больные имеют такие признаки:
- Зуд во влагалище;
- Ощущение жжения;
- Нетипичные выделения;
- Боль при половом контакте;
- Тянущие боли внизу живота;
- Видимые кондиломы, папилломы;
Анализ на дисплазию шейки матки
Какие анализы надо сдать для диагностики дисплазии шейки матки? Гинекология учитывает отсутствие выраженных клинических симптомов, поэтому на первый план ставит инструментальные и лабораторные способы. Первичное цитологическое обследование шейки матки и цервикального канала является классическим скрининговым методом.
Диагностический алгоритм выявления патологии шейки матки сводится к сбору анамнеза, общему осмотру пациентки, осмотру в зеркалах и цитологическому исследованию методом Пап-тест на первом этапе. При отсутствии патологии плоского и железистого эпителия шейки матки по результатам общепринятого цитологического исследования рекомендуется дальнейшее наблюдение. При выявлении подозрения на патологию шейки матки пациентка подлежит углубленной диагностике. Анализы при дисплазии шейки матки сдают для диагностики состояния экзо- и эндоцервикса и выявления возможной цервикальной патологии.
Анализы для диагностики дисплазии:
- Осмотр гинекологическим зеркалом,
- Расширенная и видеокольпоскопия,
- Онкоцитология из 2-х точек,
- Анализы на ЗППП,
- Анализ на онкотипы ВПЧ,
- Прямая биопсия.
Проведение анализа “ПАП тест” + ВПЧ является «золотым стандартом» в диагностике дисплазии на шейке матки. Анализ определяет клинически значимые концентрации вируса ВПЧ, при которых происходит развитие онкологического процесса. Соответственно, используя различные методы лечения, его можно предотвратить.
Как лечить дисплазию шейки матки
При определении тактики ведения больной с данной патологией учитывают выраженность обнаруженных изменений, возраст пациентки, репродуктивную функцию и дальнейшие планы на деторождение. Современные методы диагностики диспластических изменений шейки матки, оптимизация лечения является надежным методом профилактики серьёзных осложнений.
1. Операция при дисплазии шейки матки
При легкой степени дисплазии (1 ст.) это – радиоволновое лечение путем создания термического повреждения на глубину 5-7 мм для уничтожения потенциально диспластического эпителия, лежащего под зоной трансформации. Специалисты, в том числе и врачи нашей клиники, не рекомендуют использование метода криодеструкции или лазерной вапоризации для лечения дисплазии шейки матки 2 и 3 степени ввиду не всегда предсказуемой глубины некроза и невозможности послеоперационного гистологического контроля. Пациенткам старше 40 лет показаны методы эксцизии или конизация дисплазии шейки матки тяжелой степени или при раке in situ, с обязательным исследованием ступенчатых срезов удалённой части органа.
При тяжелой дисплазии и внутриэпителиальной онкологии (рак in situ), показана консультация онкогинеколога с последующим выполнением конизации экзоцервикса с выскабливанием оставшейся части цервикального канала и, по показаниям, полости матки. У пациенток в постменопаузе с раком in situ, расположенным в переходной зоне в цервикальном канале, методом выбора является экстирпация матки.
2. Петлевая электроконизация
Петлевая электроконизация шейки матки или LEEP (Loop Electrosurgical Excision Procedure) или LLEETZ (Large Loop Electrosurgical Excision of Transformation Zone). Это хирургическое вмешательство, состоящее в иссечении тонкого слоя аномальной ткани при помощи электрического тока и радиоволны, поступающего через тонкие петли – электроды. Полученный образец ткани направляется на гистологию. В нашей клинике процедура конизации при дисплазии шейки матки проводится современным радиоволновым методом.
3. Конизация шейки матки при дисплазии
Эта лечебная процедура включает удаление конического участка ткани шейки матки с явлениями дисплазии. Основание конуса образуют ткани экзоцервикса (влагалищной части шейки матки), а вершину – ткани цервикального канала. Зона трансформации (граница между экзо- и эндоцервиксом) включена в конический образец тканей. При гистологическом подтверждении диагноза и отсутствии опухолевых клеток в краях резекции и соскобе из цервикального канала проведенный объем хирургического вмешательства считается адекватным.
4. Медикаментозное лечение
Вспомогательный метод, применяется при лечении шейки или цервикального канала с начальной (легкой) степенью дисплазии, либо в качестве дополнения к оперативному.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
После деструктивных методов лечения дисплазии осмотр шейки матки и кольпоскопию проводят через 6-8 недель. При дисплазии 1 степени показано наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) каждые 6 мес в течение 2 лет. Наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) за пациентками, лечившимися по поводу ЦИН 1, 2 показано 1 раз в 3 мес. в течение первого года и 2 раза в год в последующем. При хороших результатах кольпоскопии и жидкостной онкоцитологии, отсутствии онкотипов ВПЧ пациентку можно перевести на обычный режим скрининга шейки матки.
Наличие признаков дисплазии в краях эпителия удаленного образца шейки матки свидетельствует о высоком риске рецидива, но не является поводом для повторной эксцизии, если:
- зона трансформации полностью визуализируется;
- нет признаков железистой патологии;
- нет признаков инвазии;
- возраст женщины менее 50 лет.
Женщины старше 50 лет с неполным удалением дисплазии и позитивными эндоцервикальными краями – группа риска по остаточному (резидуальному) заболеванию шейки матки. Адекватное наблюдение – минимальное требование в данной ситуации. Альтернативным методом лечения дисплазии шейки матки при остаточных явлениях процесса является повторная конизация. Удаление матки показано пациенткам со стойкими тяжёлыми поражениями, отягощенными наличием осложненного гинекологического анамнеза.
Есть необходимость попасть к хорошему специалисту по дисплазии шейки матки? Клиника на Кутузовском и ее гинекологи предлагают полный спектр услуг от диагностики и удаления патологии до ежегодной профилактики. Не откладывайте на завтра заботу о собственном здоровье!
Источник
