Молочница при беременности цвет выделений
Миф № 1: Молочницей можно заразиться половым путем
На самом деле молочница не относится к инфекциям, которые передаются половым путем.
Это важно! Во время беременности молочница бывает в 2-3 раза чаще, а некоторые женщины в это время сталкиваются с ней впервые. Все дело в том, что ожидание малыша – это период снижения иммунитета ( и это явление нормальное).
Виновники болезни – грибы рода Candida (кандида) живут во влагалище практически здоровых женщин (также они в норме обитают в кишечнике, во рту и на коже). Относят их к условно-патогенным микробам, то есть болезнь они могут вызвать только при определенных условиях. Чтобы “случилась” молочница, грибы должны начать усиленно размножаться, а поспособствовать этому могут:
- снижение иммунитета;
- сахарный диабет,
- гипотиреоз;
- длительный прием антибиотиков, глюкокортикоидов;
- применение лекарств, которые снижают иммунитет;
- использование комбинированных оральных контрацептивов (это справедливо для КОК с высокой дозой эстрогенов);
- недостаток витаминов (гиповитаминоз).
Миф № 2: Если появились выделения из влагалища, то это молочница
Заблуждение частое и совершенно неоправданное.
Это интересно! Молочница ( урогенитальный кандидоз) была так названа из-за характерных белых творожистых выделений, которые напоминают некоторые молочные продукты.
У абсолютно здоровых женщин выделения из влагалища тоже есть. В норме они слизистые, прозрачные и не имеют никакого запаха. Если же выделения меняют свой цвет, появляется неприятный запах, то “случилось” инфекционное заболевание. Это может быть бактериальный вагиноз, уреаплазмоз, хламидиоз, гонорея, трихомониаз и многие другие заболевания.
Миф № 3: Чтобы забыть о молочнице, достаточно выпить всего одну таблетку
Утверждение справедливо только наполовину. Действительно, сейчас есть противогрибковые препараты, которые достаточно выпить всего один раз. Но для того чтобы забыть о молочнице, необходимо не только избавиться от симптомов, но и устранить факторы, ее вызывающие.
К тому же одной таблетки может быть мало. Если потребуется, то врач порекомендует противогрибковые препараты не только в таблетках, но и в виде свечей, мазей или кремов для местного применения. Поэтому при молочнице не стоит заниматься самолечением, полностью избавить вас от болезни может только врач-гинеколог.
Миф № 4: Если врач один раз уже назначал лекарства от молочницы, то при обострении можно не обращаться к нему повторно, а самой начать их принимать
Тактика абсолютно неправильная.
Если молочница дала о себе знать через некоторое время после лечения, то к гинекологу нужно идти обязательно. Во-первых, грибок Candida очень хорошо приспосабливается к действию лекарств. И если препарат помог один-два раза, то на третий к нему может развиться устойчивость, и он станет неэффективным. Поэтому врач и меняет лекарства.
Во-вторых, вы – не врач. И можете перепутать симптомы молочницы с симптомами других заболеваний. А, следовательно, “назначив” себе знакомое лекарство, вы просто потеряете время, за которое от этих болезней можно было бы избавиться. К тому же промедление с правильным лечением может привести к осложнениям.
Миф № 5: Если у женщины молочница, то обязательно нужно лечиться и её половому партнеру
Это не совсем так. Мужчине прежде, чем пить таблетки, нужно выяснить, есть ли у него молочница. А для этого стоит отправиться к урологу и сдать анализы. И только если диагноз подтвердился, нужно лечиться. В остальных же случаях женщина будет принимать препараты одна.
Это важно! У мужчин молочница бывает значительно реже, чем у женщин. Проявляется она как баланопостит – воспаление головки полового члена и крайней плоти. Они краснеют, появляется зуд и жжение, ну и, конечно же, свойственный молочнице белый налет.
Миф № 6: Сладкое приводит к молочнице
Утверждение, что грибок Candida любит сладкое и от него растет “как на дрожжах”, неверно. Для пропитания он использует белки и аминокислоты. А активное поедание пирожных и тортиков скорее негативно отразится на фигуре, чем приведет к молочнице.
Миф № 7: Молочницу лечить не нужно – сама пройдет
Подобное утверждение в корне неверно.
Если молочницу не лечить, то сама она никуда не денется. Просто из острого заболевание станет хроническим. А в некоторых случаях могут случиться осложнения, например, уретрит или цистит
Для будущих мам молочница особенно опасна. Она может спровоцировать угрозу прерывания беременности, преждевременные роды, внутриутробное инфицирование плода, а после родов привести к эндометриту. Так что лечить молочницу нужно обязательно.
Источник
Такое неприятное явление, как молочница при беременности, проявляется у многих женщин в период вынашивания ребенка. Отличить симптомы молочницы при беременности легко, но обязательно нужно показаться специалисту, чтобы избежать осложнений. Лечение у беременных женщин нужно проводить незамедлительно.

Как выглядит молочница при беременности
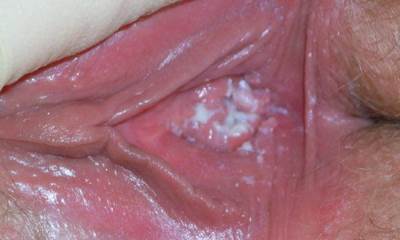
Во время беременности организм женщины подвергается атаке множества инфекций. Когда наступает молочница при беременности (см. фото 2), симптомы могут напоминать иную инфекцию. Первоочередно, во влагалище появляется зуд, затем вагинальный кандидоз вызывает жжение, которое усиливается в тепле. Мочеиспускание, половой акт, синтетическое белье многократно усиливают дискомфорт.
Симптомы молочницы у беременных женщин невозможно представить без творожистых выделений, густых и белых. Иногда выделения имеют незначительные различия. Заболевание при беременности вызывает гиперемию, отек полового органа. При подмывании наружных органов ощущается боль, в особенности при контакте с мылом. Молочница во время беременности (фото в гал.) отличается кисловатым запахом выделений. Кольпоскопия выявляет выраженный сосудистый рисунок. Симптомы при этом могут дополняться в зависимости от сопутствующего заболевания.

Молочница у беременных женщин
Слизистая влагалища приобретает ярко-красный цвет, появляется отечность. Молочница у беременных (фото 3) в более тяжелом случае может иметь микротрещины. Также стенки вагины иногда покрываются эрозированными участками. Такие эрозии можно наблюдать, когда имеется кандидоз во рту и иметь представление о состоянии тканей. Кандидоз промежности изобилует расчесами. Они могут быть вызваны трением белья и самостоятельным расчесыванием. Кожа гениталий гиперемирована, покрыта язвочками. На внутренней стороне половых губ наблюдается творожистый налет.
Молочница во время беременности легко определяется доктором при осмотре. Не смотря на это, диагностическое исследование проводится обязательно. Кандидоз кожи у беременных открывает путь для иных инфекций. Однако заболевание не ограничивается только областью гениталий – проявления можно наблюдать и на груди.
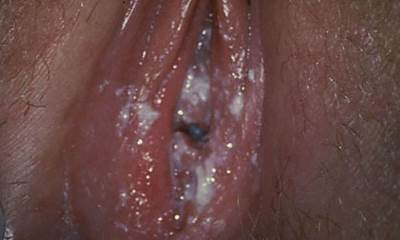
Выделения при молочнице у беременных
Довольно часто женщин беспокоят выделения молочницы при беременности (см. фото 4). Такому заболеванию присущи творожистые следы белого цвета. Они часто могут быть обильными, сопровождаются обычно кисловатым запахом. Нередко выделения при молочнице у женщин меняют консистенцию и цвет. Изменение цвета выделений у беременных сигнализирует о присутствии другой инфекции.
Отсутствие своевременного лечения провоцирует увеличение обильности выделений. Молочница у беременных в запушенных стадиях может иметь кровянистые, зеленоватые и желтые выделения. Консистенция их становится гуще. В зависимости от этого, можно определить стадию заболевания.
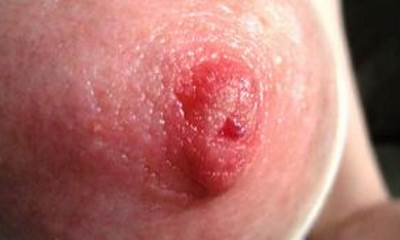
Молочница на грудных железах
После родов женщин подстерегает еще одно заболевание – молочница грудных желез при грудном вскармливании (фото 5). Не каждый доктор, проводя первичный осмотр, поставит точный диагноз. Болезнь кандидоз на грудных железах не является распространенной. В связи с этим, любой тревожный симптом должен насторожить женщину и обязать ее обратиться к специалисту. Молочница грудных желез обычно проявляется сразу после родов, когда навыки кормления еще не сформированы.
Если у матери имеется заболевание, молочница у новорожденных во рту также будет развиваться. Грибок попадает к ребенку во время кормления. Зафиксированы случаи, когда болезнь передается от инфицированного младенца матери. Ребенок заражается от матери через родовой проход и далее передает ей грибок при вскармливании. Далее у женщины развивается молочница на сосках (фото ниже). Грибок локализуется на самих сосках и захватывает ореол вокруг. Свободное вытекание молока может распространить молочницу по кожному покрову. Кандидоз сосков редко поражает молочные протоки.

Лечение молочницы у беременных женщин
Многие средства, помогающие избавиться от недуга, при вынашивании плода противопоказаны, так как лечение молочницы у беременных женщин отражается на ребенке. Такой вариант, как самолечение – опасен. Заболевание требует деликатного лечения, безопасными местными препаратами. Абсолютно безопасным считается препарат «Пимафуцин», хотя он и менее эффективен.
Молочница при грудном вскармливании требует ежедневной тщательной гигиены грудных желез. Для этого используют отвары календулы, дубовой коры. Для подмывания применяют раствор соды с йодом. Болезнь у беременных лечится комплексно. Аналогичной терапией пролечивается и мужская молочница на ранних сроках.
Галерея фотографий молочницы при беременности
Плейлист видео про кандидоз (выбор видео в правом верхнем углу)
Источник
Молочница — одно из наиболее распространенных женских заболеваний. Вызывается заболевание грибком рода Кандида, и очень часто встречается во время беременности. По статистике: около 80% беременных женщин сталкиваются с молочницей.
Надо сказать, что огромной угрозы для беременности, и тем более для жизни мамы и младенца молочница не представляет, однако вполне способна спровоцировать развитие некоторых осложнений, поэтому оставлять ее без внимания не следует.
Итак, для того чтобы начать бороться с молочницей, необходимо сначала убедиться, что мы имеем дело именно с ней. Поводом для обращения к врачу должно стать появление обильных влагалищных выделений, имеющих кислый запах и творожную консистенцию. Кроме того, в области наружных половых органов может ощущаться сильный зуд, особенно в ночное время и после принятия душа. В особенно запущенных случаях может наблюдаться отекание половых органов.
Однако тот же зуд, жжение, выделения могут сопровождать не только молочницу, поэтому не следует самостоятельно ставить диагноз, и нужно в обязательно порядке обратиться к врачу. Подобные симптомы сопровождают также такие заболевания, как хламидиоз, микоплазмоз, уреаплазмоз, генитальный герпес, бактериальный вагиноз, гонорея, трихомоноз и другие инфекции.
Какими методами можно диагностировать кандидоз? Если будущая мама замечает характерные для молочницы выделения, в первую очередь, проводится бактериоскопия — исследование, при котором под микроскопом рассматривается окрашенный мазок на флору. Диагноз кандидоз будет поставлен в том случае, если в окрашенном мазке обнаружатся тела или споры грибков. Впрочем грибки могут находиться и во влагалище здоровой женщины, появляясь в виде единичных спор, в таком случае лечение не требуется.
А вот если женщина жалуется на выделения белого цвета, имеющие кисловатый запах, на зуд, который усиливается после водных процедур, полового акта или ночью, то необходимо будет назначить лечение.
Обычно молочница обостряется именно во время беременности, что связано с гормональными перестройками организма, которые приводят к изменениям микрофлоры во влагалище, при этом создается благоприятная атмосфера для размножения грибков. Самостоятельно лечить молочницу не рекомендуется — даже в том случае, если вы сможете избавиться от симптомов этого заболевания, вероятно, через некоторое время молочница вновь даст о себе знать.
В том случае, если женщина жалуется на выделения, зуд, жжение, но при этом в мазке грибки не обнаружены, то врачи прибегнут к более чувствительным диагностическим методам — бактериологический метод и ПЦР.
ПЦР представляет собой метод полимеразной цепной реакции, который позволяет обнаружить отдельные молекулы ДНК возбудителей инфекции в материале исследования. Однако использование ПЦР для диагностики молочницы нецелесообразно, так как метод этот дорогостоящий, трудоемкий, кроме того, он нередко дает ложноположительный результат (то есть будет показывать наличие инфекции при ее отсутствии).
Что касается бактериологического или культурального метода, то речь идет о посеве на среду Сабуро — питательную специальную среду. При данном методе исследования отдельные клетки грибов при попадании в благоприятные условия начинают стремительно размножаться, образуют колонию, подтверждая тем самым свою жизнеспособность в материале.
О причинах возникновения молочницы
Причин, способных спровоцировать развитие молочницы, немало:
— это и хроническая инфекция, приводящая к истощению иммунной системы организма при борьбе с воспалением, из-за чего и появляется молочница;
— это и хронические заболевания, приводящие к молочнице по описанным выше причинам;
— это прием гормональных препаратов, любые гормональные нарушения;
— генитальный герпес;
— неправильное применение эубиотиков;
— хронические заболевания кишечника;
— неправильное питание, которое приводит к развитию дисбактериоза;
— прием антибиотиков, вызывающих иммунодефицит, дисбактериоз кишечника.
Другими словами, в большинстве случаев кандидоз является своеобразным сигналом о том, что в вашем организме произошли какие-то сбои, что вам чего-то не хватает. Поэтому, кроме непосредственного лечения самого заболевания, необходимо также пройти полноценное обследование, для того чтобы устранить первопричину иммунного дефицита.
О лечении молочницы
Если при обычных условиях лечение молочницы не вызывает особых тревог, проблем, то в случае, если мы говорим про молочницу во время беременности, тревог у пациенток становится немало. С одной стороны, оставлять заболевание без всякого внимания нельзя, с другой стороны — большинство медицинских препаратов во время беременности принимать запрещено.
Лечить молочницу, несомненно, надо, но только под наблюдением врача. Причем проходить лечение необходимо обоим половым партнерам, так как кандидоз передается в том числе и половым путем. Во время лечения при половых актах нужно использовать презерватив.
Условно все препараты, которые используют при лечении кандидоза, можно разделить на две группы — местные и системные. Системные — это таблетки, которые принимаются внутрь, действуют в кишечнике, всасываются в кровь, проникают во все органы и ткани. Системный метод лечения по сравнению с местным является более предпочтительным — и вне беременности для лечения молочницы используют именно его, так как грибки необходимо уничтожать преимущественно именно в кишечнике, ведь там располагается их основной очаг.
Что касается местных препаратов, то они могут воздействовать только на поверхности — местные препараты способны снизить проявление инфекции, однако не могут устранить возбудителя.
Однако если мы говорим про лечение молочницы во время беременности, выбор существенно ограничен — подавляющее большинство системных средств во время беременности принимать не рекомендуется.
В период ожидания малыша можно использовать малоэффективные нистатин и пимафуцин — противогрибковые препараты, которые отличаются нетоксичностью и достаточной эффективностью для борьбы с кандидозом. Местное лечение — свечи, влагалищные таблетки, крема. Если мы говорим про лечение молочницы во время беременности, особенно, на ранних сроках, то лечить кандидоз рекомендуется именно этим способом.
Помимо противогрибковых специфических средств для лечения молочницы нередко используются и антисептические, противовоспалительные средства, которые сегодня уже можно причислить к народным — это зеленка, бура в глицерине. К достоинствам таких растворов можно отнести отсутствие каких либо противопоказаний, побочных действий. Нужно обработать марлевый тампон одним из этих средств и на ночь протереть стенки влагалища — лечение подобным образом осуществляется в течение семи дней подряд.
В том случае, если кандидоз вы не можете вылечить окончательно, если лечение не дает заметных результатов, значит, речь идет об иммунодефиците, о серьезной хронической патологии, поэтому лечение дополняется также общеукрепляющими и иммуномодулирующими препаратами. При этом все препараты назначаются только врачом, который учтет индивидуальные особенности пациентки, особенности протекания беременности.
Помните о том, что самолечение может привести к негативным последствиям — не подвергайте свое здоровье и здоровье вашего малыша опасности, при любом сомнении сразу обращайтесь к врачу, только в этом случае сможете рассчитывать на быстрое, эффективное, безопасное лечени
Источник
Первые нестандартные выделения при беременности провоцируют панику и уверенность в развитии заболевания. Столкнувшись с аномалией впервые, я посетила врача и получила исчерпывающую информацию о гормональной и прочих перестройках, при которых данные отклонения не несут угрозы для здоровья.
Почему выделяется творожистая секреция
Источником подобных проявлений становится изменение уровня кислотности и внезапное увеличение активности дрожжеподобного грибка. Его рост может провоцироваться:
- падением функциональности аутоиммунной системы;
- бесконтрольным употреблением антибактериальных или иных медикаментов;
- дерматитом;
- бельем из синтетики;
- нарушением гормонального фона;
- резким повышением веса;
- сексом с малознакомыми партнерами.
Поражение кожи творожистые выделения с зудом
Большое количество грибков раздражающе воздействуют на кожу, провоцируя зуд, отеки и жжение. При отсутствии лечения формируются волдыри, заполненные густую слизь. Их повреждение провоцирует появление частиц крови в творожистом секрете.
Белые творожистые выделения без запаха и зуда
Отталкивающие запахи не всегда сопровождают состояние, даже спровоцированное грибковой инфекцией. Специфические творожистые выделения получают интенсивный запах только при взаимодействии с тканью нижнего белья – показатель сообщает об интенсивно развивающейся патологии. Первоначальные этапы проблемы сопровождаются слегка кисловатым ароматом.
Выделения в виде творога при беременности
В периоде вынашивания младенца творожистый секрет относят к пределам нормы, если отсутствуют дополнительные признаки – зуд, отталкивающий запах и дискомфортные ощущения. Только изменения в составе стандартной микрофлоры могут провоцировать густые слизистые вкрапления в обычных белях. Аномалия вызвана изменениями гормональных процессов и не требует диагностики и лечения.
Молочница
В периоде вынашивания патология регистрируется в первом квартале – в этот момент у беременных происходит снижение активности работы аутоиммунной системы. Изменения подразумевают сохранение плодного яйца – при стандартной функциональности иммунитета он может вызвать самопроизвольный аборт.
В это время усиливается количество секрета – с целью избавления от патогенной микрофлоры и защиты эмбриона. Перестройка приводит к нарушению баланса микрофлоры, а при больших объемах грибков у женщины начинает формироваться кандидоз.

Появление творожистой слизи с примесью частиц крови или коричневатых мажущих белей является симптоматикой риска выкидыша, несвоевременных родов – если аномалия появляется на средних сроках беременности.
Инфицирование
Признаками опасности для плода является выраженный зуд, выделения с пеной, с вкраплениями сгустков зеленоватого оттенка. Клинические признаки сообщают о тяжелом течении воспаления и заражением одной из болезней, передающихся через половые отношения: хламидиозом, гонореей, уреаплазмозом, трихомониазом.
Похожее отделяемое может появляться при внутриутробном заражении плода, что требует незамедлительного обращения за профессиональной помощью
Профилактика и лечение выделений
Если творожистые выделения провоцируются нарушением равновесия работы внутренних систем или общим истощением организма, то специализированное лечение не проводится. Отклонения самостоятельно исчезнут после нормализации работы аутоиммунной системы.
При творожистых выделениях, возникших на фоне грибковой инфекции, терапия занимает длительное время. С целью предупреждения возникновения патологического процесса необходимо:
- выполнять требования личной гигиены;
- отказываться от незащищенного секса;
- поддерживать иммунитет поливитаминными комплексами;
- обогатить ежедневный рацион полезными продуктами питания.
Острое протекание заболевания
Профессиональная помощь необходима до момента появления в выделениях гнойного секрета. Кроме системного воздействия на организм антибактериальными препаратами, пациентам прописывают спринцевание. Терапия проводится мазями – Миконазолом или Пимафуцином.
Средняя продолжительность лечения не превышает 10 суток. После снятия основной симптоматики, в виде жжения и навязчивого зуда, назначается Эпиген Интим спрей. Препарат допускается к применению даже во время ежемесячного цикла.
Хроническая форма
Терапия патологии проводится:
- Флуконазолом;
- Нистатином;
- Интраконазолом;
- Пимафуцином;
- обезболивающими средствами;
- наружными средствами против зуда и жжения.
Дополнительно могут рекомендоваться иммуностимуляторы и травяные чаи, направленные на стабилизацию состояния организма, повышение показателей иммунитета.
Лечение творожистых выделений
Состояния, спровоцированные дрожжеподобными грибками и иной патогенной микрофлорой, вызывающей воспалительные реакции, излечиваются комплексной терапией. В нее включают как местные средства, так и системные препараты. Болезнь может носить системный характер и требовать продолжительного курса лечения.
Как отличить норму от патологии
Стандартные непатологические выделения характеризуются:
- своей незаметностью;
- отсутствием неприятного запаха и зуда;
- легкой, жидковатой консистенцией;
- прозрачностью или легким беловатым, бледно-желтым или кремовым оттенком.
Отсутствие дополнительных клинических признаков позволяет предположить нормальное состояние организма. Специфической терапии проводить не требуется – выделения относятся к вариантам нормы.
Повышение их густоты является поводом визита к участковому гинекологу. Исключением является вязкость и тягучесть, образующаяся в середине цикла. Особенность связана с выведением созревшей яйцеклетки, при ее выходе дополнительно выделяется секрет из шейки матки.
Когда еще нужно обращаться к гинекологу
Консультация специалиста необходима:
- при пенистых или творожных выделениях;
- резком увеличении их объема – больше чайной ложки в день;
- появление коричневого оттенка белей в середине менструального цикла;
- при перерождении цвета секрета в желтоватый, сероватый, зеленоватый или коричневатый оттенок.
Сторонние признаки патологии, в виде боли, зуда, гиперемии, жжения, требуют обязательного посещения гинеколога. Своевременно захваченная болезнь излечивается быстрее и не переходит в рецидивирующие формы.
Часто ли возникают и беспокоят выделения
При нормальном состоянии здоровья увеличение количества выделений связано:
- с сексуальным возбуждением;
- стрессовым состоянием;
- применением лекарственных средств;
- изменением климатических условий.
Большие объемы жидкого секрета могут наблюдаться в периоде вынашивания – на последних сроках беременности их численность увеличивается. Изменения связаны с гормональной перестройкой – количества гормонов резко возрастает.
Беспокоят женщину не сами выделения, а сопутствующие симптоматические признаки: навязчивый зуд в промежности, жжение, дискомфортные ощущения.
Бывает ли молочница без выделений
В случаях исключения вагинальный кандидоз не сопровождается образование творожистых масс. Особенность вызывает проблемы с правильной постановкой диагноза. Неверно подобранная терапия не даст необходимых результатов или ухудшит течение клинической картины заболевания.
Какие бывают выделения их характеристика
Большинство пациенток уверены, что розоватый, зеленоватый, белый или желтоватый творожистый секрет выводится из влагалища. В реальности выделения могут иметь различное происхождение. Только полноценное диагностическое обследование позволит выявить источник аномального состояния, выставить верный диагноз.
Существует несколько вариантов происхождения белей:
- из области маточных труб – патологическое отклонение образуется при воспалительном процессе в органе, под влиянием скопления жидкости;
- из матки – проблема характерна для проходящего эндометрита, спровоцированного проникновением патогенной микрофлоры;
- из влагалища — выделения провоцируются молочницей, кандидозом, генитальной герпетической инфекцией и другими болезнями.
Основной источник увеличения объемов секрета – активная жизнедеятельность и размножение вирусной или бактериальной микрофлоры.
Источник
