Молочница после удаления маточной трубы

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
По частоте эктомий в гинекологии лидируют придатки матки, а удаление маточной трубы (тубэктомия или сальпингэктомия) – на втором месте после удаления яичников.
Впервые такое радикальное оперативное вмешательство, спасшее жизнь пациентки с кровотечением при внематочной беременности, было проведено в 1883 году шотландским хирургом Робертом Лоусоном Тейтом.
[1], [2], [3], [4], [5]
Показания
Основные показания к проведению удаления маточной трубы включают удаление трубы при внематочной беременности: когда возникает кровотечение после сальпинготомии (операции по удалению трубной беременности с сохранением трубы); при перфорации маточной трубы из-за нарушения патологической беременности (трубного аборта); при размере плодного яйца в трубе более 3,5-4 см; в случаях повторной внематочной беременности в одной и той же трубе.
Если консервативная терапия не дает положительных результатов может проводиться удаление маточных труб при воспалении их тканей – сальпингите, а в случаях гнойного сальпингита маточная труба, где скопился гнойный экссудат, удаляется у большинства пациенток, как при пиосальпинксе и тубоовариальном абсцессе.
Сальпингит может спровоцировать воспалительный процесс в яичнике, и тогда гинекологами диагностируется воспаление придатков – аднексит или сальпингоофорит, угрожающий или внематочной беременностью, или необратимой, приводящей к бесплодию дисфункцией придатков. И выходом из положения может быть лапаротомическое или лапароскопическое удаление яичника и маточной трубы.
При спайках между яичником и трубой достаточно часто труба растягивается, и в этом месте накапливается выделяемая слизистой оболочкой жидкость с развитием хронической патологии – гидросальпинкса. Жидкость часто содержит гной, и при разрыве этой полости женщине реально угрожает перитонит. Кроме того, вследствие гидросальпинкса развивается непроходимость маточных труб, которая является одной из самых частых причин женского бесплодия. Предпринимаемое в таких ситуациях удаление трубы при гидросальпинксе повышает частоту наступления беременности после экстракорпорального оплодотворения и снижает риск развития беременности вне полости матки. Поэтому разработан протокол проведения ЭКО после удаления труб (обеих).
Кстати, и удаление спаек в маточных трубах, делающих бесплодными женщин, может осуществляться путем тубэктомии – при условии, что все другие методы разделения разросшихся фиброзных тяжей оказались безуспешными.
Среди показаний к проведению данной операции лапаротомическим способом следует отметить туберкулез придатков, миому матки, рак яичника и интраэпителиальный рак маточных труб.
Удаление гидатиды маточной трубы – субсерозной кисты – проводится в случаях перекручивания ее ножки, а удаление всей трубы может понадобиться только при значительных размерах этих кист и локализованных вокруг них множественных спайках.
В последние годы получены доказательства связи развития большинства серозных карцином яичников с маточными трубами. В результате появились рекомендации по применению профилактической сальпингэктомии (opportunistic salpingectomy) пациенткам с наследственными мутациями генов BRCA1 и BRCA2 – с целью предотвращения развития рака яичников. По данным International Journal of Obstetrics & Gynaecolog, одностороннее удаление трубы снижает риск рака яичников у данной категории женщин на 29%, а удаление обеих маточных труб – на 65%.
[6], [7], [8], [9], [10], [11], [12]
Техника проведения удалениея маточной трубы
Во многих источниках описывается техника проведения удаления маточной трубы лапароскопическим способом.
Данная операция проводится под общим наркозом, а при противопоказаниях к эндотрахеальному наркозу используют регионарную эпидуральную анестезию.
В наружной стенке брюшной полости – около пупка, над лобком и в нижней части (со стороны, противоположной удаляемой трубе) – производят три прокола (апертуры) для установки троакаров, через которые хирург будет вводить необходимые лапароскопические инструменты и собственно эндоскоп (выводящий изображение внутренних органов на монитор). Чтобы обеспечить пространство для манипуляций в брюшную полость нагнетают углекислый газ или кислород (это называется наложением пневмоперитонеума), а кровь убирается путем отсасывания.
На операционном столе оперируемая пациентка лежит на спине, но после отсасывания крови нижнюю часть тела, в частности, таз приподнимают на 45°, придавая так называемое положение Тренделенбурга, оптимальное при оперативном вмешательстве на органах малого таза. Подлежащая иссечению труба зажимается как можно ближе к месту отсечения (около соединения с маткой), натягивается и отсекается биполярным коагулятором, щипцами или лапароскопическими ножницами с одновременной монополярной коагуляцией. Затем производится коагуляция и отсечение верхней части широкой маточной связки (мезосальпинкса) и перешейка трубы с наложением лигатур. После чего отсеченная фаллопиева труба извлекается наружу через самый большой троакар.
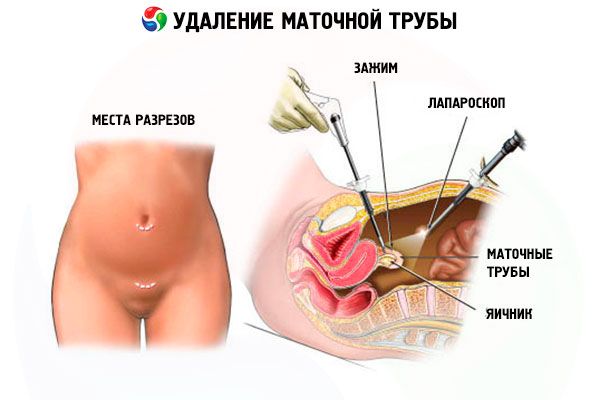
Если проводится удаление трубы при внематочной беременности, осуществляется осмотр верхних отделов брюшной полости и тщательная санация всей полости антисептиками.
После извлечения троакаров накладываются небольшие швы после удаления трубы.
Противопоказания к проведению
На сегодняшний день операцию по удалению маточной трубы выполняют либо путем лапаротомии – с доступом через аксиальное послойное рассечение стенки брюшной полости (с длиной разреза до 12 см) и открытым операционным полем, либо лапароскопическим методом – через три небольших разреза с использованием вводимых в полость эндоскопа и электрохирургических инструментов. Выбор типа оперативного вмешательства зависит от многих факторов, но применение лапароскопии – несмотря на ее явные преимущества относительно степени травматичности, осложнений, послеоперационных рубцов и скорости восстановления пациенток – имеет определенные медицинские противопоказания.
Противопоказано лапароскопическое удаление маточной трубы при развитии перитонита; в случае разрыва фаллопиевой трубы с большим кровотечением; при острых состояниях сердечно-сосудистого порядка (инсульте, инфаркте) и циркуляторной гипоксии; при диагностированном раке придатков или матки; при ожирении второй-третьей степени и декомпенсированном сахарном диабете.
Таким образом, пациенткам, имеющим перечисленные медицинские противопоказания, проводится лапаротомическое удаление маточной трубы.
Независимо от методики операции подготовка к ней заключается в ультразвуковом обследовании матки, маточных труб и яичников (а также всех органов, расположенных в области малого таза); общем и биохимическом анализах крови (в том числе на уровень тромбоцитов); проверке крови на наличие вирусного гепатита и ВИЧ; электрокардиографии (ЭКГ).
[13], [14], [15], [16], [17], [18]
Последствия после процедуры
Поскольку восстановление маточных труб после удаления невозможно, главное последствие такого хирургического вмешательства состоит в снижении фертильности: при удалении одной трубы возможность забеременеть снижается наполовину, а при билатеральной тубэктомии возможность естественной беременности исключается полностью, и единственный путь к рождению ребенка – технология ЭКО.
Кроме того, если осталась одна фаллопиева труба, а вторая удалена из-за внематочной беременности, риск того, что беременность после удаления трубы снова будет эктопической (вне матки), значительно повышается.
Следует иметь в виду, что регулярные месячные после удаления трубы восстанавливаются у всех пациенток по-разному, и часто отмечается нарушение менструального цикла из-за проблем с овуляцией и функционированием яичника со стороны удаленной трубы.
Как отмечают гинекологи, наиболее ощутимые последствия удаления маточной трубы бывают у женщин, которые перенесли удаление обеих маточных труб. Возможны головные боли, тахикардия, приливы и гипергидроз, увеличение щитовидной и молочных желез.
[19], [20], [21]
Осложнения после процедуры
Операция по удалению маточной трубы может иметь осложнения в виде присоединения вторичной инфекции и развитии воспаления, о чем свидетельствует повышенная температура после удаления трубы.
В подкожной клетчатке могут появиться внутритканевые гематомы, а в результате повреждения брыжеечных сосудов и их недостаточной коагуляции в ходе операции может возникнуть скрытое внутрибрюшное кровотечение после удаления труб.
Из-за наркоза пациенток может тошнить, и два-три дня бывают рвоты. А среди осложнений пневмоперитонеума хирурги называют скопление в тканях газа (эмфизему), гематому брюшной стенки, кровотечение.
Также в течение нескольких дней бывают незначительные кровянистые выделения после удаления маточной трубы, особенно при ее разрыве вследствие трубной беременности. И связывают это с попадание крови в полость матки во время операции.
Послеоперационные спайки после удаления трубы возникают не только при лапаротомии, но и при лапароскопическом способе. И часто признаком образования спаек являются боли после удаления труб, однако их может вызывать и кистозное образование яичника, потревоженного при операции. Как отмечают врачи, со временем спайки в малом тазу могут разрастаться и появляются спайки кишечника, которые могут негативно повлиять на его проходимость. Кроме того, они могут быть причастными к тому, что у женщин болит низ живота после удаления трубы.
[22], [23], [24], [25], [26]
Уход после процедуры
Реабилитационный период после тубэктомии может длиться до двух-трех месяцев, хотя больничный после удаления маточных труб дается со дня поступления в лечебное учреждение (срок пребывания в больнице обычно не превышает одной недели) не более чем на месяц (в зависимости от причины операции, ее сложности и состояния пациентки).
Как правило, назначается курс антибиотиков, подкожные инъекции экстракта алоэ (по 1 мл в день в течение двух недель), применение вагинальных суппозиториев Лонгидазаем (по одной свече раз в три дня).
Физиотерапия после удаления трубы включает сеансы электрофореза с йодом и цинком (стандартный курс – 20 процедур). Умеренные физические нагрузки (спокойная ходьба) обязательны – чтобы не образовывались спайки.
Уход за швами после лапароскопической операции состоит в предотвращении их инфицирования, поэтому рекомендации врача после удаление маточной трубы: соблюдать правила гигиены, но отказаться от ванн и принимать душ (закрывая швы от попадания воды). Также врачи советуют не менее месяца после операции надевать компрессионное белье.
Также на месяц прекращается половая жизнь после удаления трубы, а затем (при удалении одной трубы) следует около полугода (после первой полноценной менструации) принимать противозачаточные таблетки.
Какая-то особая диета после удаления трубы не требуется, однако надо избегать запоров и вздутия живота (метеоризма). В связи с чем нужно временно исключить употребление газированных напитков, бобовых, капусты, блюд из круп, красного мяса, свежего дрожжевого хлеба и сдобы, сладких фруктов, цельного молока.
[27], [28]
Источник
Негативные факторы могут отрицательно влиять на течение как раннего, так и отдаленного послеоперационного периода. Они нередко существенно снижают результативность хирургического вмешательства, затрудняют адаптацию женщины к производственной деятельности и сложным бытовым условиям. Поэтому операция не должна быть завершающим этапом лечения гинекологических заболеваний.
Для полного выздоровления больной необходима специальная восстановительная терапия, являющаяся в современных условиях обязательным заключительным компонентом любого хирургического вмешательства на органах малого таза.
Она должна быть направлена на профилактику послеоперационных осложнений, предупреждение рецидивов болезни и устранение расстройств, вызванных основным патологическим процессом.
В восстановительном лечении нуждаются все больные, – при спаечном процессе в малом тазу и брюшной полости после предыдущих чревосечений, при заболеваниях сердечно-сосудистой, мочевыделительной и эндокринной систем, нарушениях жирового обмена, очагах хронической инфекции, большом объеме и травматичности данной операции, а также после хирургических вмешательств на внутренних половых органах (большая вероятность образования обширных спаек в зоне правых придатков матки) и аппендиксе у детей и подростков.
Первые сведения о целесообразности, задачах и сущности восстановительной терапии больная должна получить еще до операции и затем перед каждым новым назначением с обязательной оценкой (в мажорных тонах, но без очевидной лжи) результатов предшествовавших воздействий. Клинические задачи восстановительного лечения во многом обусловлены объемом операции и возрастом женщины.
Виды операций и их особенности
Восстановление после оперативного вмешательства зависит от ряда объективных факторов:
- была ли операция экстренная или плановая;
- состояние общего здоровья женщины до операции;
- объем и сложности оперативного вмешательства. Сложность операции определяет ее длительность, а, значит, время, проведенное под наркозом;
- была ли лапароскопическая или лапаратомическая операция или использовался подход со стороны промежности и влагалища;
- какой вид наркоза был использован: эндотрахеальный или эпидуральная анестезия.
При лапароскопии операция проводится небольшими изящными инструментами, введенными в брюшную полость через несколько небольших отверстий на животе. В одно из них вводится камера, которая выводит изображение на большой экран. Руки врачей двигаются снаружи, приводя в действие инструменты внутри живота.
Такой подход позволяет значительно снизить травматизм тканей, кровопотерю во время операции, риск образования спаек.
Дырочки на животе быстро заживают и становятся незаметными через 2-3 месяца. И никто, глядя на вас в бикини, не догадается, что вы перенесли операцию.
Лапаротомия – это операция через разрез на животе, который в современной медицине проводится по линии роста лобковых волос.
Лапаротомический подход используется при операциях, требующих удаления значительной части органов и в экстренных ситуациях, которые предполагают наличие в животе большого количества крови. Например, разрыв трубы при внематочной беременности.
Гинекологические операции, которые проводят “снизу” – это операции при опущении тазовых органов или пластики промежности при расхождении ее мышц.
В последнее 10-летие сюда добавилась гинекологическая косметология – создание интимной красоты по запросу пациентки.
Легче всего проходит восстановление после удаления небольших доброкачественных опухолей яичников. Самые частые из них – простые серозные цистаденомы, эндометриоидные кисты и тератомы. Операция выполняется лапароскопически, занимает 30-40 минут. Сюда же можно отнести гинекологическую косметологию.
На следующий день пациентка уже будет дома. При соблюдении рекомендаций хирурга, восстановление в этом случае происходит быстро.
Намного тяжелее восстановиться после удаления матки и ее придатков, в том числе, возможно, яичников. И здесь могут быть различные варианты событий.
Восстановлении после сложных гинекологических операций
Первое. “Я больше не смогу иметь детей”
Это касается единичных случаев. Современная гинекологическая хирургия направлена на органосохраняющие операции. И изо всех сил бьется за возможность материнства для женщин. И даже при необходимости большой операции у пациенток репродуктивного возраста есть возможность сохранить яйцеклетки, криоэмбрионы, использовать донорские яйцеклетки, суррогатное материнство.
Второе. “А если у меня начнется преждевременный климакс?”
Если яичники во время оперативного вмешательства сохранены, то все физиологические изменения менструального цикла сохраняются, только отсутствуют менструации. Удаление матки не приближает климакс. Он наступает в соответствии с биологией организма.
Я бы рекомендовала пациенткам подробно расспросить хирурга после операции, насколько сохранны остались яичники? При необходимости через 2 – 3 месяца после операции можно проверить гормональный фон.
Если он начинает меняться в худшую сторону или, если яичники во время операции были удалены, имеет смысл обсудить с гинекологом переход на заместительную гормональную терапию. Благо сейчас современная фармакология предоставляет большое количество достаточно эффективных и безопасных гормональных препаратов.
Третье. “А как же секс после?”
Очень часто женщины беспокоятся о половой жизни после большого оперативного вмешательства. Отвечу из своего большого опыта общения с пациентками после больших гинекологических операций. Либидо не снижается. Более того, исчезновение связанных с гинекологическим заболеванием симптомов, например межменструальных кровяных выделений, исчезновение страха беременности делает сексуальную жизнь более яркой и насыщенной.
Ни один мужчина во время секса никогда не почувствует вашу “внутреннюю анатомию”. Сомнения партнера в его ощущениях в сексе могут начаться только, если женщина подробно опишет ему операцию, через которую она прошла.
ВОССТАНОВЛЕНИЕ ПОСЛЕ ГИНЕКОЛОГИЧЕСКИХ ОПЕРАЦИЙ
Любая, даже малоинвазивная гинекологическая операция представляет собой серьезное вмешательство в организм женщины. Значительное время после нее организм находится в состоянии сильного стресса. Задача врачей в это время – способствовать восстановлению пациентки, предотвратить развитие послеоперационных осложнений, помочь вернуться в нормальную физическую и психическую форму.
С этими задачами великолепно справляются методы реабилитационной медицины. Как правило, у врачей принято делить послеоперационный период на первичный и вторичный. Если первичный период начинается непосредственно после выхода пациентки из операционной и проходит в стационаре того лечебного учреждения, где ей делали операцию, то проходить вторичную реабилитацию лучше в учреждениях, специализирующихся на немедикаментозной восстановительной терапии.
Естественные природные средства – лечебные грязи и ил (бальнеологическое лечение), минеральные воды, соли, фитосредства и др. бережно, но сильно воздействуют на организм, восстанавливая его. Физиотерапия в несколько курсов активно влияет на гормональный баланс, оказывает чудесный антитоксический, антисептический, расслабляющий и болеутоляющий эффект. Физиотерапия в более поздние сроки (1-2 месяца), благодаря разнообразному воздействию на кожу, активизирует ресурсы организма, стимулирует; а уникальное положительное влияние массажа и рефлексотерапии заключается в активации через кожные покровы нервных окончаний, что позволяет усилить кровообращение, «подхлестнуть» иммунитет, ускорить регенерацию тканей.
В отличие от медикаментозных методов лечения, большинство методов реабилитационной терапии не только более мягки и деликатны, но и гораздо более комфортны. Согласитесь, что физиопроцедуры и сеансы массажа приятнее, чем таблетки, болезненные уколы и капельницы. А если выбор очевиден, то не стоит откладывать решение.
РЕАБИЛИТАЦИЯ ПОСЛЕ ОПЕРАЦИЙ
Не менее сложная задача, чем успешное проведение хирургической операции – это реабилитация больного после хирургического вмешательства. В течение первичного реабилитационного периода организм больного, перенесшего операцию, находится в состоянии сильнейшего стресса. Даже по истечению времени, врачи утверждают, что вторичный реабилитационный период отличается повышенным риском послеоперационных осложнений, сильно пониженным иммунитетом, дисфункциями органов и систем в связи с их неполным восстановлением.
На помощь приходят методы из арсенала реабилитационной медицины. Используя немедикаментозные средства, преимущественно природные и проверенные временем . Большинство техник реабилитационной терапии совершенствуется веками. Врачи помогают организму больного добиться полной регенерации, предотвращают риск осложнений, стабилизируют физическое и психологическое состояние и повышают резистентность (сопротивляемость) болезням.
Например, гирудотерапия (лечение пиявками) незаменима для восстановления кровообращения, оказывает противовоспалительное и иммуномодулирующее действие. Целебные минеральные воды и грязи балансируют организм на клеточном уровне, демонстрируют чудесный очищающий и антитоксический эффект. Многие пост-эффекты операций поддаются лечению физиотерапией, массажем и лечебной физкультурой, благодаря их многообразному позитивному воздействию на организм.
В нашей клинике успешно прошли послеоперационное восстановительное лечение тысячи женщин. Благодаря комплексному, щадящему и в то же время мощному воздействию восстановительной медицины, быстро улучшается самочувствие и качество жизни больного, регенерируются ткани и устраняются функциональные дефекты, вызванные оперативным вмешательством, пациент возвращается к нормальной, полноценной жизни. Реабилитационная медицина это разумный выбор лечения без отрицательных последствий.
Комментарии
Добавить комментарий
Источник
