Молочница на раних сроках


Симптомы и лечение молочницы
Молочница при беременности у женщин является распространенной проблемой. Кандидозный вульвовагинит характеризуется воспалительными процессами на наружных половых органах, влагалище. Они вызваны дрожжевым грибком рода Кандида. В дальнейшем заболевание, даже если оно развивается в начале вынашивания, влияет на развитие плода и приводит к тяжелым последствиям.
Поэтому важно начать лечение как можно раньше. Так как не все медикаменты разрешены беременным женщинам, следует проводить терапию только под наблюдением врача.
1
Причины
Грибок кандида является условно-патогенным. Это означает, что культура живет в организме женщины длительное время и не наносит вреда. Но под влиянием неблагоприятных факторов ее деятельность становится болезнетворной, то есть начинает себя проявлять.
При беременности, особенно в первые недели, молочница встречается часто – в половине всех случаев. Некоторые женщины сталкиваются с такой проблемой впервые именно в таком состоянии.
Связано это с тем, что при беременности иммунная система подавляется. С одной стороны, она должна усиленно защищать женщину и ребенка. Но с другой, – зарождающийся плод является для иммунной системы чужеродным объектом, и если бы у нее был высокий уровень резистентности, то произошло бы отторжение плода. В итоге, защитные механизмы в организме женщины не так активно работают. Из-за этого пациентка в период гестации подвержена инфекциям, в том числе и грибковым.
С первых дней беременности начинает меняться и гормональный фон. Ситуация приводит к тому, что увеличивается количество клеточных структур эпителия влагалища. Они содержат много гликогена, который превращается в глюкозу и служит едой для грибков.
На ранних сроках беременности, как и на поздних, кандидоз развивается на фоне влияния следующих факторов:
- предшествующие половые инфекции;
- бесконтрольное употребление антибиотиков;
- терапия глюкокортикостероидами;
- длительное употребление оральных контрацептивов перед беременностью;
- нарушенный метаболизм;
- болезни пищеварительной системы, дисбактериоз;
- сбои в работе эндокринной системы, особенно это касается щитовидной железы, надпочечников, влияет и сахарный диабет;
- дефицит витаминов.
Все эти причины могут привести к ослаблению иммунитета и быстрому распространению грибка.
Какие бывают выделения при беременности на ранних и поздних сроках
2
Симптомы и последствия
Существует более 200 разновидностей грибка кандида. Во время диагностики и лечения нет необходимости уточнять возбудителя, но нужно помнить, что характер выделений из половых органов отличается – от слизистых до творожистых. Последний вариант наблюдается в большинстве случаев – до 95% больных.
Особенностью молочницы во время беременности (любой триместр) является то, что при наличии выделений жалобы в основном отсутствуют. Проявляются следующие симптомы:
- слизистая на входе во влагалище, шейке матки, наружном выходе уретры является рыхлой, отекает;
- окрас слизистой меняется с нежно-розового до красноватого и синюшного.
На стенках влагалища видны творожистые выделения (иногда их количество значительно увеличивается – до половины стакана в сутки). Если присоединяется вторичная инфекция любого происхождения, то секрет может приобрести желтоватый либо зеленоватый окрас. Он имеет неприятный кислый запах.
Только у немногих беременных в первом триместре проявляются стандартные признаки кандидоза:
- зуд и жжение во влагалище, нередко – при подмывании, половом контакте (вечером и ночью такие ощущения только усиливаются, а иногда становятся нестерпимыми);
- боли при половом акте;
- рези, жжение, дискомфорт при мочеиспускании;
- характерные выделения творожистой консистенции;
- нервозность, раздражительность, бессонница.
Заболевание имеет длительное течение. Если симптомы проявляются до 2 месяцев, то считается, что это острая форма кандидоза, а если дольше – хроническая. Последняя может рецидивировать.
Молочница кажется безобидным заболеванием, но она опасна и для женщины, и для ребенка. Возможны такие последствия:
- развитие ранних (в первом триместре) и повышение частоты поздних гестозов;
- проблемы с плацентой, ее отслойка либо аномалии закрепления;
- выкидыши на ранних сроках беременности;
- повышенный риск появления гнойных и септических процессов после родов.
Рожденный малыш заражается от матери внутриутробно. Это может быть даже причиной мертворождения либо смерти ребенка в первые часы после родов. Грибок проникает во все органы и ткани плода, что приводит к кандидозной пневмонии, поражению кишечника.
Приобретенная форма кандидоза у ребенка происходит при контакте с гениталиями матери во время родового процесса. В результате, у детей часто появляются симптомы молочницы, дерматитов грибкового происхождения.
Возрастает и вероятность аномалий родовой активности. Воды отходят несвоевременно. Травматизм женщины повышается, появляются кровотечения после родов.
Если кандидоз не запущен во время беременности, то иногда роды проходят нормально в срок, а ребенок полностью здоров. Но в большинстве случаев дети у женщин с данным заболеванием рождаются с небольшим весом и гипоксией в хронической форме.
Розовые выделения при беременности на ранних и поздних сроках: основные причины
3
Традиционное лечение
В первые 3 месяца беременности основное лечение сводится к местной терапии. Врач подбирает препараты в виде мазей и свечей, которые имеют немного побочных эффектов. Местная терапия предполагает использование противогрибковых средств, которые быстро впитываются в ткани и попадают в капилляры, но в общий кровоток не переходят. Тем самым они не причиняют вреда ребенку.
На ранних сроках беременности лечить молочницу можно следующими препаратами:
Препарат | Описание |
Пимафуцин | Его применяют чаще всего. Свечи можно вводить во влагалище на любом сроке беременности, так как практически отсутствуют противопоказания и побочные эффекты. Но это средство не самое действенное, так что молочница будет вновь распространяться. Из-за этого нужно повторять курс лечения |
Залаин | Препарат обладает действием и свойствами, схожими с Пимафуцином |
Клотримазол | Средство обладает широким противогрибковым спектром, но из-за большого количества побочных эффектов препарат назначают на ранних сроках беременности только в крайних случаях |
Кандинорм | Лекарство быстро устраняет симптомы, но это средство достаточно дорогое |
Макмирор | Препарат действует быстро, но стоит дорого |
Бетадин | Эффект и свойства схожи с действием Пимафуцина |
Если молочница вызвана кишечным дисбактериозом, то женщине прописывают эубиотики. Используются Лацидофил, Линекс, Лактобактерин, Бифидумбактерин.

Существуют препараты, которые категорически запрещены при беременности. Нельзя применять Флуконазол. Из-за него развиваются пороки сердца, черепа. Его разрешено использовать для лечения молочницы только после родов и окончания периода лактации.
Важно придерживаться следующих правил во время лечения молочницы при беременности:
- избегать стресса, неблагоприятных эмоциональных ситуаций;
- вести здоровый образ жизни, гулять на свежем воздухе, выполнять физические упражнения;
- принимать витаминно-минеральные комплексы;
- носить удобное нижнее белье из натуральных тканей;
- соблюдать правила личной гигиены.
Важно изменить рацион. Придется отказаться от газированных сладких напитков, шоколада, хлебобулочных изделий. Эти продукты только способствуют размножению грибка.
Что означают коричневые выделения при беременности на ранних и поздних сроках
4
Народные средства
На ранних сроках беременности эффективны различные народные средства. Они не вредят ребенку и полностью безопасны для женщины. Можно воспользоваться следующими рецептами:
Средство, ингредиенты | Применение |
Пищевая сода | Ее используют для подмывания и ванночек. Спринцевания категорически запрещаются на ранних сроках беременности. Следует приготовить слабый щелочной раствор. Для этого нужно взять на каждый литр воды по 2-3 ч. л. соды |
Йод, зеленка и перманганат калия (“марганцовка”) | Необходимо приготовить слабые антисептические растворы. Понадобится всего по несколько капель либо кристаллов растворить в воде, чтобы жидкость приобрела легкий оттенок. Потом средством нужно протирать наружные половые органы. Повышать концентрацию запрещено, чтобы не оставалось ожогов |
Перекись водорода | Требуется растворить 2 ст. л. средства в 1 л воды. Использовать жидкость надо для подмывания в утреннее и вечернее время |
Дубовая кора и календула | Необходимо смешать травы равными объемами. Щепотку заварить в чашке кипятка. Использовать настой для ванночек и подмывания |
Почки березы, кора дуба, календула, тысячелистник и можжевельник | Компоненты надо смешать равными частями. Взять 2 ст. л. на 1 л кипятка и настаивать 3 часа. Отваром подмываться 2 раза в день |
Морковный сок | Следует пропитать в нем марлю и приложить к половым органам |
Масло чайного дерева | Требуется смешать 4 капли средства в 20 мл любого растительного масла (оливкового, подсолнечного, персикового). Надо пропитать тампон и ввести на 10 минут во влагалище |
Эти средства избавят от симптомов, предотвратят распространение грибка. Но прежде чем приступать к таким процедурам, необходимо проконсультироваться у врача.
Источник
Кандида – условно-патогенные грибы. Они нередко обнаруживающиеся в мазке, взятом с половых органов женщины. При благоприятном стечении обстоятельств их колонии начинают расти, что приводит к развитию кандидоза. С этим недугом хотя бы раз в своей жизни сталкивалась каждая женщина. Во время вынашивания ребенка он не только вызывает дискомфорт, но и грозит инфицированием эмбриона и даже выкидышем. Почему беременную может беспокоить кандидоз и что делать при первых симптомах патологии?

Особенности заболевания и характерные признаки при беременности
Грибы кандида, провоцирующие развитие молочницы, присутствуют в организме у всех женщин. Болезнь появляется у 30% беременных. Главная ее особенность на первых неделях беременности — специфические выделения и отсутствие жалоб пациентки. Лишь немногие женщины замечают симптомы:
- белесые выделения с кислым запахом;
- зуд и жжение в паху;
- гиперемия кожных покровов больших половых губ и слизистой.

Зуд в интимной зоне на ранних сроках беременности может усиливаться после принятия ванны, полового акта, а также в вечернее время. На осмотре врач отмечает красно-синюшный оттенок слизистой, скопление творожистых выделений на слизистой шейки матки, отечность внутренних половых органов. Если молочница беспокоила до беременности, то после зачатия выделения могут быть однородными и приобретают серый оттенок.
Молочница, появившаяся у сексуально активной женщины, которая не предохраняется во время полового акта, может быть одним из первых признаков беременности. После оплодотворения происходит гормональная перестройка, которая приводит к возникновению кандидоза. После овуляции, до начала месячных, иммунитет незначительно снижается. Грибок очень чувствителен к подобным переменам и мгновенно активизируется. Однако главным признаком зачатия все же является задержка менструации – не стоит думать, что беременность можно распознать только по зуду в промежности и творожистым выделениям.
Параллельно с молочницей у женщины присутствуют и другие признаки беременности, проявляющиеся до задержки. Из-за разной интенсивности протекающего воспаления симптомы кандидоза у женщин могут различаться — ощущается как легкое жжение, так и невыносимый зуд. Проявления болезни усиливает образующийся отек слизистой.
Почему молочница развивается при беременности?
Молочница на ранних сроках беременности наиболее часто появляется вследствие снижения иммунитета. С началом формирования эмбриона защитные силы организма матери ослабевают. Это нужно для защиты плода, поскольку он воспринимается иммунитетом женщины как чужеродное тело. Плацента и эмбрион выделяют особые вещества, которые подавляют иммунные клетки матери и не позволяют возникнуть реакции отторжения.

Кандидоз на раннем сроке беременности начинает беспокоить из-за изменения кислотности среды во влагалище. Лактобактерий, сдерживающих размножение условно-патогенной флоры, из-за гормонального дисбаланса становится мало. Начинается рост колоний грибков кандида, что быстро приводит к началу развития болезни.
Провоцирующими заболевание факторами также выступают:
- стрессовые ситуации;
- хронические болезни;
- сладости, мучные и острые продукты, употребляемые в большом количестве;
- антибиотики и другие препараты, принимаемые женщиной, не знающей о своем положении.
Кандидоз передается половым путем – им можно заразиться от сексуального партнера. Также болезнь возникает из-за нарушений правил гигиены: грибки переносятся при подмывании от ануса к влагалищу.
Причины появления молочницы после овуляции
Женщины, следящие за своим циклом, знают период овуляции. В это время зрелая яйцеклетка выходит из яичника, что обеспечивает высокие шансы на зачатие. Если после этого меняется характер выделений, многие женщины считают это началом развития кандидоза и признаком успешного оплодотворения.
Молочницу нередко путают с нормальными физиологическими процессами, протекающими в организме забеременевшей женщины. Из-за усиления секреции прогестерона появляются обильные выделения со слизью из влагалища, которые иногда имеют белый оттенок. Они не являются признаком кандидоза. Женщина может определить это по своим ощущениям: от них не исходит кислый запах, не чувствуется дискомфорт в промежности.
Белые выделения из влагалища не всегда свидетельствуют о зачатии. При овуляции незначительно меняется гормональный фон. Это может привести к возникновению кандидоза. Прогестерон, вырабатываемый во время этого процесса, блокирует местный иммунитет, что дает «зеленый свет» грибкам для активного размножения. Если выход яйцеклетки происходит на фоне переохлаждения, болезни, переутомления, несбалансированного питания, молочница после овуляции является не признаком беременности, а тревожным звонком, сигнализирующем о проблеме в организме.

Опасна ли патология в начале беременности?
Если женщина обнаружила задержку месячных и развивающуюся молочницу, следует как можно быстрее обратиться к врачу – заболевание на ранних сроках беременности может быть опасно для нее и малыша. Природа предусмотрела максимальную защиту эмбриона, но инфекционная болезнь матери, находящаяся в запущенной форме, может оказать на него негативное воздействие.
Острая форма кандидоза способна провоцировать осложнения. Поскольку иммунная система плода не сформирована, его инфицирование может привести к нарушениям в развитии. Молочница в начале беременности негативно влияет на процесс формирования пуповины, затрагивает бронхолегочную систему эмбриона и кожные покровы. Частым осложнением недуга является хламидиоз, который может стать причиной выкидыша.
Если рассматривать влияние заболевания на организм женщины, то оно может привести к серьезным последствиям:
- Появление повреждений, а затем спаек на внутренних половых органах, которые проникают глубоко и изменяют эластичность тканей. Это затрудняет рост матки, что приводит к выкидышу или увеличению риска разрывов при родах.
- Развивающееся воспалительное заболевание снижает тонус мышц брюшины.
- Непрекращающийся сильный зуд плохо влияет на психоэмоциональное состояние женщины. Нахождение в постоянном стрессе негативно сказывается на развитии плода, приводит к гипоксии малыша и ухудшению поступления через плаценту питательных веществ.

Комплексное лечение молочницы
Не все врачи придерживаются мнения, что кандидоз на раннем сроке нужно обязательно лечить. Бывает, что по прошествии 4–7 дней симптомы проходят самостоятельно. Однако если болезнь прогрессирует, от нее нужно избавляться. Чаще всего специалисты назначают средства местного действия, которые не приносят вреда плоду. В лечении используются:
- свечи Бетадин, Пимафуцин для уничтожения патогенной флоры (рекомендуем прочитать: свечи «Пимафуцин»: инструкция по применению в 1 триместре беременности);
- крем Залаин;
- гель Кандинорм;
- суппозитории Виферон для повышения защитных сил организма;
- раствор тетрабората натрия для обработки влагалища;
- раствор 3% перекиси водорода для подмывания и устранения дискомфорта.
Медикаменты применяют чаще всего перед сном. В комплексе для лечения кандидоза используют и рецепты народной медицины:
- подмывания отваром ромашки, коры дуба, раствором соды, марганцовки для устранения жжения;
- тампон, смоченный в кефире и установленный во влагалище на ночь;
- компресс на половые органы с соком моркови для снятия воспаления и регенерации слизистой;
- ванночка из 7 капель йода, 2 ст. л. соды и 2 л воды для создания щелочной среды, в которой погибают дрожжеподобные грибы.

Для укрепления иммунитета специалист назначает витамины: Алфавит, Витрум Пренаталь, Элевит. Одной из обязательных составляющих лечения является питание. В рационе должны присутствовать блюда из рыбы, нежирного мяса, злаков и кисломолочные продукты. Размножению грибов кандида препятствует чеснок. Будущая мать может употреблять его в ограниченном количестве.
Профилактические меры
Чтобы не допустить появление кандидоза при беременности, женщине необходимо:
- постараться укрепить иммунитет до планируемого зачатия;
- при задержке запланировать поход к врачу, отказаться от приема лекарств и кушать больше кисломолочных продуктов;
- носить белье из хлопка, хорошо впитывающее влагу;
- дважды в день проводить туалет половых органов;
- выполнять подмывания специальными средствами интимной гигиены, в которые включена молочная кислота;
- избегать перегрева/переохлаждения;
- пить много воды;
- прекратить использование ежедневных прокладок;
- пользоваться презервативами при интимных контактах;
- сократить количество потребляемых мучных и сладких продуктов;
- избегать стрессов.
Источник
Женщина, следящая за своим здоровьем, не пропускает большинство сигналов собственного организма, подсказывающих, всё ли нормально или следует немедленно посетить врача. Например, вагинальные белые выделения, пугающие будущих мам. Волнение понятно, а вот когда нужно переживать и стоит ли уделять им пристальное внимание — предлагаю узнать.
Почему появляются белые вагинальные выделения на ранних сроках
Помимо распространённых и привычных признаков беременности вроде токсикоза, отсутствия менструаций и самого точного — наличия следов ХГЧ (хорионического гонадотропина) в моче, есть несколько косвенных. О том, что скоро станет мамой, женщине подсказывает частая перемена настроения, хроническая сонливость, участившиеся позывы к мочеиспусканию и обильные белые выделения из влагалища.
Конечно, по отдельности эти признаки могут быть симптомами других состояний организма, но сочетание увеличивает шанс того, что тест на беременность окажется положительным.
 Доктору, ведущему беременность, сообщайте обо всех подозрениях относительно вашего состояния, и он уже решит, стоит волноваться или нет
Доктору, ведущему беременность, сообщайте обо всех подозрениях относительно вашего состояния, и он уже решит, стоит волноваться или нет
Белые влагалищные выделения появляются за 2–3 дня до предполагаемого начала месячных. Появление белей в самом начале беременности связано с тем, что после зачатия женским организмом начинается активная выработка прогестерона. Этот гормон способствует образованию слизистой пробки для защиты плаценты от бактериального заражения. На протяжении первого триместра прозрачные густые выделения считаются нормой, а не патологией, а к 14–15 неделе их консистенция меняется на более жидкую под влиянием выработки эстрогена.
Если выделения не вызывают жжение половых органов и запах кисловатый или нейтральный, волноваться нет причины. Стоит насторожиться в следующих случаях:
- вагинальные выделения сопровождаются неприятными, возможно, болевыми ощущениями;
- отмечается общее ухудшение самочувствия женщины;
- выделения имеют специфический запах, а их консистенция постоянно меняется;
- объём белей существенно превышает норму (примерно чайная ложка в сутки);
- цвет выделений меняется от прозрачного до зеленоватого или ярко-алого.
Наблюдать за выделениями из влагалища можно с помощью ежедневных гигиенических прокладок. При обнаружении хотя бы одного признака патологии немедленно обращайтесь к врачу!
Видео: гинеколог рассказывает о вагинальных выделениях
Обильные бели на раннем сроке беременности
Прозрачная слизь из влагалища считается таким же нормальным проявлением физиологии, как слёзы. В её составе отмершие клетки, отторгнутые маточными каналами, и микроорганизмы, бактерии и грибы, обитающие в женских половых органах. Небольшие количества бели выделяются у женщин на протяжении всей жизни, а на ранних сроках беременности объём выделений увеличивается.
 Проследить за цветом и объёмом вагинальных выделений помогают обыкновенные гигиенические прокладки
Проследить за цветом и объёмом вагинальных выделений помогают обыкновенные гигиенические прокладки
Вагинальные выделения при гормональном дисбалансе
Шейка матки (цервикс) выполняет в репродуктивной системе женщины роль защитника. Она предотвращает проникновение в матку инфекций, а во время родов служит выходом для ребёнка. Железы на поверхности цервикса регулируются гормонами, вырабатываемыми яичниками и гипофизом. При наступлении беременности количество прогестерона и эстрогена колеблется в разные стороны и возникает гормональный дисбаланс. Под влиянием этого в цервикальном канале железы начинают усиленно производить слизь. Обычно обильные выделения начинаются с четвёртой недели после зачатия, или даже раньше, когда задержка менструации ещё не наблюдается.
До тех пор, пока окончательно не сформируется плацента, оберегающая плод от инфекций и травм, продолжаются обильные выделения из влагалища. В норме они не сопровождаются неприятными симптомами, скорее просто повышается влажность в промежности. Слизистая пробка у основания шейки матки закрывает болезнетворным бактериям проход к эмбриону уже ко второму месяцу беременности. Примерно к 16–17 неделе гестации (вынашивания ребёнка) бели постепенно уменьшаются, но уже с 22 возвращаются, ведь начинается выработка пролактина, ответственного за производство молока.
Видео: что собой представляет гормон прогестерон
Усиленное кровообращение и выделения на первых неделях беременности
По мере роста плода и его давления на матку, усиливается кровообращение в органах малого таза, что также провоцирует обильное образование слизи.
К слову, мне врач говорил, что при обильных выделениях лучше пользоваться специальными прокладками, а не тампонами, как некоторые его пациентки. Тампоны способны занести инфекцию во внутренние органы, что особенно противопоказано беременным.
Густые выделения на ранних сроках беременности
В первом триместре гестации сильнейшее влияние на организм женщины оказывает синтез прогестерона. После разрыва фолликула во время овуляции образуется жёлтое тело, на начальном этапе вырабатывающее большое количество гормона, участвующего в эмбриональном развитии. Прогестерон помогает оплодотворённой яйцеклетке — эмбриону — удержаться в матке, под влиянием этого гормона в шейке матки образуются густые белые выделения — пробочная слизь. С момента прикрепления зародыша к стенке матки начинается формирование плаценты, и теперь уже она синтезирует прогестерон, повышенное количество которого делает слизь гуще. Женщины замечают на своём нижнем белье вязкие белые либо кремовые сгустки, выделяющиеся из влагалища.
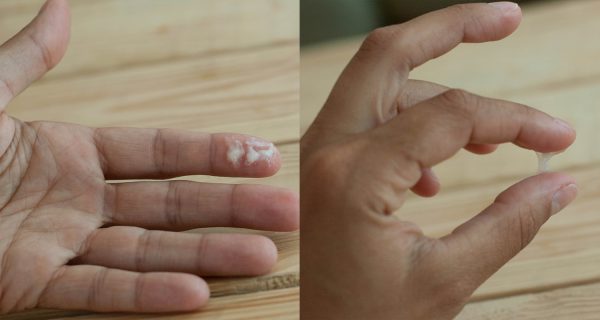 Активная выработка прогестерона делает бели густыми, похожими на крем белого или бежевого цвета
Активная выработка прогестерона делает бели густыми, похожими на крем белого или бежевого цвета
По прошествии первых трёх месяцев после зачатия плацента практически созревает и плод надёжно закрепляется в матке. На смену выработке прогестерона приходит синтез эстрогена. Матка растёт вместе с плодом, а молочные железы готовятся проводить молоко к началу лактации. Эстроген также способствует появлению белых или прозрачных выделений из половых органов женщины, это не считается патологией.
Жидкие вагинальные выделения во время беременности
Жидкие вагинальные выделения у беременных вызваны несколькими причинами, иногда вполне естественными, что не требуют вмешательства докторов. А иногда даже врачи затрудняются, отнести выделения к патологическим или нормальным.
Во втором триместре процессами в женском организме также повелевают гормоны. Но эстроген делает слизь более жидкой, чем в предыдущие 12 недель. Если она не вызывает зуда или жжения и обладает нейтральным запахом, значит, эти выделения — нормальная реакция организма беременной женщины на гормональную перестройку.
 Обильное выделение слизи любой консистенции, которое сопровождается ухудшением самочувствия, — важный повод для внепланового посещения врача
Обильное выделение слизи любой консистенции, которое сопровождается ухудшением самочувствия, — важный повод для внепланового посещения врача
А вот жидкие выделения из влагалища до восьмой недели уже не совсем нормально, и нужно обязательно показаться врачу. Причиной их бывает аллергическая реакция на синтетический материал белья или стиральный порошок, ведь слизистая оболочка наружных половых органов женщины во время беременности становится чувствительней, чем обычно.
Проблема заключается в том, что любые вагинальные выделения — отличная среда для размножения микроорганизмов, и патогенных тоже. И совсем неважно, какими причинами было вызвано появление влагалищной слизи. Поэтому женщинам так важно соблюдать личную гигиену:
- подмываться ежедневно, используя средства для интимной гигиены;
- нижнее бельё менять регулярно;
- пользоваться ежедневными прокладками, меняя их не реже чем раз в 6 часов.
Патологические выделения из влагалища беременной женщины
Специфически пахнущие рыбой жидкие выделения, в особенности обильные, дают основание предположить нарушения вагинальной микрофлоры или бактериальный вагиноз. Эти заболевания развиваются на фоне ослабленного иммунитета будущей мамы и гормонального дисбаланса, провоцирующего размножение болезнетворных микроорганизмов в слизистой.
Инфекционно-воспалительные и передающиеся половым путём заболевания в течение длительного времени протекают бессимптомно. Из-за пониженного иммунитета и переменчивого гормонального фона воспалительные процессы могут обостриться, при этом выделения возможны разнообразные по виду, в том числе и жидкие. Желательно вылечить всё это до беременности, поэтому медики рекомендуют перед зачатием пройти всестороннее обследование и выявить заболевания заранее.
Видео: что такое бактериальный вагиноз
Симптомы бактериального вагиноза чаще всего неярко выражены, изредка может беспокоить зуд или жжение в половых органах. Лечить заболевание нужно обязательно, так как оно ещё больше ослабляет иммунитет, что вызывает воспаление в месте заражения, и сулит прочие неприятные ощущения.
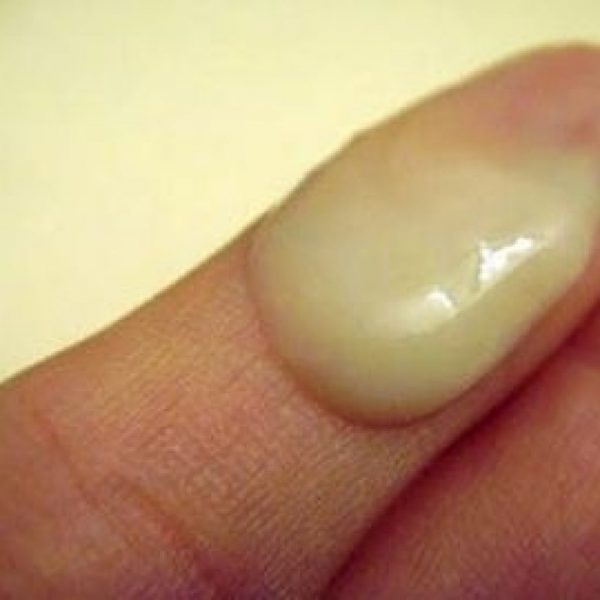 Жёлто-зелёный цвет выделений требует немедленного посещения врача, ведь является одним из признаков воспаления половых органов
Жёлто-зелёный цвет выделений требует немедленного посещения врача, ведь является одним из признаков воспаления половых органов
Например, при гонорее, протекающей у женщины в скрытой форме, начинаются жидкие выделения характера с желтовато-зелёным оттенком, которые могут означать начало воспаления. Трихомониаз, хроническая форма которого протекает без ярко выраженных симптомов, в остром периоде характеризуется обильными пенистыми выделениями желтоватого оттенка. Бо́льшая часть инфекционных заболеваний сопровождается чувством жжения и зуда, в некоторых случаях появляется болезненность при мочеиспускании.
Кроме этого, наличие сладковатого запаха выделений говорит о подтекании околоплодных вод, а это может означать угрозу прерывания беременности.
Творожистые выделения на первых месяцах беременности
У беременных нередко наблюдаются выделения, напоминающие по консистенции творог. Сопровождаются они характерными симптомами, которые невозможно игнорировать.
Молочница, или вагинальный кандидоз у беременных
Одни женщины страдают от неё периодически на протяжении всей жизни, другим посчастливилось встретиться с молочницей лишь однажды. И происходит это чаще всего во время беременности, когда защита организма ослаблена. Крайне малое число представительниц прекрасного пола знают об этом заболевании только понаслышке. Вызывается оно грибком Кандида, и правильный диагноз языком медицины звучит, как вагинальный кандидоз.
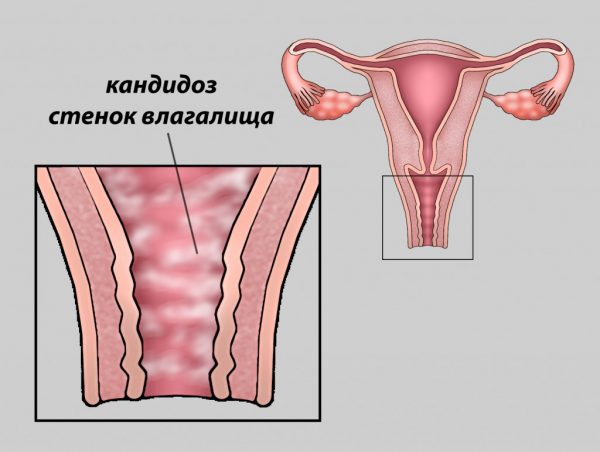 Воспаление слизистой вызвано грибками Кандида, которые постоянно обитают в человеческом организме и активизируются при пониженном иммунитете
Воспаление слизистой вызвано грибками Кандида, которые постоянно обитают в человеческом организме и активизируются при пониженном иммунитете
Грибок разрушает целостность слизистой оболочки влагалища, из-за чего оно становится менее эластичным и в процессе родов с высокой вероятностью будут разрывы. Неприятным бонусом становится и спровоцированная кандидозом эрозия шейки матки. К и без того частым перепадам настроения прибавляется раздражительность по любому поводу из-за дискомфорта, вызванного симптомами молочницы.
Признаки кандидоза у женщин:
- слизистая оболочка вагины краснеет и отекает;
- ощущается зуд и жжение в половых органах;
- кожа вокруг влагалища выглядит раздражённой;
- выделения становятся обильными и словно творожистыми.
В первую очередь, молочница опасна для ребёнка, к которому инфекция попадает внутриутробно или при прохождении по родовым путям во время появления на свет. А так как иммунитет у новорождённых практически отсутствует, любой возбудитель может нанести непоправимый урон внутренним органам младенца.
Лечение молочницы у беременных на раннем сроке
В первом триместре лечение молочницы медицинскими препаратами представляет опасность для малыша, поэтому терапию начинают не раньше 13–14 недель беременности. В редких случаях, если симптомы вызывают сильнейший дискомфорт у женщины, врач выписывает Пимафуцин.
Самолечение во время вынашивания приводит к необратимым последствиям, и нельзя принимать решение о приёме каких-нибудь препаратов без консультации гинеколога.
Важно! Особенно опасно беременным женщинам на любом сроке лечиться с помощью Низорала, Флуканазола, Дифлюкана и Люканазола. Эти препараты вызывают тяжёлые поражения плода, часто несовместимые с жизнью.
Видео: как лечить молочницу во время вынашивания ребёнка
Дамы, учтите, если доктор говорит, что лечиться необходимо и вам, и партнёру, он вот не просто так это говорит. Была у меня лет 15 назад замужняя знакомая, однажды рыдавшая на моём плече «Ленка, не знаю уже, что и делать. Молочница как прицепилась с год назад, так и не избавлюсь от неё. Месяц проходит и заново лечение начинаю, производители свечей за мой счёт домик себе уже, наверное, отгрохали… Ребёночка хотим, а мне страшно»
— А что супруг твой, тоже мается?
—






