Молочница можно заниматься спортом

Женщины часто интересуются можно ли заниматься спортом при молочнице, забывая, что залог эффективного лечения и профилактики кандидоза – поддержание иммунитета в тонусе. Избавившись от недуга однажды, девушки забрасывают рекомендации врачей о здоровом питании и физической культуре, чем подвергают себя рецидиву. Ведь именно иммунитет обеспечивает надежную защиту от развития грибка, и занятия спортом только укрепят и помогут ему.
Как проявляется молочница?
Наверное, каждая женщина хотя бы раз переживала симптомы молочницы, которые имеют характерные черты. Дело в том, что возбудитель болезни грибок Кандида входит в состав условно-патогенной флоры и, когда иммунитет не способен контролировать развитие, размножается. С неправильным соблюдением гигиены патоген может распространиться на органы мочеполовой системы, и вызвать воспаление.
Симптомы молочницы имеют специфический окрас, однако самостоятельно ставить диагноз «кандидоз» не стоит, поскольку можно ошибиться. Лучше доверить эту работу врачу, и тем более не заниматься самолечением.
Воспаление слизистой провоцирует зуд.
Следующие признаки должны насторожить женщину и заставить срочно записаться к гинекологу:
- Ощущается зуд и жжение в интимной области. Расчесывать эту область не желательно. Кожа половых губ чувствительна, поэтому быстро появляются ранки, которые помогают грибку проникать в глубину эпидермиса. Возникают дополнительные очаги воспаления, а возбудитель разносится на большее расстояние.
- Густоватые, белесые выделения из влагалища. Влагалищные выделения – норма, но не тогда, когда они имеют кисловатый запах и консистенцию творога.
- Спазмы. Стоит отличать, какие именно боли внизу живота нехарактерны молочнице. Возможно развитие сопутствующего заболевания мочеполовых органов. Обычно кандидоз сопровождается болью при мочеиспускании или при совершении полового акта.
Вернуться к оглавлению
Как занятие спортом влияет на организм при обострении молочницы?
Симптомы кандидоза означают, что снижен иммунитет, и чтобы помочь организму бороться с недугом желательно во время и после лечения заниматься спортом. Каким образом физические упражнения поддерживают иммунитет и борются с грибком:
- Спорт чистит печень. Упражнения помогут стимулировать работу органа и активизируют процесс детоксикации. Во время этого процесса организм устраняет отходы, которые его засоряют (в том числе грибок).
- Двигательная активность стимулирует работу лимфатической системы. Лимфатическая система несет ответственность за устранение ненужных продуктов распада. При ее дисфункции грибки, бактерии и вирусы накапливаются и обеспечивают благоприятный климат для развития Кандиды. Увеличивая циркуляцию лимфы, бактерии быстрее выводятся из организма.
- Спортивная деятельность снимает стресс. Дело в том, что стресс способствует скачку уровня гормона кортизола, провоцирующий выработку сахара в крови. А сахар – основной вид питания грибка Кандида.
- Физические упражнения для пресса усиливают приток крови к органам малого таза. Приток обеспечивает достаточное питание тканей и органов кислородом с полезными веществами.
- Занятия спортом укрепляют сердечно-сосудистую систему и органы дыхания – залог улучшения работы иммунной системы.
Спорт помогает женщине отвлечься от дискомфорта молочницы, что заставляет забыть о недуге и создать положительный психологический настрой.
Вернуться к оглавлению
Чем полезно заниматься?
Регулярный спорт укрепляет иммунитет.
Плюсов от занятий спортом более чем достаточно, теперь важно разобраться какие виды физической активности полезнее. Вовсе не обязательно изнурять себя ежедневными несколько часовыми тренировками в спортзале (что может навредить), лучше начать с 3-х дней в неделю по часу. Какой физической активностью можно заниматься показано в таблице:
| Вид физической активности | Рекомендации | Количество занятий |
|---|---|---|
| Ходьба |
|
|
| Гимнастика и/или йога |
|
|
| Лечебная физкультура и/или спортивные игры |
|
|
Вернуться к оглавлению
Что лучше избегать?
Отдельно стоит поговорить о плаванье и посещении бассейна. Посещать бассейн – невредно, поскольку грибок через воду не передается. А вот температура должна насторожить – холодная вода противопоказана при молочнице. Она способствует переохлаждению и снижению иммунитета. Плаванье в озерах и реках не менее безопасно, обычно вода в таких местах заражена кишечными палочками и другими грибками. Лучше много раз подумать, прежде чем посещать общественный бассейн или реку.
Еще один фактор риска усугубления молочницы – велосипедные прогулки. Дело в том, что седло сильно давит на половые органы, что, в свою очередь, усиливает зуд, выделения и жжение. Как результат, новые дискомфортные ощущения и распространение грибка по большей площади. Лучше временно заменить велосипедные прогулки на пешие.
Источник
Грибок, провоцирующий заболевание, вроде молочницы, – один из самых древних. Примерно 60% всего населения земного шара хотя бы 1 раз в жизни сталкивался с молочницей. Грибок формируется на слизистых оболочках организма человека и начинает паразитировать на них. В частности, он любит «устраиваться» на стенках кишечника, во влагалище, ротовой полости и даже кожных покровах. Зачастую молочница настигает людей, работающих на предприятиях и фабриках, специализирующихся на изготовлении кондитерских или консервных изделий. Хотя молочница может появиться и у людей, в течение долгого времени употребляющих гормональные, наркотические препараты, или антибиотики.
Немного о молочнице
В первую очередь, необходимо заметить, что данной заболевание не является венерическим. Он провоцируется дрожжеподобным грибком рода кандида, который в небольшом количестве составляет часть микрофлоры влагалища. Хотя, при некоторых обстоятельствах, вроде стресса, приема антибиотиков, переохлаждения, тяжелых внутренних болезней, грибок активно размножается, и его число может в разы превышать допустимые нормы. Иначе говоря, молочницу всегда провоцирует сниженный иммунитет. Острую форму вагинального кандидоза сопровождают жжение и зуд, которые могут усиливаться при мочеиспускании. Также бывает отечность наружных половых губ, покраснение слизистых оболочек, творожистые выделения с кисловатым запахом. Если своевременно не начать лечить молочницу, или же не довести курс лечения до конца, то она легко станет хронической, что станет постоянными рецидивами, напоминающими о себе 3-4 раза в год. К примеру, после каждого нервного порыва.

Это заболевание имеет очень схожие с другими болезнями симптомы, а потому при появлении молочницы не нужно заниматься самолечением, нужно обратиться к врачу! Мужчины тоже иногда страдают этим заболеванием, но у них оно называется иначе. Главным признаком молочницы является появление белых выделений творожистой консистенции. Их характеризует кисломолочный запах. Однако молочница также может проявляться покраснениями вокруг гениталий, сопутствующими сильным зудом. У представительниц слабого пола зуд особенно усиливается перед сном, после длительной ходьбы, занятий спортом или при менструации. Что касается молочницы у мужчин, симптоматика у них довольно схожа. Признаки, вроде творожистых выделений, покраснений кожи и зуда, тут также есть. Мужчинам передается молочница от контакта с женщиной, страдающей этим заболеванием.
Молочница и спорт – а можно ли?
Напоминаем, что заболевание может возникнуть тогда, когда иммунитет ослаблен. А спорт же, наоборот, помогает его повысить и укрепить.
Гинекологи не запрещают при молочнице никакой вид спорта. Они отмечают, что именно укрепив иммунитет можно легко и быстро выздороветь!
Чем опасны тренировки в спортзале при вагинальном кандидозе? Логично, что при физических нагрузках активизируется приток кислорода к органам и тканям, и малый таз здесь не исключение. При беге идет активный прилив крови к тазу, а значит увеличивается кровообращение, что способствует выводу паразитов через лимфосистему. Чаще всего женщины тренируют пресс, заставляя тем самым активно участвовать в тренировке мышцы бедер и живота, что способствует усилению притока крови к органам малого таза. И это помогает выздороветь! При умеренных физических нагрузках всегда повышается настроение, придается бодрость всему организму! Именно это и нужно для того, чтобы скоро поправиться!

К положительным моментам спортивных занятий можно отнести и саму занятость! Этим можно сосредоточится на правильное выполнение упражнений, или же дисплее тренажера. А о молочнице и ее весьма неприятных проявлениях совершенно не думать. Если тренажер оборудован дома, то можно вообще не пропускать ни одно занятие! Многие женщины сомневаются, стоит ли посещать бассейн при вагинальном кандидозе. Однако такое волнение совершенно безосновательно. Другие пловцы не заразятся через воду, поскольку грибок так не передается. Единственное, чего стоит предостерегаться, так это температуры воды. Плавать в холодной воде и при этом лечить молочницу – одновременно никак не получится! Ведь именно холод и может стать провокатором молочницы. А потому, если в вашем бассейне вода постоянно холодная, то на период лечения следует отложить занятия. Стоит также заметить, что общественные бассейны входят в зону риска, где можно с легкостью заразиться грибком ног и ногтей, поскольку этому микроорганизму очень комфортно во влажной и теплой среде.
Другое дело плавание в озере, реке или водохранилище. Тут вас могут подстерегать заражения кишечной палочкой или прочими микроорганизмами. Не следует купаться в незнакомых водоемах при наличии молочницы. Не рекомендованы также длительные прогулки на велосипеде. Причиной тому служит – седло! Оно давит на половые органы, а это может привести к усилению зуда, жжения и выделений. Временно отложите и велосипедные прогулки. Вместо них активно займитесь пешими прогулками. Пройдитесь по лесу, погуляйте в парке, за городом… Иначе говоря, спорт в умеренном количестве не навредит процессу лечения вагинального кандидоза. А потому нет необходимости пропускать плановые тренировки. Собственное самочувствие подскажет вам, как следует себя вести, вы только прислушивайтесь к нему!
Источник
О каких проблемах в организме говорит синдром раздражённого кишечника? Нужны ли при нём строгие диеты? Что важнее – наследственность или образ жизни? На самые главные вопросы о синдроме раздражённого кишечника отвечает практикующий врач-гастроэнтеролог калининградского медицинского центра Class Clinic Робия Дамировна Арабова.
Как можно заподозрить именно синдром раздражённого кишечника?
Для синдрома раздражённого кишечника, или СРК, характерны два главных симптома. Во-первых, это боли в животе, которые уменьшаются или исчезают после отхождения газов и/или стула, а также вздутие живота. Второе – это изменения частоты, консистенции, формы стула, акта дефекации (запоры, диарея, чувство неполного опорожнения кишечника, затруднения дефекации). И, так как это заболевание является психосоматическим расстройством, дополнительно встречаются внекишечные симптомы: повышенная утомляемость, мигренозные боли, ощущение кома в горле, неудовлетворенность вдохом, нарушения сна, мочеиспускания, сексуальные дисфункции и др.
Диагноз устанавливается при наличии основных симптомов в течение последних 12 недель, начале их не менее 6 месяцев назад, и при исключении органических заболеваний желудочно-кишечного тракта (инфекционных, воспалительных, опухолевых, аномалий развития и т.п.).
Верно ли, что синдром раздражённого кишечника возникает на нервной почве?
Синдром раздражённого кишечника начинает развиваться, когда нарушается взаимодействие в системе «головной мозг-толстый кишечник». Иными словами, это расстройство регуляции между центральной нервной системой и автономной энтеральной (кишечной) нервной системой. Одного нарушения питания для развития СРК недостаточно.
Нужно помнить, что под синдром раздражённого кишечника могут маскироваться серьёзные патологии: воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит), инфекции, паразитозы, а в возрасте за 45-50 лет – опухоли, полипоз, дивертикулез кишечника. Их нужно обязательно исключить, когда есть симптомы, характерные для СРК.
Какие обследования при этом проводятся?
Проводятся общий и биохимический анализы крови, копрограмма, анализ кала на яйца гельминтов и простейшие, гастродуоденоскопия, фиброколоноскопия и/или ирригоскопия, УЗИ органов брюшной полости и малого таза. Это обязательный минимум, который нужен для дифференциальной диагностики и исключения серьезных органических заболеваний.
Какие симптомы дополнительно к типичным проявлениям СРК считаются особенно тревожными?
В медицине есть понятие «красные флаги» – это симптомы, при появлении которых нужно срочно обратиться к врачу. В нашем случае «красные флаги» – это немотивированная потеря веса, лихорадка, появление крови или гноя в кале, анемия, лейкоцитоз, увеличение СОЭ. И также нужна онконастороженность, если уже были случаи рака толстой кишки у родственников.
Верно ли, что приступы раздражения кишечника возникают при употреблении определенных продуктов или, например, кофе, алкоголя – то есть после «провокации»? Нужно ли эти потенциально провокационные продукты ограничивать?
Если связь симптомов с определёнными продуктами прослеживается, тогда стоит придерживаться разумных ограничений. Например, исключить бобовые, если они вызывают повышенное газообразование. Существует так называемая диета с исключением FODMAP (короткоцепочечных углеводов, которые плохо всасываются в тонком кишечнике и приводят к газообразованию), ограничением глютена. Но единой схемы рекомендаций для больных СРК нет.
Не у всех пациентов прослеживается связь так называемых «обострений» с провоцирующими продуктами, и тогда мы рекомендуем не придерживаться диет со строгими ограничениями, т.к. они дополнительно ухудшают качество жизни таких пациентов.
На самом деле не образ жизни является предрасполагающим к развитию СРК, а такие факторы, как наследственность (генетически обусловленная повышенная висцеральная чувствительность – снижение порога восприятия боли), склонность к тревожным, депрессивным, ипохондрическим расстройствам. А ещё спровоцировать раздражение кишечника могут перенесённые кишечные инфекции, приём антибиотиков с последующим нарушением кишечной флоры, длительные психотравмирующие ситуации.
Ещё хочу подчеркнуть, что отслеживать связь симптомов с диетой, режимом питания, регулярностью стула и т.п. важно только на начальном этапе для уточнения диагноза, выявления провоцирующих факторов. После установления диагноза «прислушивание» к своим симптомам, концентрация внимания, фиксация на них только усугубляют «уход в болезнь», характерный для многих пациентов с СРК.
Какие меры необходимо принимать в период обострений? Чего нужно избегать (например, смены климата, приема каких-то безрецептурных медикаментов и т. п.)?
Важны не столько ограничения во время обострений, сколько предупреждение ухудшений. А здесь тактика у каждого пациента индивидуальна. Например, если предстоит авиаперелет, а он у конкретного человека часто сопровождаются эмоциональным напряжением, подавлением позыва на дефекацию из-за нежелания посещать «чужой» туалет, не надо усугублять ситуацию обезвоживанием, нерегулярным питанием, едой на ходу, фастфудом.
При запорах, например, нужно избегать бесконтрольного приема антацидов, неселективных спазмолитиков, провоцирующих атонию кишечника, а при диарее – желчегонных препаратов. При приеме антибиотиков – параллельно проводить профилактику дисбактериоза, принимать про- и пребиотики. Самое важное при синдроме раздражённого кишечника – знать особенности своего организма (и своего заболевания) и научиться с ними жить.
Рекомендуете ли Вы какое-то специальное питание при синдроме раздражённого кишечника?
О диете и принципах ограничения я немного уже рассказала. Добавлю, что при запорах важно включение в рацион продуктов с содержанием пищевых волокон – овощей, фруктов, гречневой и овсяной круп, цельнозернового хлеба, отрубей. При диарее исключаются грубые овощи, кислые и недозрелые фрукты, грубые крупы, цельное молоко. При метеоризме лучше отказаться от бобовых, ржаного хлеба, сдобы, свежих необработанных овощей.
Можно ли заниматься спортом при синдроме раздражённого кишечника?
Никаких ограничений по занятиям физкультурой, спортом при синдроме раздражённого кишечника нет. Ну, кроме как в момент острого болевого синдрома. Наоборот, физическая активность способствует снижению тревожности, нормализации двигательной функции кишечника. Полезны дыхательные упражнения с участием диафрагмы, упражнения для релаксации мышц.
Есть врачи, которые не считают синдром раздражённого кишечника серьёзной болезнью. Как найти действительно хорошего специалиста?
Я думаю, отношение к синдрому раздражённого кишечника как к «несерьёзному» заболеванию осталось в прошлом. Даже с учетом относительно благоприятного в большинстве случаев течения, отсутствия тяжелых и опасных осложнений, синдром раздражённого кишечника вызывает у больного выраженное ухудшение качества жизни, периодически и нарушение трудоспособности. А это значит, что пациенту нужна медицинская помощь. От врача требуется терпение, умение убедить и успокоить больного, психологически его поддержать, не отмахиваться при отсутствии выраженного эффекта от терапии, а упорно вместе с пациентом искать приемлемые и подходящие ему методы лечения.
Запишитесь на приём к Робии Дамировне Арабовой на сайте или по телефону (4012) 33-44-55.
При записи на сайте действует скидка 20% на первичный приём.
Источник
Обязательно ли лечить молочницу?
В большинстве случаев грамотное лечение молочницы, которая чаще всего вызывается условно-патогенными грибами Candida albicans, приводит к полному выздоровлению. Не смотря на то, что около половины женщин отмечают рецидивирующий характер кандидоза влагалища (молочницы), только 5-8% случаев заболевания переходят в хроническую форму.
Важно! Лечение молочницы должно проводиться в обязательном порядке. Без должной терапии воспаление может распространяться на другие органы, способствуя различным осложнениям.
Без лечения вагинальный кандидоз может осложняться эндометритом и сальпингоофоритом (воспалением слизистой оболочки матки, а также маточных труб и яичников соответственно), что, в свою очередь, может стать причиной бесплодия или эктопической беременности.
Наличие серьезных заболеваний, которые плохо поддаются лечению и серьезно нарушают работу иммунитета, также не является причиной опускать руки. Во-первых, при должном внимании часто удается достичь стойкой ремиссии. Во-вторых, бесконтрольное течение кандидоза в таких случаях может приводить к серьезным, угрожающим жизни осложнениям.
Основу лечения молочницы составляют противогрибковые препараты: флуконазол, клотримазол и другие средства из класса азолов. В зависимости от тяжести поражения и индивидуальных особенностей человека они могут назначаться в виде таблеток или капсул для перорального приема или мазей, кремов или вагинальных свечей для местной терапии. Дополнительно применяют антисептики для обработки зоны воспаления, пробиотики – для восстановления нормальной микрофлоры, при сопутствующем нарушении работы иммунной системы – иммуномодуляторы.
Нужно ли лечить партнера? Можно ли заниматься сексом во время лечения молочницы?
Молочница не относится к числу инфекций, передающихся половым путем. Однако грибы могут распространяться от человека к человеку при прямом контакте, в том числе – во время полового акта. Поэтому, при наличии симптомов кандидоза у полового партнера, он также должен пройти соответствующее обследование и лечение.
Интимная близость при активной молочнице должна быть ограничена и по ряду других причин. В первую очередь, механическое воздействие на ткани и контакт с барьерными контрацептивами замедляют процесс восстановления пораженных слизистых и способствуют дальнейшему сохранению воспалительного процесса. Это снижает эффективность местного лечения.
Также секс часто приводит к инфицированию партнера. В одном случае это может спровоцировать молочницу, в особенности если у партнера есть склонность к грибковым инфекциям или имеются нарушения работы иммунитета, обусловленные сахарным диабетом, ВИЧ или другими заболеваниями. В другом – партнер станет бессимптомным носителем грибка. Это значит, что повторные половые контакты с этим человеком в будущем могут стать причиной рецидива заболевания уже после прохождения курса терапии.
Сколько времени нужно на лечение молочницы?
Сроки лечения напрямую зависят от течения заболевания, наличия осложнений, сопутствующих патологий или состояний, а также формы выбранного лекарственного препарата. Большинство случаев острой молочницы требуют проведения местных процедур (спринцевания, нанесения мазей или введения вагинальных свечей) на протяжении 2-3 дней или же 1-2 кратного приема таблеток или капсул антимикотических лекарств. Как правило, ее симптомы проходят спустя этот же промежуток времени либо длятся несколько дольше.
Терапия рецидивирующего вагинального кандидоза более длительная и занимает от 1 до 2 недель использования вагинальных свечей или мазей. В качестве альтернативы назначается трехкратный прием пероральных средств с интервалом в 3 дня, что суммарно составляет 9 дней. Часто при этом рекомендовано дальнейшее поддерживающее лечение протяженностью до 6 месяцев.
Как долго проходит молочница при беременности?
Симптомы молочницы при беременности практически не отличаются от других этиологических форм заболевания, за исключением нескольких особенностей, например – склонности к рецидивам на фоне ослабления иммунитета.
Во время вынашивания ребенка рекомендуется избегать приема пероральных форм лекарств, поскольку они могут пагубно влиять на внутриутробное развитие плода и даже провоцировать самопроизвольные аборты на ранних сроках. Поэтому рекомендовано использование только вагинальных мазей или свечей, но более длительным курсом – 7-10 дней.
Почему кандидоз возвращается?
Можно выделить целый ряд факторов, которые способствуют повторным обострениям кандидоза. Среди них: неправильное или некачественное лечение, повторное инфицирование и невозможность устранить первопричину патологии.
Хронические или скрытые заболевания
Одним из важных провоцирующих факторов как первичного развития молочницы, так и ее последующих рецидивов являются нелеченные хронические заболевания или бессимптомные патологии. Чаще всего это аутоиммунные и эндокринные заболевания, ВИЧ-инфекция, злокачественные новообразования или прохождение противоопухолевой терапии: курс лучевой терапии, химиотерапии.
Большинство соматических и вялотекущих инфекционных заболеваний негативно сказывается на работе иммунной системы и сопротивляемости организма инфекционным агентам. Вследствие этого условно-патогенный грибок Candida, вызывающий молочницу, получает возможность активного роста и размножения.
В некоторых случаях, в особенности – на фоне иммунодефицитных состояний, молочница развивается сразу в нескольких местах. Помимо половых органов могут поражаться ротовая полость, зоны кожных складок и др. При местном лечении вагинального кандидоза эти участки остаются без должного внимания и становятся причиной повторных обострений, поскольку происходит постоянное реинфицирование.
Устойчивость грибка к медикаментам
Молочница может быть обусловлена не только классической Candida albicans, но и другими разновидностями дрожжевых грибов этого вида: C. glabrata, C. tropicalis, C. parapsilosis, C. crusei, C. lusitaniae. Эти грибы часто оказываются нечувствительными, резистентными к наиболее распространенным и широко используемым противогрибковым препаратам, что делает лечение неэффективным.
Недостатки лечения
Иногда стандартного лечения может быть недостаточно. Например, при беременности, когда применение пероральных средств ограничено, местная терапия не всегда способна полностью устранить грибковую инфекцию – она всего лишь угнетает ее активность. Поэтому после прекращения стандартного курса терапии через небольшой промежуток времени развивается рецидив молочницы.
Самолечение и нарушение рекомендаций
Повторные эпизоды молочницы могут означать, что инфекция не была полностью пролечена. Это может быть обусловлено несоблюдением рекомендаций лечащего врача, применением неправильных средств или употреблением несоответствующей дозы препарата вследствие самолечения. Также причиной рецидива может быть пренебрежение поддерживающим лечением после устранения острого грибкового воспаления.
Важно! Даже полноценное, правильное лечение не в состоянии предотвратить повторное инфицирование при контакте с грибами сразу после проведения терапии. Поэтому важно ограничить телесный контакт с другими больными людьми или потенциальными носителями. Не следует забывать, что заразиться кандидами можно во время секса, ребенок и мать могут передавать друг другу инфекцию при грудном вскармливании.
Нарушение правил личной гигиены
Несоблюдение правил личной гигиены провоцирует как первичные эпизоды вагинального кандидоза, так и его рецидивы. Регулярное посещение душа и использование средств для интимной гигиены, особенно в восстановительном периоде, играют одну из ключевых ролей.
Дрожжевые грибы, такие как Candida, быстрее развиваются в условиях высокой влажности. Поэтому ношение влажного нижнего белья (например – после посещения бассейна) способствует новым эпизодам молочницы. По этой же причине, с целью профилактики молочницы, рекомендуется избегать синтетической ткани, отдавая предпочтение хлопчатобумажным изделиям.
Неправильный диагноз
Симптомы вагинального кандидоза иногда бывают довольно нечеткими, из-за чего он может имитировать другие заболевания. Наиболее часто схожими клиническими признаками могут обладать:
- Бактериальный вагиноз,
- Герпес половых органов,
- Аэробный вагинит,
- Аллергические реакции,
- Поражения кожи: красный плоский лишай, склеродермия, экзема.
Неправильно установленный диагноз влечет за собой выбор неподходящей тактики лечения, которая никак не повлияет на течение заболевания. В некоторых случаях может наблюдаться кратковременное улучшение, но вскоре возникнет повторный эпизод болезни.
Кто склонен к хроническому кандидозу?
Склонность к хроническому кандидозу отмечается у людей, имеющих нарушения нормального состава микрофлоры организма и так называемые иммунодефицитные состояния. Помимо ранее упомянутых хронических заболеваний и ВИЧ-инфекции повышать риск развития молочницы может (рис. 1):
- Беременность.
- Хронический стресс и эмоциональное перенапряжение.
- Нерегулярное и/или несбалансированное питание, злоупотребление углеводной пищей и «сладким».
- Частый прием антибиотиков, глюкокортикостероидов.
- Активная гормональная контрацепция.
Также группой риска для молочницы являются дети грудного возраста. У них иммунная система еще недостаточно сформирована и адаптирована к взаимодействию со всеми условно-патогенными представителями микрофлоры человека. Из-за этого даже бессимптомное кандидозное носительство у матери может стать причиной молочницы у ребенка.
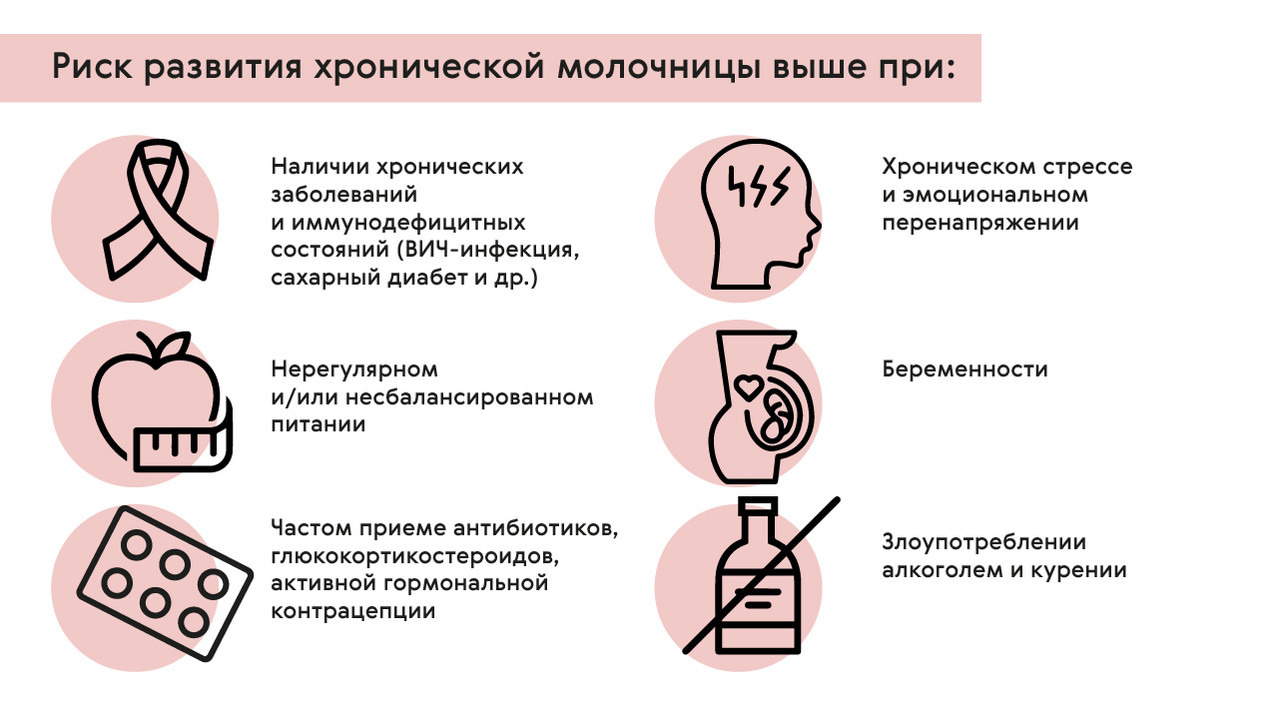 Рисунок 1. Факторы риска развития хронической молочницы. Источник: МедПортал
Рисунок 1. Факторы риска развития хронической молочницы. Источник: МедПортал
Что делать, если кандидоз не проходит?
Отсутствие эффектов от правильно проводимого лечения так же, как и частые рецидивы молочницы, – причина повторного обращения за медицинской помощью к специалисту, который сможет подобрать более эффективную схему лечения.
Важно не заниматься самостоятельной коррекцией ранее назначенной терапии, если она оказалось неэффективной. Использование аналогичного лекарства под другой торговой маркой или простое увеличение дозы может быть не только бесполезным с точки зрения лечения, но и опасным для здоровья. Только квалифицированный специалист может оценить взаимодействие нескольких разных медикаментов при их одновременном использовании.
Правильным решением будет повторная консультация и дальнейшее соблюдение всех правил профилактики молочницы. Врач подберет другую, альтернативную схему лечения, а также укажет на вероятные ошибки в поведении или недостатки в образе жизни, которые были не столь очевидны для пациента. Например, порекомендует коррекцию питания с ограничением углеводных продуктов и назначит дополнительные средства для восстановления нормальной микрофлоры.
Как определить победу над молочницей?
Полное излечение от молочницы подтверждается несколькими критериями. Первый – клинический. Это означает полное отсутствие каких-либо симптомов кандидоза и его рецидивов на протяжении длительного времени, как правило, не менее 6 месяцев.
Второй критерий – результаты микробиологического исследования влагалища, проводящиеся спустя 14 дней после окончания лечения. Этот анализ нацелен на изучение микробного состава слизистой органа. При эффективном лечении в анализе не будут выявлены кандиды или их соотношение с другими представителями нормальной микрофлоры будет находиться в пределах допустимой нормы.
Заключение
Смириться ли с молочницей при ее частых рецидивах? Ответ – нет. Даже при рецидивирующем, хроническом течении заболевания и наличии серьезных сопутствующих патологий, которые угнетают естественную защиту организма, можно достичь стойкой ремиссии и нормального качества жизни. Ключом к этому являются тщательное соблюдение всех рекомендаций лечащего специалиста и мер профилактики, а также полноценная терапия сопутствующих заболеваний и состояний.
Источники
- Урогенитальный кандидоз. Клинические рекомендации. Москва, 2016. – 22 с
- Байрамова Г.Р., Амирханян А.С., Чернова В.Ф. Вульвовагинальный кандидоз: патогенез, диагностика и тактика лечения //Доктор.Ру, 2018. – № 10 (154).- С. 32-36
- Евсеев А. А. Современные принципы диагностики и лечения вагинального кандидоза // Вестн. репр.. 2009. №2.
- Mayo Clinic Staff. (2015). Yeast infection (vaginal).
- Sherry L., Kean R., McKloud E., O’Donnell L. E., Metcalfe R., Jones B. L. et al. Biofilms formed by isolates from recurrent vulvovaginal candidiasis patients are heterogeneous and insensitive to fluconazole // Antimicrob. Agents. Chemother, 2017; 61(9).
Источник
