Молочница языка при вич
Кандидоз, больше известный как молочница, – распространенная инфекция, различные формы которой чаще встречаются у ВИЧ-положительных людей. Кандидоз относится к оппортунистическим заболеваниям, от которых никто не застрахован, однако его можно предотвратить и лечить. Как именно – рассказывается в этой статье.
Что это такое?
Кандидоз, или по-простому “молочница”, – это заболевание, вызываемое грибком Candida albicans. У всех есть этот грибок, он есть как на поверхности, так и внутри наших тел. Грибок можно обнаружить на коже, в желудке, в кишечнике, во влагалище, во рту и в горле. В подавляющем большинстве случаев Candida albicans совершенно безопасен, и даже полезен, так как сохраняет бактериальный баланс. Иногда грибок начинает разрастаться, а это может привести к проблемам.
Кандидоз может развиться как у ВИЧ-положительных, так и у ВИЧ-отрицательных людей. У многих женщин встречается вагинальная молочница – наиболее распространенный вид кандидоза. Точно также разрастание грибка может произойти во рту или в горле. Стресс, плохое питание и отсутствие отдыха часто являются причиной подобных проблем. Также прием антибиотиков против бактериальных инфекций, особенно в течение длительного времени, может привести к кандидозу рта или влагалища. Кандидоз рта также может развиться у людей, которые вдыхают стероиды для лечения астмы и заболеваний легких.
Плохой уход за полостью рта и курение также могут вызвать разрастание грибка во рту. Также чрезмерное употребление алкоголя и сахара способствует развитию кандидоза.
У ВИЧ-положительных людей оральный и вагинальный кандидоз может развиться в любое время, независимо от иммунного статуса. Чем больше повреждена иммунная система, тем больший риск развития кандидоза. У ВИЧ-положительных людей с низким иммунным статусом, особенно с иммунным статусом ниже 200 клеток/мл, может развиться кандидоз внутренних органов, например кандидоз пищевода или кандидоз легких.
Какие симптомы у кандидоза?
Симптомы кандидоза зависят от того, какие части тела оказались им затронуты. Если у вас есть какие-нибудь из перечисленных симптомов – необходимо обратиться к врачу.
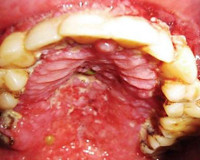
Оральный кандидоз. Некоторые общие симптомы кандидоза во рту: жгучая боль во рту или в горле, изменения вкуса (особенно в отношении острой и сладкой пищи), трудности с глотанием. Оральный кандидоз проявляется в виде белых или розовато-красных язв на языке, деснах, слизистой ротовой полости и в горле. Иногда при кандидозе уголки рта становятся воспаленными, “обветренными”, надтреснутыми (ангулярный хейлит).
Вагинальный кандидоз. Самый очевидный признак вагинальной молочницы – обильные белые выделения, напоминающие творог. Кандидоз также может вызвать чувство зуда и жжения вокруг влагалища, а также сыпь и болезненность половых губ. ВИЧ-положительные женщины болеют вагинальной молочницей гораздо чаще, чем ВИЧ-отрицательные.
Кандидоз пищевода. Этот тип кандидоза развивается глубоко в горле и может быть незаметен при наружном осмотре. Он может вызвать боли в груди, а также боль и трудности при сглатывании. Кандидоз пищевода обычно встречается у ВИЧ-положительных с иммунодефицитом.
Как диагностируется кандидоз?
Обычно для диагноза достаточно, чтобы врач осмотрел рот, горло или влагалище. Иногда необходимо сделать соскоб выделений и исследовать их в лаборатории. Ренген и обследование с помощью эндоскопа нужны для диагностики кандидоза пищевода.
Как предотвратить кандидоз?
Нет гарантированного способа профилактики кандидоза. Наиболее часто эта инфекция поражает людей с иммунным статусом менее 200 клеток/мл. Так что главный способ профилактики – это забота о здоровье иммунной системы. Для этого важно вовремя начать прием антиретровирусных препаратов, бороться со стрессом, правильно питаться и больше отдыхать.
До сих пор спорным вопросом является прием противогрибковых препаратов для профилактики кандидоза. Было несколько исследований, которые показали, что регулярный прием флюконазола (Дифлюкана) может предотвратить оральный и вагинальный кандидоз у ВИЧ-положительных с низким иммунным статусом. Тем не менее, длительный прием флюконазола может привести к резистентности грибка, который перестанет реагировать на лечение. Из-за опасности резистентности врачи обычно не рекомендуют препараты для профилактики кандидоза. Однако профилактический курс может помочь тем людям, у которых постоянно возникают обострения кандидоза.
Есть несколько полезных советов для всех ВИЧ-положительных, которые хотят защитить себя от кандидоза:
Следите за своим питанием. Лучше избегать сладостей и мучных продуктов, а также любой еды с большим количеством сахара, молока и пшеницы. Также лучше избегать кофеина. Все эти продукты очень “любит” кандидоз, так как они помогают грибку расти.
Ешьте йогурт. Многие эксперты рекомендуют есть много йогурта, который содержит бактерию Lactobacillus acidophilus. Это “хорошая” бактерия, которая сдерживает рост Candida albicans. Не все виды йогурта содержат эту бактерию, так что перед покупкой изучите состав на упаковке.
Следите за ротовой полостью. Регулярно и тщательно чистьте зубы, пользуйтесь зубной нитью, используйте антисептические полоскания для рта. Также лучше исключить или сократить употребление табачных изделий, таких как сигареты или жевательный табак.
Для профилактики вагинального кандидоза. Для профилактики “молочницы” старайтесь носить свободное белье из натуральных волокон, например из чистого хлопка. Соблазнительное кружевное белье не подходит для ежедневной носки. Никогда не делайте спринцеваний, не используйте вагинальных дезодорантов и дезодорирующих тампонов – все это лишь нарушает естественный баланс и способствует росту грибка.
Как лечится кандидоз?
Лечение кандидоза зависит от того, где он проявился.
Оральный кандидоз
Большинство средств для лечения орального кандидоза – это жидкость для полоскания рта и проглатывания, либо таблетки, которые нужно держать во рту до рассасывания.
Клотримазол. Этот препарат в таблетках различной формы, которые принимаются от 4 до 5 раз в день в течение 1-2 недель. Таблетки медленно растворяются во рту, не разжевываются и не проглатываются. Клотримазол может вызвать расстройство желудка.
Нистатин. Нистатин выпускается в жидкости или таблетках. Жидкость применяется по 5 миллилитров четыре раза в день в течение 1-2 недель. Ее нужно держать во рту как можно дольше, а затем она проглатывается. Одна или две таблетки принимаются 4-5 раз в день в течение 1 или 2 недель. Они должны медленно растворяться во рту, не разжевываться и не проглатываться.
Источник
ВИЧ-инфекция полости рта – патологические изменения органов полости рта, наблюдающиеся у инфицированных вирусом иммунодефицита пациентов. При вторичном иммунодефиците начинается активное размножение условно-патогенной и патогенной флоры. Это приводит к развитию инфекционно-воспалительных, дегенеративных и онкологических процессов в полости рта: гингивита, пародонтита, хейлита, вирусных и грибковых поражений, саркомы Капоши и др. Диагностика ВИЧ осуществляется лабораторными методами и направлена на обнаружение в крови самого вируса, антител к нему и оценку состояния клеточного звена иммунной системы. Эффективное лечение на сегодняшний день не разработано, основой терапии являются антиретровирусные препараты.
Общие сведения
ВИЧ-инфекция полости рта – это группа стоматологических заболеваний, развивающихся одними из первых у пациентов с приобретенным иммунодефицитом. Патологические изменения полости рта у ВИЧ-инфицированных диагностируются в 30-80% случаев и позволяют не только заподозрить наличие заболевания, так и сделать выводы о его прогрессирующем течении либо неэффективности антиретровирусной терапии. От момента инфицирования ВИЧ до появления первых клинических признаков может пройти от 2-х до 5-ти лет, в течение которых пациент не предъявляет каких-либо жалоб, но при этом является потенциально опасным. Настороженность стоматологического персонала и знание клинической картины ВИЧ в полости рта позволяет диагностировать заболевание на ранних стадиях и направить пациента на специфическое лечение.

ВИЧ-инфекция полости рта
Причины ВИЧ-инфекции полости рта
Вирус поражает клетки-хелперы Т4 субпопуляции лимфоцитов и разрушает систему клеточного иммунитета. Ткани полости рта одними из первых теряют резистентность к оппортунистической и патогенной флоре. Чаще всего они поражаются грибком Candida albicans, вирусом простого герпеса, вирусом Эпштейна-Барр, папилломавирусами. Бактериальные инфекции вызываются ассоциациями возбудителей (анаэробы, стрепто- и стафилококки). Среди представителей анаэробной флоры лидируют фузобактерии, спирохеты, бактероиды и пептострептококки. Начинается активная пролиферация возбудителей, но на фоне подавления Т-звена иммунитета организм не может оказать сопротивления инфекции. Для пациентов с ВИЧ характерна постоянная смена стадий ремиссии и рецидива, прогрессирующее ухудшение состояния, нарастание клинической симптоматики и постепенное формирование полного синдрома необратимого вторичного иммунодефицита с летальным исходом.
В стоматологии клинические формы ВИЧ в полости рта разделяются на 3 группы, исходя из степени предположительной связи с инфицированием. К первой группе относятся патологические процессы, наиболее тесно связанные с вирусом иммунодефицита (кандидоз, волосатая лейкоплакия, ВИЧ-гингивит, язвенно-некротический гингивит, ВИЧ-пародонтит, саркома Капоши, нон-Ходжскинская лимфома). Вторую группу составляют поражения, в меньшей степени ассоциированные с ВИЧ (атипичные язвы, идиопатическая тромбоцитопеническая пурпура, патология слюнных желез, вирусные инфекции). В обширную третью группу входят поражения, которые могут быть при ВИЧ-инфекции, но не связаны с ней.
Симптомы ВИЧ-инфекции полости рта
Известны многочисленные клинические проявления ВИЧ-инфекции в полости рта. У 75% пациентов диагностируется кандидоз, чаще всего в псевдомембранозной форме. При осмотре выявляется беловато-серый творожистый налет на внутренней поверхности щек, неба, языка и десен. При снятии налета шпателем обнажается изъязвленная поверхность. Реже встречается гиперпластическая форма, характеризующаяся наличием плотных белых очагов, спаянных со слизистой оболочкой, и атрофическая (эритематозная), при которой наблюдаются красные пятна без налета. Пациентов беспокоит чувство жжения.
Следующей распространенной патологией является герпетический гингивостоматит. Его отличают многочисленные пузырьковые высыпания по всей слизистой оболочке и вокруг рта. После вскрытия пузырьков образуется поверхность с очагами эрозий. При волосатой лейкоплакии обнаруживаются белые складки или ворсинки на слизистой, плотно спаянные с окружающими тканями. Чаще всего они располагаются по краю языка. Пациент может жаловаться на легкое жжение и боль. Заболевание встречается в 98% случаев инфицирования вирусом иммунодефицита. Еще одной распространенной формой ВИЧ в полости рта является язвенно-некротический гингивостоматит. Заболевание начинается с кровоточивости десен и постепенно прогрессирует, приводя к разрушению тканей периодонта вплоть до остеомиелита.
Если при осмотре выявляется сыпь с болезненными розовыми, фиолетовыми, красными пятнами или узелками на слизистой оболочке твердого неба, можно думать о саркоме Капоши. Она представляет собой злокачественную лимфангиому. Благодаря достижениям современной терапии сейчас в клинической практике саркома Капоши встречается гораздо реже. Помимо этого, существует целый ряд патологических процессов со стороны органов полости рта, указывающих на наличие вируса ВИЧ (хейлит, глоссит, язвы, телеангиэктазии и др.), но их распространенность менее велика.
Диагностика и лечение ВИЧ-инфекции полости рта
Главным диагностическим инструментом ВИЧ-инфекции являются лабораторные данные. С момента инфицирования и до появления клинически значимых симптомов может пройти несколько лет, но даже при отсутствии жалоб пациент является потенциально опасным и служит источником заражения для других людей. При лабораторной диагностике используют реакцию ПЦР для выявления РНК вируса, метод иммунного блоттинга для обнаружения антител к отдельным антигенам, обнаружение антител к ВИЧ методом иммуноферментного анализа и исследование иммунного статуса. При необходимости исследуют кровь пациента на наличие антител к вирусу простого герпеса, цитомегаловирусной инфекции, токсоплазме и т. д.
При подозрении на ВИЧ необходимо проводить дифференциальную диагностику с такими заболеваниями как истинная лейкоплакия, лейкоплакия курильщика, контактные аллергические реакции, гиперпластический кандидоз, красный плоский лишай. При изучении анамнеза важно выявить причины, которые могли бы повлиять на работу иммунной системы, например, прием цитостатиков и кортикостероидов. Необходимо учитывать профессиональные и социальные особенности пациента, его образ жизни.
Терапия ВИЧ базируется на комплексной программе, основой которой являются антиретровирусные препараты: ингибиторы обратной транскриптазы (ламивудин, диданозин, зидовудин) и ингибиторы протеазы ВИЧ (саквинавир, нелфинавир, индинавир). Для лечения сопутствующих ВИЧ-ассоциированных состояний, вызванных размножением условно-патогенной и патогенной флоры, используются антибиотики широкого спектра действия, противогрибковые и противовирусные препараты, средства, подавляющие рост анаэробной флоры и противоопухолевые препараты (циклофосфан, метотрексат). Важным звеном терапии ВИЧ является специфическая иммунотерапия для укрепления Т-клеточного иммунитета (ВИЧ-1-специфический иммуноглобулин, смесь моноклональных антител).
Прогноз и профилактика ВИЧ-инфекции полости рта
При обнаружении заболевания на ранней стадии и своевременном начале терапии прогноз относительно благоприятный. Комплексные меры, замедляющие размножение вируса, позволяют поддерживать нормальный иммунный ответ и противостоять оппортунистическим заболеваниям.
Профилактика ВИЧ-инфекции сводится к тщательному контролю трех путей передачи вируса. Чаще всего возбудитель передается половым путем, поэтому при любых контактах необходимо пользоваться качественными барьерными методами контрацепции. Для профилактики парентеральной передачи возбудителя в медицинских учреждениях и организациях, оказывающих косметологические и эстетические услуги, должны тщательно соблюдаться все санитарно-эпидемические требования к асептике и антисептике. Для предотвращения вертикального пути передачи (от матери к ребенку) необходимо тщательное обследование беременных женщин на ВИЧ и, при наличии положительного результата, тщательное наблюдение за будущей мамой.
В настоящее время ВИЧ является остросоциальной проблемой и серьезной угрозой здоровью населения. Осведомленность стоматологов о симптомах ВИЧ в полости рта помогает заподозрить заболевание на ранней стадии и направить пациента на обследования для уточнения диагноза.
Источник
Кандидоз относится к числу наиболее распространенных оппортунистических инфекций у больных ВИЧ-инфекцией: до 90% больных поражены грибами рода Candida.
Возбудители кандидозов – дрожжеподобные грибы рода Candida – относятся к несовершенным грибам (у них не установлено полового размножения). При ВИЧ-инфекции от больных выделяют С. albicans (в 60-90% случаев), но возможны и другие виды (С. tropicalis, С. parapsilosis, С. krusei, С. dubliniensis, C.glabrata, Torupsulopsis Candida и др.). Нередко обнаруживают 2 или более видов возбудителей. Грибы рода Candida – дрожжевые клетки овальной или эллипсоидной формы диаметром 2-5 мкм, имеющие многослойную стенку. В организме человека и животных, а также в культуре ткани грибы могут обнаруживаться в дрожжевой (бластоспоры) или нитчатой форме.
Формы взаимодействия грибов с клетками макроорганизма разнообразны – от поверхностного кандидоза, не сопровождающегося разрушением клеток организма хозяина (носительство), до проникновения грибов в ток крови с развитием кандидемии и формированием множественных очагов во внутренних органах.
Патологический процесс в основном локализуется в слизистых оболочках, выстланных многослойным плоским эпителием.
Кандидоз может развиваться в виде эндо- и экзогенной инфекции. Одним из важнейших факторов, способствующих распространению кандидоза, является широкое и часто необоснованное применение массивных доз антибактериальных препаратов. Антибиотики вызывают микроэрозии слизистых оболочек, подавляют нормальную микрофлору и оказывают иммуносупрессивное действие (особенно выраженное, в частности, при активной терапии кортикостероидами). В патогенезе кандидозов особое значение имеет нарушение функции иммунной системы. Кандидоз относится к наиболее ранним проявлениям оппортунистических поражений у больных ВИЧ-инфекцией.
Угнетение функции Т-лимфоцитов – основная причина развития всех форм кандидоза. В частности, поражение Т-лимфоцитов играет большую роль в ослаблении барьерной функции кожи и слизистых оболочек.
У 40-60% ВИЧ-инфицированных больных отмечают поражения слизистой оболочки полости рта, сочетающиеся с поражением глотки, пищевода, кишечника и мочеполовой системы.
Кандидоз полости рта – одна из самых частых грибковых инфекций.
Различают псевдомембранозный, атрофический, хронический гиперпластический кандидоз, а также ангулярный хейлит (который вызывают чаще С. albicans, С. tropicalis, С. fumata, С. rubra). Псевдомембранозный кандидоз (молочница) – наиболее частая форма грибкового поражения слизистых оболочек. В начальном периоде участки слизистой оболочки приобретают более темную окраску, становятся «лакированными», а вслед за этим быстро на них появляются белые кремообразные или творожистые налеты в виде бляшек, которые могут сливаться, образуя значительные поля поражений слизистой оболочки. Локализация процесса в ротоглотке может быть самой различной: язык, мягкое и твердое небо, десны, щеки, миндалины, глотка. Бляшки легко удаляются шпателем или соскабливаются, оставляя кровоточащие эрозии. При локализации поражений на языке у больных могут появиться жалобы на изменение вкусовых ощущений или повышение чувствительности к острой или горячей пище.
Атрофический кандидоз проявляется в виде ярких красных поражений, преимущественно локализующихся на твердом небе и спинке языка; при этом возможно сглаживание сосочков языка. Хронический гиперпластический кандидоз проявляется одновременным наличием красных и белых пятен, симметрично расположенных на слизистой оболочке щек. При ангулярном хейлите покраснение и появление трещин в углах рта может существовать как независимо, так и в тесной связи с одной из форм кандидоза полости рта.
Кандидозный эзофагит, как правило, сочетается со стоматитом или развивается вслед за кандидозом полости рта. Эзофагит развивается постепенно, и диагноз нередко устанавливают только через несколько недель или даже месяцев от начала заболевания, когда больной приходит с жалобами на боль при глотании или за грудиной при приеме пищи в течение уже довольно длительного времени. Методом контрастной рентгенографии удается выявить такие признаки, как нарушение перистальтики, спазм и отечность слизистой оболочки, и наличие единичных или множественных изъязвлений слизистой оболочки пищевода. При эндоскопии обнаруживают дефекты слизистой оболочки или плоские бляшки белого цвета.
Гастрит, энтерит и энтероколит кандидозной природы не имеют специфической картины; и, кроме того, могут протекать на фоне эзофагита или сочетаться с другими оппортунистическими заболеваниями желудочно-кишечного тракта.
Грибы могут поражать все отделы дыхательного тракта. При частом поражении верхних дыхательных путей (гортани, трахеи, бронхов) основными симптомами являются кашель, охриплость голоса, ощущение дискомфорта при глотании. Слизистая оболочка может быть гиперемирована (атрофический кандидоз) и покрыта творожистым налетом белого цвета (псевдомембранозный или гиперпластический кандидоз).
Кандидоз легких может иметь первичный характер или проявляться в виде вторичного заболевания, при котором грибковая инфекция наслаивается на ранее развившуюся пневмонию другой этиологии. В начальной стадии болезни наблюдают относительно легкое течение пневмонии и клиническая картина, типичная для бронхита (сухие хрипы, резкий кашель с небольшим количеством мокроты, на рентгенограмме усиление легочного рисунка). Тяжелое течение характеризуется высокой температурой и постоянным кашлем с обильным выделением мокроты и иногда кровохарканьем. Характерная рентгенологическая картина: множественные инфильтраты и ателектазы, а в ряде случаев – милиарные изменения, плотность которых в отличие от таковой при милиарном туберкулезе увеличивается от верхних участков к основанию. Корни легких расширены. В ткани легких могут появляться полости, чаще располагающиеся в средних и нижних отделах. Частыми осложнениями являются плеврит н эмпиема.
При поражении органов дыхания большое значение имеет микологическое исследование мокроты, плеврального выпота (если он имеется) и в редких случаях биоптатов бронхиальных лимфатических узлов. В этих материалах выявляются нитчатые формы грибов; кроме того, для них характерен специфический запах дрожжей. Более трудоемким методом диагностики является выделение чистой культуры возбудителя.
Кандидозные менингит или менингоэнцефалит не имеют специфических клинических черт. Подозрение на поражение ЦНС может возникнуть при наличии у больных с соответствующей симптоматикой кандидозного поражения ротоглотки или пищевода. Часто находкой при аутопсии являются кандидозные абсцессы мозга, иногда в сочетании с другими оппортунистическими поражениями (цитомегаловирусный энцефалит, церебральный токсоплазмоз).
Для лечения локализованных форм используют нистатин, флуконазол (дифлюкан), кетоконазол, итраконазол. Терапию проводят до исчезновения клинических признаков, обычно в течение 7-14 дней. При генерализованном кандидозе, кандидозном менингите назначают в первую очередь амфотерицин В, затем флуконазол; в альтернативные схемы входят итраконазол, амбизом в течение 6-8 недель. По окончании терапевтического курса назначают поддерживающую терапию во избежание рецидива.
– Читать далее “Криптококкоз при ВИЧ и СПИД”
Редактор: Искандер Милевски. Дата публикации: 4.9.2020
Источник
