Микоплазма может появиться молочница

Уреаплазма с молочницей
К заболеваниям, вызванным условно-патогенными микроорганизмами, относятся молочница и уреаплазма. Возникновение молочницы провоцируют грибы рода Кандида, уреаплазмы — мельчайшие бактерии. Присутствие их нормального количества в организме не приносит вреда и не вызывает угроз для здоровья человека. Возникновение иммунодефицита провоцирует активацию грибка и бактерий и способствует развитию заболеваний слизистых оболочек и мочеполовой системы.
Что такое уреаплазма?
Уреаплазмы представляют собой микроскопические бактерии, присутствующие в организме каждого человека. Основными носителями инфекции являются женщины, мужчин подвергаются такому заболеванию реже. Средой обитания бактерий являются слизистые:
- половых органов;
- мочеточников;
- мочевого пузыря;
- уретры.
Разновидностью инфекции у мужчин является уреалазма парвум. Она локализуется на мембране сперматозоидов и может привести к бесплодию.
Уреаплазма — инфекционное венерическое заболевание, поражающее мочеполовые органы. Болезнь обуславливается активацией бактерий на фоне ослабления иммунной системы. Увеличение их количества в организме человека приводит к воспалительным процессам и патологиям в репродуктивных органах. Основной причиной развития инфекции является иммунодефицит. Его появление провоцируют следующие факторы:
- психологическое перенапряжение;
- сбои гормональной системы;
- антибиотикотерапия;
- хронические заболевания;
- сахарный диабет.
Вернуться к оглавлению
Причины одновременного развития кандидоза и уреаплазмы
Уреаплазма и грибок Candida являются частью микрофлоры человеческого организма и присутствуют в ней постоянно. Активация бактерий и грибков зависит от индивидуальных особенностей человеческого организма и его защитных свойств. Можно быть носителем инфекции, передавать ее через половые контакты, но не болеть активной формой. При нарушении в работе иммунной системы увеличивается рост бактерий уреаплазмы, что приводит к нарушению микрофлоры внутренних органов. На фоне активации бактериальной инфекции развивается молочница. В отличие от молочницы симптоматика уреаплазмы не носит ярко выраженный характер. При появлении характерных признаках молочницы и обращении к врачу часто диагностируется уреаплазма при молочнице.
Необходимость одновременного лечения уреаплазмы и молочницы
Грибковая и бактериальная инфекция находятся в тесной взаимосвязи, т. к. наличие в организме одной инфекции спровоцировало развитие другой. Для борьбы с такими заболеваниями необходима комплексная лечебная терапия. Главной ее задачей является устранение обеих инфекций одновременно. При устранении только одной из них, борьба с другой — бесполезна. Для усиления терапевтического эффекта рекомендуется использовать медикаментозную терапию в комплексе с методами народной медицины. Эффективные лекарственные препараты против молочницы не справляются с бактериями, а медикаментозная терапия в борьбе с ними усугубляет течение молочницы. Народная медицина помогает предотвратить развитие нежелательных последствий и нормализует микрофлору организма.
Лечение уреаплазмы при молочнице
Дозировка и режим приема медикаментов зависит от клинической картины заболевания и назначается только врачом.
Эффективное лечение болезни на фоне развития молочницы возможно исключительно с помощью комплексной медикаментозной терапии.
Эффективность лечения описываемых инфекций зависит от правильности подобранной терапии. Врач-уролог или гинеколог назначают медпрепараты, учитывая индивидуальные особенности больного и степень тяжести заболевания. Лечебный комплекс в борьбе с инфекциями включает:
- антибиотики в форме свечей, уколов или таблеток;
- иммуномодулирующие средства;
- общеукрепляющие препараты.
Основные препараты медикаментозной терапии и их свойства представлены в таблице:
Молочница (кандидоз), бели и другие выделения
27/11/2003, Аноним
Неоднократно лечила молочницу. Последнее время одно и тоже: после очередного курса лечения (один из курсов. флюкостат, микогал, циклоферон) мазок просто замечательный, однако сильное жжение в промежности не прекращается, через некоторое время мазок опять показывает грибы. На хламидии сдавала кровь, микопл. и уреопл. ДНК (ПЦР). Врач говорит, что они так влиять не могут. Может это аллергия, у меня очень чувствительная кожа?
Не совсем понятно, выявлены уреаплазма и микоплазма по ДНК, или нет. Если выявлены, то причиной жжения и непрекращающейся молочницы являются именно они. А если не выявлены, то надо проверить чувствительность молочницы к противогрибковым препаратам и пролечиться целенаправленно.
28/11/2003, Ольга
При применении Патентекс Овал контрацептивный эффект развивается с 10-й минуты после введения и сколько времени действует? Как часто можно использовать и какова его эффективность?
Все местные спермициды действуют в течение 35-40 минут. Избегайте применять мыло перед, во время и после применения спермицидов. Мыло вызывает полную дизактивацию препарата.
01/12/2003, Соня
Мне выписали для лечения молочницы Микосист 50мг., а в аптеке я купила Микосист 150мг, как его можно принимать или надо купить 50 мг.
Надо приобрести упаковку с 7 капсулами по 50 мг, принимать по 1 капсуле в день, 7 дней. Если это не поможет, то надо сдать ДНК (ПЦР) анализы на половые инфекции: хламидии, гарднереллы, микоплазмы человеческие и урогенитальные, уреаплазмы, вирусы герпес. Эти заболевания обуславливают хроническую форму молочницы. Для анализов Вы можете обратиться ко мне, результаты анализов будут готовы на следующий день.
10/12/2003, Мария
Мне назначили прием Антибиотиков (Аугментин) при лечении гайморита. Появились творожные выделения во влагалище после двух дней их приема. Но врач не назначил Нистатин, но я знаю что его необходимо принимать с антибиотиками. Можно ли мне принимать Нистатин?
Не стоит в новом веке принимать препарат 50-летней давности, заведомо неэффективный. Вместо нистатина возьмите Медофлюкон (флуконазол) или Микосист. Это один и тот же препарат; для предотвращения грибковой инфекции достаточно принимать 1 капсулу 50 мг в день. Вагинально вводите Гино-Певарил по 1 свечке на ночь. То и другое надо проводить в течение недели.
12/12/2003, Анонимка
У меня обнаружена молочница. ПЦР-анализы показали положительный результат на уреаплазмы и микоплазмы, но врач сказал, что это оттого, что нарушена микрофлора (из-за молочницы). Может ли быть такое, ведь, судя по вашим статьям, молочница может быть из-за ИППП, а не наоборот.
Если Вы прислушиваетесь к моему мнению, то ИППП — причина нарушения микрофлоры и кандидоза (молочницы), а не наоборот. Вы можете обратиться ко мне, я назначу эффективный курс лечения.
12/12/2003, Аноним
После родов (экстренное кесарево) начала понемногу подтекать моча. Меня это очень беспокоит, читала где-то, что если не начать вовремя лечение, со временем даже прокладка не спасет. Так ли это? Что мне делать? Может упражнения какие? К большому сожалению, живу далеко и на прием попасть не могу.
Видимо, при кесаревом сечении повредили нервы или мышцу — детрузор мочевого пузыря. Обратитесь к уро-гинекологу, если такой специалист есть. Проводите специальные упражнения для укрепления мышц тазового дна (возьмите комплекс у специалиста лечебной физкультуры в поликлинике). Попробуйте принимать препарат Дриптан.
12/12/2003, Елена
Все лето принимала ригевидон. В этот период несколько изменился характер влагалищных выделений. Перестала пить таблетки четыре месяца назад, и выделения не изменились. Сейчас они молочно-белые, совершенно не прозрачные и не слизистые как раньше, а сметанные. Никаких болей, раздражений, зуда или жжения нет, дискомфорта от них не ощущаю, т.к. общее количество выделений не изменилось (кроме того, исчезли сильные боли при менструации, и время ее течения сократилось с шести до четырех дней). Но отчего произошла такая перемена во время приема ОК и почему ничего не изменилось после отмены препарата? Нормально ли это?
Прием Ригевидона нормализовал менструальный цикл, уровень гормонов нормален, железы, выделяющие вагинальную слизь, работают слаженно. На всякий случай, сдайте гинекологический мазок и ДНК (ПЦР) анализы на хламидии, гарднереллы, микоплазмы человеческие и урогенитальные, уреаплазмы, вирусы герпес. Надо убедиться в отсутствии инфекции.
15/12/2003, Иринка
В течении трёх лет не могу избавиться от рецидивирующей молочницы. Лечилась вместе с партнёром: Макмирор, Пимафуцин, нистатин, Дифлазон, Дифлюкан (вообще не помогает). Последнее лечение: св.Пимафуцин 6 дн.+ Таблетки Пимафуцин 4раза в день*5 дней. Подскажите надо ли после лечения Пимафуцином восстанавливать флору? Чем?
Прежде, чем восстанавливать микрофлору, надо сдать ДНК (ПЦР) анализы на половые инфекции: хламидии, гарднереллы, микоплазмы человеческие и урогенитальные, уреаплазмы, вирусы герпес, т.к. эти инфекции и являются основой хронической молочницы, поскольку вызывают снижение иммунной защиты.
17/12/2003, Фиалка
По совету ЛОРа принимала антибиотик Аугментин. Кроме того, принимаю Три-мерси. В пазухи носа также вводился антибиотик. В последнее время появился зуд на поверхности после полового акта и небольшие наросты на слизистой. А также усилилась чувствительность поверхности кожи всего тела (зуд). На половые инфекции проверялись и я и мой партнер, в нем я уверена на 100%: результат — отрицательный. Болей при мочеиспускании нет, других жалоб тоже. Может это из-за того, что после акта я не подмываюсь до утра? Что еще это может быть и какое лечение?
Скорее всего — аллергическая реакция на антибиотик, грибковая инфекция после его применения. Рекомендую применять Медофлюкон, по 50 мг внутрь, 7 дней вместе с Вашим партнером. Вагинально введите капсулу Гино-Травоген.
18/12/2003, Аноним
Второй раз лечу молочницу по Вашей схеме. 1ый раз — макмирор, макропен, далацин, деринат, гино-певарил и т.д. (ЗППП методом ПЦР обнаружены не были) вместе с партнером. Повторные анализы на ЗППП были отр.(ПЦР) и мазок 2-степени. Через полгода мазок 1-степ.+ мицелии гриба, ЗППП отрицат. (ПЦР на хламидии, герпес, цитимегалов. Культурал.посев отриц. на уреа и мико (челов. и генит.) плазмы. Сдавала с партнером. Бак.посев — ничего не обнаружено, отсутст.лактобацилл. 2-ой раз схема гинезол 7, лактобактерин и виферон 2.Заканчиваю прием виферона, но чувствую не долечилась. Есть желтоватые выделения. Лечение партнера не требовалось (согласно Вам) и я не предохранялась. Нужно ли было предохраняться и какие теперь следует сделать анализы и следует ли дожидаться завершения виферона?
Надо закончить лечение Вифероном. На этом фоне введите однократно вагинальную капсулу Гино-Травоген, Внутрь — по 50 мг Медофлукона, 7 дней. Потом 3 недели выжидаете и сдаете повторно мазок, вместе с супругом.
Бывает ли молочница при уреаплазмозе?
Молочница сама по себе представляет собой мучительное заболевание, проблема ко всему прочему усугубляется, если ей сопутствуют и другие патологии. В этом случае лечебная тактика может отличаться, а длительность лечения продлевается. Бывает ли молочница при уреаплазмозе?
Если о молочнице знает практически каждая женщина, то о уреаплазмозе – далеко не все. Как правило, о наличии этого заболевания женщины узнают совершенно случайно при плановом осмотре у гинеколога. На общем самочувствии недуг может себя никак не проявлять, а диагностируется он уже на запущенных стадиях своего развития.
Что такое уреаплазмоз?
Возбудителем этого заболевания является уреаплазма – микроскопический микроорганизм, который паразитирует внутри клетки. В норме у здорового человека уреаплазмы могут присутствовать в организме. Человек может прожить всю жизнь и так и не узнать, что был носителем этого инфекционного заболевания.
Уреаплазмоз – это инфекционное заболевание, специалисты выделяют три основные пути передачи:
- половой. Это самый распространенный способ передачи. Некоторые люди являются носителями уреаплазмы и пока иммунная система в состоянии удерживать развитие инфекции, заболевание не развивается;
- от матери ребенку при рождении. Слизистая оболочка половых путей – это излюбленное место возбудителя этого заболевания, а при родах плод как раз проходит по этим путям;
- контактно-бытовой. Сюда относится плавание в бассейне, пользование предметами общего обихода. Все же нет убедительных научных доказательств, подтверждающих возможность такого заражения.
Заболевание у женщин проявляется следующим образом:
- уретрит. Появляется боль и жжение во время мочеиспускания;
- слизистые выделения из влагалища и мочеиспускательного канала;
- болевые ощущения при интимной близости, а также кровянистые выделения;
- дискомфорт внизу живота.
У мужчин могут появляться такие симптомы:
- воспаление уретры: боли и рези;
- жидкие выделения из уретры;
- тяжесть и распирающие боли в яичках;
- простатит: боли в области промежности, снижение либидо, сокращение длительности эрекции.
Заболевание нуждается в грамотном и своевременном лечении, иначе могут возникнуть такие осложнения:
- бесплодие;
- импотенция;
- преждевременные роды;
- ревматические нарушения.
Может ли уреаплазма вызвать молочницу?
Паразит уреаплазмы в латентном состоянии присутствует в организме людей. Под действием определенных факторов условно-патогенный микроорганизм может активизироваться, к ним можно отнести:
- нервное перенапряжение;
- длительные стрессовые ситуации;
- ослабленный иммунитет.
Очень часто молочнице предшествует уреаплазмоз или другие воспалительные процессы бактериальной природы. Уреаплазмоз и молочница могут одновременно развиваться, в этом нет ничего неудивительно, по сути оба недуга имеют одни и те же провоцирующие факторы.
В этой ситуации, когда женщина отправляется к гинекологу с подозрениями на молочницу, в анализах помимо дрожжеподобных грибков будут обнаружены паразиты уреаплазмы.
Эти заболевания должны лечится одновременно! Это обязательное условие, так как если не устранить одну патологию, то лечение другой даже при помощи антибактериальных средств может не дать ожидаемого терапевтического эффекта.
Длительность лечебного процесса и дозировки препарата могут отличаться в каждом отдельном случае, все же в основном уреаплазмоз лечится в течение двух недель, а таблетки от молочницы принимают каждые три – четыре дня.
Может ли уреаплазмоз пройти самостоятельно?
Ответить на этот вопрос однозначно не представляется возможным, так как до сих пор это заболевание так и остается до конца неизученным. Но если в ответе опираться на врачебную практику, то как показывает опыт, при вертикальном пути передачи более тридцати процентов анализов дали положительный результат у новорожденных.
Тогда как среди школьниц лишь в пяти процентах случаев было обнаружено носительство, при том, что заболевание клинически никак себя не проявляло. Исходя из такой статистики, в принципе чисто теоретически можно предположить, что уреаплазмоз может самостоятельно пройти.
Если же коснутся другого пути передачи – полового, то уже через одну – две недели могут появится неприятные симптомы. Если инфекционное заражение произошло после орального контакта, то может появится ангина. Со временем симптомы могут снизится и человек подумает, что все прошло, но на самом деле это не так.
Под влиянием факторов-провокаторов позже уреаплазмоз даст знать о себе более выраженной клинической симптоматикой и здесь уже без квалифицированного лечения не обойтись.
Чем лечить уреаплазмоз с молочницей?
Суть лечения направлена на борьбу с самим возбудителем инфекционного процесса, а также устранение причин, по которым создается благоприятная почва для активного размножения болезнетворных микроорганизмов. Применяются средства для укрепления иммунной системы и устраняются состояния, нарушающие иммунную защиту.
Кандидоз и уреаплазмоз лечатся не только антибиотиками, но и иммуномодулирующими средствами, а также препаратами, борющимися с сопутствующей патологией. В зависимости от степени выраженности инфекционного поражения лечение может проводится местными средствами, так и лекарствами системного применения.
С помощью антибиотикотерапии можно очистить организм от инфекционного возбудителя. На определенном этапе лечения возможно потребуется смена антибактериального средства, так как уреаплазма склонна мутировать и в итоге она может оказаться нечувствительной к антибиотику.
Обычно используют такие антибиотики:
- макролиды: сумамед или вильпрафен;
- фторхинолоны: офлоксацин, пефлоксацин.
Антибиотики могут назначаться в виде свечей, таблеток или даже инъекций. Курс лечения важно пройти до конца. На период лечебного процесса лучше отказаться от половых контактов и крайне необходимо, чтобы лечение прошли оба партнера.
Параллельно с антибактериальными средствами назначаются эубиотики, которые в своем составе содержат бифидобактерии и способствуют восстановлению естественной микрофлоры.
Итак, молочница может осложняться уреаплазмозом – коварным заболеванием с «далеко идущими» последствиями. В данном случае самолечение недопустимо, это может дать лишь временный результат, а инфекционный процесс возникнет снова с еще большей силой. Своевременная и квалифицированная помощь – это залог вашего скорейшего выздоровления!
Источники:
https://etogribok.ru/molochnica/nedug/ureaplazma-pri-molochnitse.html
https://www.sikirina.tsi.ru/konsultacia-ginekologa/molochnica-kandidoz-videlenia-020.phtml
https://molochnisa.ru/chastye-voprosy/byvaet-li-molochnitsa-pri-ureaplazmoze.html
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синонимы: микоплазменная инфекция, микоплазма, Mycoplasma
Микоплазмоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Микоплазменная инфекция – острое заболевание, вызываемое грамм-отрицательными бактериями, сопровождающееся различными воспалительными поражениями респираторного, урогенитального трактов, суставов, кроветворной и нервной систем. Возбудителями являются микоплазмы из рода Mycoplasma семейства Mycoplasmataceae.
Микоплазмы неустойчивы во внешней среде, разрушаются под действием температуры, замораживания, ультрафиолета, ультразвука, а также современных моющих и дезинфицирующих средств.
Микоплазмы могут существовать не только вне, но и внутри клеток, что позволяет им ускользать от механизмов иммунной защиты организма. В отличие от бактерий, они не имеют клеточной стенки, но могут расти на специальных бесклеточных средах. Подобно вирусам, проходят через бактериальные фильтры. Самостоятельно существовать микоплазмы не могут, так как паразитируют на клетках организма-хозяина, получая из них питательные вещества.
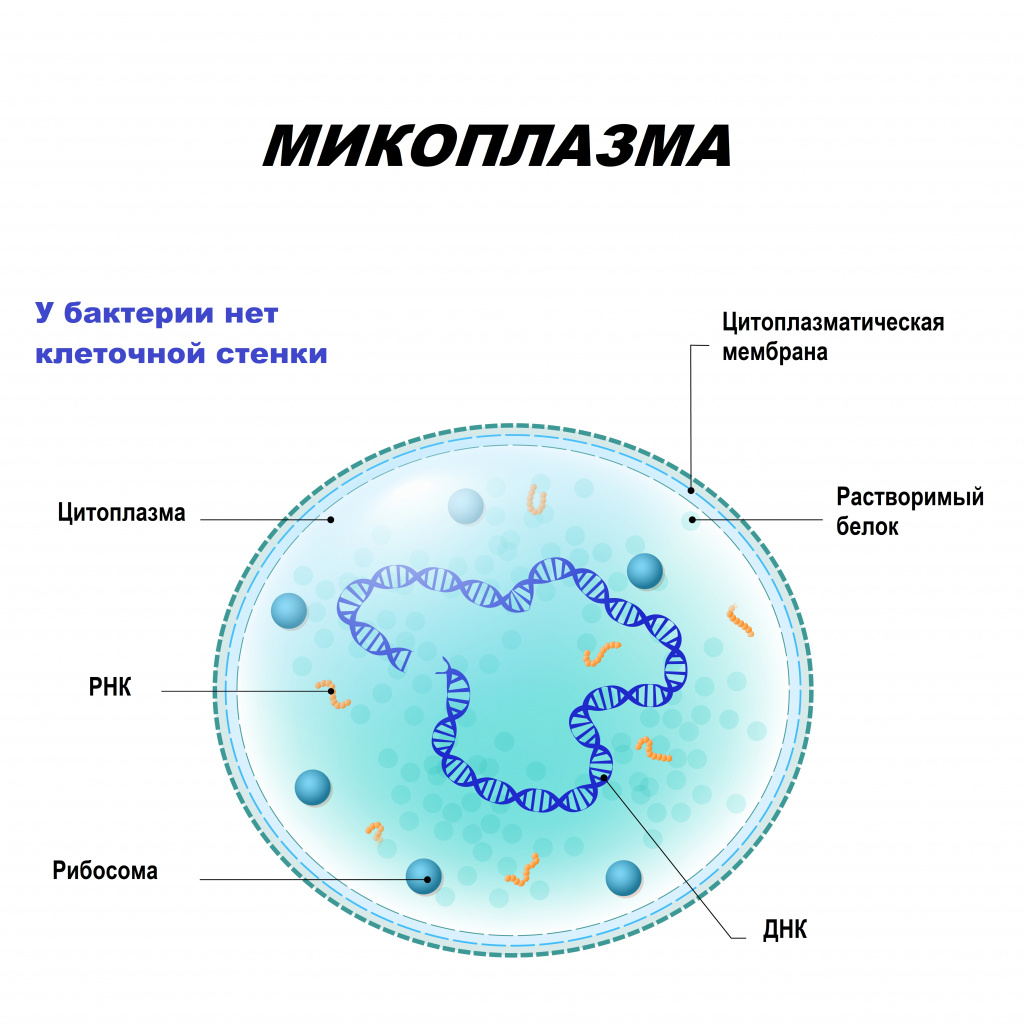
Причины появления микоплазмоза
Источником инфекции является больной человек или носитель микоплазм. Как правило, микоплазмоз протекает скрыто – примерно 40% больных не чувствуют каких-либо явных симптомов, пока стрессовая ситуация или ослабленный иммунитет не спровоцируют активизацию инфекционного процесса, часто приводя к серьезным осложнениям.
Заражение происходит воздушно-капельным путем, половым путем, вертикальным путем (от матери плоду через плаценту) или во время родов.
Респираторный микоплазмоз, вызываемый Mycoplasma pneumoniae и передающийся воздушно-капельным путем, составляет от 7% до 21% в структуре острых респираторных заболеваний, занимая 5-е место среди болезней органов дыхания.
Для передачи возбудителя требуется довольно тесный и длительный контакт, поэтому респираторный микоплазмоз особенно распространен в закрытых коллективах.
Возбудители респираторного микоплазмоза проникают в организм через дыхательные пути, фиксируются на поверхности эпителия слизистой оболочки трахеи и бронхов. Они вырабатывают токсины, которые вызывают стойкий кашель. Иммунологический ответ на этот возбудитель может провоцировать внебольничную пневмонию, тяжелые заболевания верхних дыхательных путей, острый приступ астмы.
Многочисленные исследования показали, что бактерии респираторного микоплазмоза можно выявить практически во всех органах и тканях – печени, почках, сердечной мышце, веществе мозга, перикардиальной и внутрисуставной жидкостях, крови.
Это дает возможность рассматривать микоплазменную инфекцию как генерализованный процесс с диссеминацией возбудителя и развитием полиорганных поражений.
 Mycoplasma genitalium – патогенный микроорганизм, способный вызывать уретрит у лиц обоего пола, цервицит и воспалительные заболевания органов малого таза у женщин. Урогенитальный микоплазмоз распространен среди взрослых и передается половым путем.
Mycoplasma genitalium – патогенный микроорганизм, способный вызывать уретрит у лиц обоего пола, цервицит и воспалительные заболевания органов малого таза у женщин. Урогенитальный микоплазмоз распространен среди взрослых и передается половым путем.
 Классификация заболевания
Классификация заболевания
Выделяют три основные формы заболевания: респираторный микоплазмоз, урогенитальный микоплазмоз, врожденный микоплазмоз.
Классификация по МКБ 10
А63.8 Другие уточненные заболевания, передаваемые преимущественно половым путем:
- А63.8 + N34.1 Уретрит, вызванный M. genitalium
- А63.8 + N72 Цервицит, вызванный M. genitalium
- А63.8 + N70 Сальпингоофорит, вызванный M. genitalium
- А63.8 + N71 Эндометрит, вызванный M. genitalium
- А63.8 + N45 Орхит и эпидидимит, вызванный M. genitalium
- А63.8 + N48.1 Баланопостит, вызванный M. genitalium
J15.7 Пневмония, вызванная M. pneumoniae
J20.0 Острый бронхит, вызванный M. pneumoniae
B96.0 M. рneumoniae как причина болезней, классифицированных в других рубриках.
Симптомы микоплазмоза
Для урогенитального микоплазмоза характерные клинические особенности не выявлены. Описаны микоплазменные уретриты, простатиты, вагиниты, кольпиты, цервициты, острые и хронические пиелонефриты. Чаще всего микоплазмоз протекает в виде обычной мочеполовой инфекции. Появляется зуд и жжение при мочеиспускании, болезненность в нижней части живота, а также необильные слизистые выделения с неприятным запахом.
Более тяжелым случаем является респираторный микоплазмоз, так как возможно поражение абсолютно любого отдела дыхательного тракта.
Заболевание может протекать в двух клинических формах:
- микоплазмоз верхних дыхательных путей (неосложненный респираторный микоплазмоз),
- микоплазменная пневмония.
К легкой форме относится микоплазмоз верхних дыхательных путей (фарингит, трахеит). Среднетяжелая форма характеризуется наличием микоплазмоза верхних дыхательных путей с клинической картиной обструктивного бронхита или микоплазменной пневмонии (интерстициальной, очаговой).
Тяжелая форма заболевания протекает с выраженной и длительной лихорадкой; типичной для крупноочаговой, или «тотальной» пневмонии.
Начало заболевания чаще постепенное, реже острое. У пациентов выявляют першение в горле, ринит, непродуктивный постоянный кашель, субфебрильную лихорадку, недомогание, чувство ломоты, головную боль, охриплость, сыпь и редко буллезное воспаление барабанной перепонки. Катаральный синдром характеризуется явлениями фарингита, трахеита или бронхита (часто с обструктивным компонентом). Нередко у детей отмечается коклюшеподобный кашель, сопровождающийся болями в груди, животе, нередко заканчивающийся рвотой.
Диагностика микоплазмоза
Основным направлением в диагностике микоплазмоза является выделение возбудителя, так как клиническая картина заболевания не позволяет достоверно установить диагноз.
Лабораторная диагностика респираторного микоплазмоза основана на прямых методах выявления микоплазм и серологических реакциях определения специфических антител.
Проводят серологическое исследование на M. pneumoniae (на специфические антитела IgM, IgG и IgA). Антитела класса IgM являются индикатором первичного инфицирования.
Антитела класса IgG свидетельствуют о текущей или имевшей место в прошлом инфекции.
Выработка антител класса IgА начинается со второй недели заболевания при первичном инфицировании, также отмечается при повторном проникновении возбудителя в организм.
Определение ДНК M. pneumoniae методом полимеразной цепной реакции (ПЦР) в мокроте, смывах, лаважной жидкости, в соскобе эпителиальных клеток ротоглотки, в слюне применяют для диагностики атипичной пневмонии и для оценки эффективности проводимой антибактериальной терапии.
Микоплазма, определение ДНК (Mycoplasma pneumoniae, DNA) в слюне
Определение ДНК Mycoplasma pneumoniae в слюне методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Микоплазмы играют значительную роль в возникновении ряда заболеваний человека. В настоящее время известны около 40 видов семейства Mycopl…
410 руб
При тяжелой пневмонии проводят рентгенографию или компьютерную томографию грудной клетки.
Выявление ДНК Mycoplasma genitalium в моче используется для подтверждения инфицированности при наличии клинических проявлений урогенитальных инфекций.
Микоплазма, определение ДНК (Mycoplasma genitalium, DNA) в моче
Определение ДНК микоплазмы (Mycoplasma genitalium) в моче, методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Mycoplasma genitalium – патогенный микроорганизм, вызывает заболевания мочеполового тракта. Микоплазмы передаются при половых контак…
395 руб
Также определяют ДНК микоплазмы в эякуляте и секрете простаты, в соскобе эпителиальных клеток урогенитального тракта.
Для выявления возбудителей наиболее распространенных инфекций, передаваемых половым путем, включая микоплазму, проводят комплексные исследования.
ИНБИОФЛОР. Выявление возбудителей ИППП(4+КВМ)
Профиль направлен на выявление безусловно патогенных микроорганизмов: Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Mycoplasma genitalium, возбудителей наиболее распространенных инфекций, передаваемых половым путем (ИППП).
Ежедневно более 1 миллиона человек пр…
1 460 руб
ИНБИОФЛОР. Комплексное исследование микрофлоры урогенитального тракта.
Предлагаемый комплекс состоит из нескольких отдельных профилей для скрининговой оценки состава и состояния части микрофлоры слизистых оболочек мочеполовой системы и мониторинга эффективности проводимой терапии. Профили имеют разную клиническую направленность, можно использовать их все или по отдельн…
4 370 руб
Посев на Mycoplasma hominis берется с целью диагностики урогенитальной микоплазменной инфекции и выбора антибиотиков.
К каким врачам обращаться
Врач-терапевт, врач-пульмонолог и врач-педиатр оказывают медицинскую помощь взрослым или детям при наличии респираторных заболеваний, пневмонии для проведения лечебно-диагностических мероприятий.
Акушер-гинеколог ведет пациенток с урогенитальным микоплазмозом.
С целью исключения возможных осложнений органов мочеполовой системы у мужчин (эпидидимита/эпидидимоорхита, простатита, поражения придаточных желез) следует обратиться к урологу.
Лечение микоплазмоза
Различий в выборе антибактериальных препаратов при респираторных и мочеполовых инфекциях, вызванных микоплазмой, нет. При выявлении конкретного этиологического фактора противомикробную терапию подбирают согласно чувствительности специфического возбудителя.
Антибиотики макролидной или тетрациклиновой групп обычно эффективны в качестве первой линии терапии микоплазменных инфекций. Фторхинолоны эффективны как препараты второй линии, клиндамицин – в случае чувствительности возбудителя при инфекциях, передающихся половым путем. Помимо этого, назначаются противовоспалительные препараты, иммуномодуляторы, физиотерапия (после стихания острого процесса). Из-за отсутствия клеточной стенки микоплазма не реагирует на бета-лактамные антибиотики (пенициллины, цефалоспорины, карбопенемы и монобактамы).
После окончания курса лечения проводится повторная ПЦР-диагностика с целью подтверждения отсутствия возбудителя. Женщина считается излеченной, если через две недели после окончания терапии и затем при трехкратном исследовании в течение трех менструальных циклов не удалось выявить возбудителя. Мужчина считается излеченным, если возбудитель не выявляется в течение 1 месяца после окончания терапии.
Лечение урогенитальной инфекции обязательно проводят совместно с половым партнером, иначе повторное заражение неизбежно.
Осложнения
К специфическим осложнениям микоплазмоза относят менингиты, менингоэнцефалиты, полирадикулоневриты, моноартриты (преимущественно крупных суставов), мигрирующие полиартралгии, миокардиты, перикардиты, синдром Стивенсона-Джонсона, синдром Рейтера (поражения сосудистой оболочки глаз, суставов и мочеполовой системы), гемолитическую анемию, тромбоцитопении, плевриты, пневмотораксы. Неспецифические осложнения обусловлены присоединением бактериальной флоры (отиты, синуситы, пиелонефриты и др.).
Внутриутробное инфицирование микоплазмами может привести к плацентиту, самопроизвольному выкидышу или смерти ребенка сразу после рождения. В этих случаях возбудителей обнаруживают практически во всех органах. Поражаются альвеолоциты, выражены изменения в печени, почках (преимущественно дистальных отделах нефрона), ЦНС, слизистой оболочке кишечника, сердечно-сосудистой системе, лимфоидной ткани.
Профилактика микоплазмоза
Профилактика урогенитального микоплазмоза должна быть такой же, как и при других инфекциях, передающихся половым путем.
Больных с респираторным микоплазмозом, протекающим по типу ОРВИ, изолируют на 5-7 дней на дому, при пневмонии – на 2-3 недели.
Источники:
- Урогенитальная микоплазменная инфекция. Клинические рекомендации. Российское общество дерматовенерологов и косметологов, Российское общество акушеров-гинекологов. 2016.
- Микоплазменная инфекция. BMJ Best Practice, Jun 09 2020
- Письмо ФМБА России от 05.11.2019 № 32-024/758 «О направлении рекомендаций» (вместе с информационным письмом «клинико-диагностические аспекты микоплазменной инфекции в очагах. Лечение, профилактика»).
- Инфекция, вызванная Mycoplasma Genitalium. Методические рекомендации № 98. Правительство Москвы, департамент здравоохранения города Москвы. 2018. 28 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Гипертония
Гипертония: причины появления, симптомы, диагностика и способы лечения.
Генитальный герпес
Генитальный герпес: причины появления, классификация, симптомы, диагностика и способы лечения.
Хламидиоз
Хламидиоз: причины появления, симптомы, диагностика и способы лечения.
Трихомониаз
Трихомониаз: причины появления, симптомы, диагностика и способы лечения.
Кольпит
Кольпит: причины появления, симптомы, диагностика и способы лечения.
Источник
