Лечение молочницы кремом залаин
Статьи
Н.М.Подзолкова, Т.И.Никитина, И.А.Вакатова
Кафедра акушерства и гинекологии Российской медицинской академии последипломного образования, Москва
Вульвовагиниты, обусловленные грибковой инфекцией, составляют 24-36% в структуре инфекционных заболеваний вульвы и влагалища [1].
Большое значение в возникновении и росте частоты случаев вульвовагинального кандидоза имеет ряд предрасполагающих факторов, таких как длительный, нередко бесконтрольный прием антибиотиков, терапия кортикостероидами, цитостатиками, использование оральных контрацептивов, наличие тяжелых инфекционных заболеваний, эндокринных нарушений, иммунодефицитных состояний и др. Кроме того, развитию вульвовагинального кандидоза могут способствовать современные “блага” цивилизации, к каким можно отнести ношение тесного синтетического белья, плотно облегающего тело и создающего микроклимат с повышенной влажностью и температурой [2], что способствует снижению защитных возможностей нормальной микрофлоры влагалища, возникновению дисбактериоза, который усиливает размножение и патогенность грибов.
В настоящее время вульвовагинальный кандидоз подразделяют на следующие клинические формы:
- кандидоносительство (отсутствие клинических проявлений заболевания, дрожжеподобные грибы выявляются в низком титре – менее 104 КОЕ/мл, а в составе микробных ассоциантов вагинального микроценоза абсолютно доминируют лактобациллы в количестве 6-8 lg КОЕ/мл);
- острый вульвовагинальный кандидоз (ярко выраженные воспалительные изменения слизистых оболочек, сопровождающиеся обильными характерными творожистыми белями, при длительности заболевания не более 2 мес). При этом в случае истинного кандидоза в вагинальном микроценозе в высоком титре присутствуют грибы Candida (более 104 КОЕ/мл) наряду с высоким титром лактобацилл (более 106 КОЕ/мл) при отсутствии диагностически значимых титров каких-либо других условно-патогенных микроорганизмов. В случае сочетания вагинального кандидоза и бактериального вагиноза дрожжеподобные грибы участвуют в полимикробных ассоциациях с облигатно-анаэробными бактериями и гарднереллами, при резком снижении концентрации или отсутствии лактобацилл.
- хронический рецидивирующий вульвовагинальный кандидоз (характеризуется длительностью заболевания более 2 мес, когда в течение года регистрируется 4 клинически выраженных эпизода и более). Хроническому вульвовагинальному кандидозу присущи слабая гиперемия и инфильтрация слизистых оболочек, скудные беловатые пленки в виде вкраплений и островков, сухие без четких границ эрозии, лихенизации, экскориации, трещины, атрофичность тканей. Изменения наружных половых органов иногда могут напоминать крауроз.
Следует учитывать, что кандидоносительство в определенных условиях может переходить в клинически очерченную форму. Нередко заболевание приобретает упорное, хроническое и рецидивирующее течение, резистентное к проводимой терапии. Это объясняется глубоким проникновением грибов в клетки многослойного эпителия и образование фагосом, в которых морфологически не измененная кандида может персистировать длительное время и даже размножаться, будучи защищенной от действия лекарственных средств. В последние десятилетия выявляется определенная закономерность к повышению носительства грибов рода кандида, увеличивается частота развития кандидоза у беременных женщин, что в свою очередь повышает угрозу внутриутробного (интранатального и антенатального) инфицирования плода и постнатального инфицирования новорожденных. По данным различных авторов, за последние 20 лет частота кандидоза среди доношенных новорожденных возросла с 1,9 до 15% (Г.А.Самсыгина и соавт., 1996; Е.В.Пронина, 1996), а кандидозные вульвовагиниты во время беременности в 35 раз чаще приводят к колонизации микроорганизмами в ротовой полости детей, чем при их отсутствии. Особенностью данной инфекции является возможность распространения на другие органы и системы с развитием генерализованных форм кандидоза.
Несмотря на сохранение ведущей роли в этиологии кандидоза C. albicans (85-90%), за последние 10 лет распространенность вульвовагинального кандидоза, вызванного прочими видами Candida (C. glabrata, C. tropicalis, C. guillermondi, C. parapsilosis, C. krusei, C. pseudotropicalis и др.), увеличилась почти вдвое [3]. В настоящее время кандидоз, обусловленный видами Candida, отличными от C. albicans, многие авторы выделяют особо как не-albicans-кандидоз, подчеркивая значение проблемы [4].
Наряду с моноинфекцией вульвовагинальный кандидоз может сочетаться с другой инфекционной патологией. За последнее время значительно увеличилась частота смешанных вульвовагинитов. По данным литературы, 80% больных обращаются в женскую консультацию с симптомами вульвовагинита, имеющего смешанную бактериально-грибково-трихомонадную этиологию, что осложняет диагностику и течение заболевания.
Терапия вульвовагинального кандидоза представляет достаточно трудную задачу и зависит от клинической формы заболевания, состояния макроорганизма. Основной целью лечения является прежде всего эрадикация возбудителя инфекции при отсутствии отрицательного воздействия препаратов на организм человека. Принципы терапии различных клинических форм заболевания имеют существенные различия в способе введения лекарственных веществ, дозировке и продолжительности лечения. В соответствии с классификацией Л.С.Страчунского и соавт. [5] для лечения вульвовагинального кандидоза в настоящее время используют следующие основные антимикотические препараты:
- полиенового ряда (натамицин, нистатин, леворин, амфотерицин В);
- имидазолового ряда (клотримазол, кетоконазол, омоконазол, миконазол, бифоназол, гинезол и др.);
- триазолового ряда (флуконазол, итраконазол);
- прочие препараты (гризеофульвин, флуцитозин, нитрофунгин, декамин, препараты йода и др.).
Различают следующие пути введения противогрибковых средств:
- системный (пероральный, внутривенный и др.);
- местный (вагинальные суппозитории, таблетки и глобули, кремы, растворы).
Для лечения острых форм заболевания обычно бывает достаточно применения антимикотических средств местного действия. При выраженных клинических симптомах заболевания и хронических формах вульвовагинального кандидоза наиболее целесообразна комбинированная терапия антимикотиками системного и местного действия.
Несмотря на то что в настоящее время акушеры-гинекологи имеют в своем арсенале широкий спектр различных антимикотических препаратов, четкая тенденция увеличения числа заболеваемости кандидозной инфекцией служит поводом для поиска новых методов лечения и новых эффективных фармакологических препаратов. На сегодняшний день существует потребность в фармакологических средствах с отличным от других механизмом действия, оказывающих не только фунгистатический эффект, как подавляющее большинство противогрибковых средств (зачастую приводящий к развитию устойчивости различного характера), но и фунгицидный.
Оправдан поиск антимикотиков с максимально широким спектром действия, воздействующим на все виды грибов рода Candida и другие патогенные дрожжевые грибы: Torulopsis, Trichosporon, Malassezia (Pityrosporym orbiculare), дерматофиты Trichophyton, Microsporum, Epidermophiton, филаментные грибы-оппортунисты Scopulariopsis, Altermania, Acremonium, Aspergillus, Fusarium, грамотрицательные и грамположительные микроорганизмы, включая анаэробные, а также простейшие, особенно рода Trichomonas. Такой широкий спектр воздействия необходим, так как в последнее время значительно увеличилась частота смешанных вульвовагинитов, а также кандидозных вульвовагинитов, протекающих в виде стертых и атипических форм заболевания, обусловленных не-albicans-этиологией и грибами других родов [1].
Необходимо отметить новый антимикотик сертаконазол, представляющего собой производное бензотиофена и имидазола, выпускаемый в виде вагинальных суппозиториев. По механизму действия сертаконазол оказывает не только фунгистатическое, но и фунгицидное воздействие на возбудителя.
Двойной механизм действия обусловлен наличием в структуре традиционного для имидазолов азолового кольца и принципиально нового соединения – бензотиофена.
Азоловая структура препятствует синтезу эргостерина (эргостерол), одного из основных компонентов мембраны грибковой клетки, обусловливая тем самым фунгистатический эффект. Непосредственной мишенью для действия азолов является фермент С-14a-деметилаза ланостерола, участвующий в синтезе эргостерола (ему соответствует холестерин человека). Для того чтобы ингибиторы эргостеролового синтеза оказывали свое действие, необходимо их проникновение внутрь грибковой клетки, накопление в достаточной концентрации, перемещение к микросомам, на которых расположен фермент-мишень и связь с этим ферментом. Соответственно в развитии устойчивости могут быть задействованы механизмы снижения концентрации препарата в клетке за счет сокращения его поступления или, наоборот, усиленного выведения из клетки, разрушение или химическая модификация препарата на его пути к мишени, нарушенное взаимодействие с мишенью за счет ее видоизменения или исчезновения. Кроме того, существуют адаптационные механизмы, при которых количество ферментов-мишеней возрастает до такой степени, что препарата для связи с ними не хватает, а также запасные пути метаболизма [4].
С учетом всех описанных механизмов в состав сертаконазола был введен принципиально новый компонент – бензотиофен, который провоцирует разрыв плазматической мембраны грибковой клетки, что и приводит к ее гибели, т.е. оказывает фунгицидное действие. Бензотиофен обладает высокой липофильностью, чем усиливает проникновение сертаконазола в кожу и ее придатки. Благодаря такому двойному механизму действия риск развития рецидивов является минимальным.
Цель исследования: оценить клиническую эффективность сертаконазола в лечении острого вульвовагинального кандидоза у небеременных и некормящих женщин.
Материалы и методы
Под наблюдением находились 45 женщин в возрасте от 17 до 48 лет (средний возраст составил 27,8 года), обратившихся по поводу острого вульвовагинального кандидоза.
Клинический диагноз подтвержден микроскопическим исследованием и культивированием на питательных средах фирм “БиоРад” и “БиоМерье”.
В посевах определен рост грибов рода Candida и неспецифической флоры (Streptococcus spp., Stahpillococcus spp., Proteus spp., Bacteroides spp., E. сoli и др.). Диагноз острого вульвовагинального кан-дидоза устанавливали на основании наличия клинических проявлений и обнаружения в вагинальном отделяемом более 104 КОЕ/мл.
Критериями исключения являлись: беременность и лактация, отсутствие надежных средств контрацепции, наличие других инфекций влагалища, таких как гонорея, микоплазмоз, уреаплазмоз, хламидиоз, вирусные инфекции (исключение проводилось методом полимеразной цепной реакции), а также применение других противогрибковых препаратов и местных влагалищных средств в течение последнего месяца.
После установления диагноза все пациентки получали местную монотерапию 1-дневным курсом препарата «Залаин» (сертаконазол): по 1 свече (300 мг) глубоко в задний свод влагалища на ночь. Через 1 нед после лечения пациенткам проводили повторное микроскопическое и культуральное исследование. При отсутствии клинического и микологического излечения назначали повторное 1-кратное введение 300 мг препарата в задний свод влагалища с повторным контролем через 7 дней. Таким образом, каждой пациентке проводилось 3-кратное контрольное исследование через 7, 14 и 28-30 дней. При каждом визите больной проводили анкетирование с целью выявления возможных нежелательных эффектов. Половой партнер пациентки при наличии у него сходных жалоб получал соответствующее лечение кремом, содержащим сертаконазол, с рекомендациями использовать презерватив для предотвращения реинфекции.
Результаты и обсуждение
Симптомы, отмеченные при каждом клиническом обследовании, включали гиперемию, отек, обильные или умеренные творожистые выделения из половых путей, высыпания в виде везикул на коже и слизистых оболочках вульвы и влагалища. Оценку основных жалоб и клинических симптомов проводили по 3-балльной шкале: 0 баллов – отсутствие симптомов, 1 балл – легкая степень выраженности, 2 балла – умеренные проявления и 3 балла – тяжелая степень заболевания.
При первичном обследовании практически у всех 45 (100%) больных отмечены жалобы на обильные или умеренные бели, которые у 30 женщин (66,7%) оценены 2 баллами, 15 (33,3%) женщин отмечали выраженные выделения, соответствующие 3 баллам. Умеренные зуд, жжение, раздражение наружных половых органов (2 балла) отметила 21 (46,7%) пациентка, сильные (3 балла) – 24 (53,3%) пациентки.
У всех 45 (100%) пациенток возбудителем вульвовагинального кандидоза являлся вид C. albicans. Кроме того, в посевах определялся рост следующих неспецифических возбудителей: стрептококки группы D у 9 (20%) больных в количестве 103-108 КОЕ/мл; стрептококки группы В у 3 (6,6%) в количестве 105 КОЕ/мл; эпидермальный стафилококк у 6 (13%) в количестве 105 и 103 КОЕ/мл; бактероиды у 12 (26%) в количестве 103-104 КОЕ/мл; протей у 3 (6,6%) в количестве 104 КОЕ/мл; кишечная палочка у 3 больных (6,6%) в количестве 105 КОЕ/мл.
Диапазон продолжительности заболевания составил от 1 до 5 нед. Средняя продолжительность заболевания составила 2,3 нед.
У каждой третьей женщины манифестация заболевания была связана с приемом антибиотиков по тем или иным показаниям, у 12 (26,7%) женщин вульвовагинальный кандидоз возник на фоне приема гормональных контрацептивов. В анамнезе у 24 (53,3%) больных отмечены перенесенные инфекции, передаваемые половым путем: хламидиоз у 3 (6,6%), трихомоноз у 6 (13%), уреаплазмоз у 12 (26%), микоплазмоз у 9 (20%), бактериальный вагиноз у 9 (20%), гонорея у 3 (6,6%).
У 27 (60%) больных ранее уже отмечены эпизоды острого вульвовагинального кандидоза, у 12 (26,7%) из них – неоднократно, по поводу которых женщины принимали курсы различных антимико-тических средств местного действия: натамицин – 6 (22,2%), кетоконазол – 3 (11,1%), клотримазол – 15 (55,5%), миконазол – 3 (11,1%), эконазол – 6 (22,2%), нистатин в свечах – 6 (22,2%). Регулярный менструальный цикл имели 36 (80%) женщин. Дисфункцией яичников репродуктивного периода страдали 6 (13%), у 3 (6,7%) пациенток в анамнезе имела место надвлагалищная ампутация матки без придатков по поводу множественной миомы матки. У 15 (33,3%) женщин в анамнезе были одни роды и более. Тяжелых экстрагенитальных и инфекционных заболеваний у обследованных больных не было.
При кольпоскопии у 33 (73,3%) больных выявлены изменения, характерные для воспалительного процесса: выраженный сосудистый рисунок, после нанесения раствора Люголя – йодоперистая картина диффузного кольпита.
Клинические исследования показали, что 36 (80%) пациенток отметили исчезновение или значительное уменьшение симптомов заболевания уже на следующий день после применения препарата. Слабовыраженный зуд во влагалище (1 балл) и умеренные бели (2 балла) беспокоили лишь 9 (20%) женщин. Слабые клинические проявления вульвовагинального кандидоза (1 балл) через 7 дней при контрольном осмотре беспокоили 6 (13%) женщин, что потребовало назначения повторного курса терапии.
Побочных эффектов и аллергических реакций при применении залаина не отмечено ни у одной женщины.
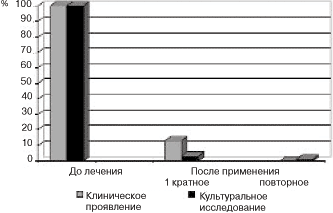
При микроскопическом и культуральном исследовании отделяемого из влагалища через 7 дней у 39 (87%) и через 14 дней у 6 (13%) женщин, получивших повторную терапию, после проведенного лечения дрожжеподобные грибы в незначительных количествах обнаружены лишь у 1 (2,2%) пациентки. Рост неспецифических возбудителей при повторных обследованиях не был выявлен. Клинических проявлений вульвовагинального кандидоза не наблюдали ни у одной из пациенток (см. рисунок).
 |
Динамика клинических симптомов заболевания и микологической санации под влиянием сертаконазола. |
При очередном контрольном обследовании через 1 мес после проведенного лечения у всех пациенток наблюдали полное клиническое излечение и только у 1 (2,2%) женщины при культуральном исследовании обнаружены дрожжеподобные грибы в клинически незначимом количестве 5 на 102 КОЕ/мл, что было расценено как бессимптомное кандидоносительство. Неспецифическая флора не выявлена ни у одной из женщин.
Полного клинического излечения и микологической санации при однократном интравагинальном введении 300 мг сертаконазола (1 свеча) на ночь и в случае необходимости при повторном введении через 7 дней мы добились у 97,8% больных женщин.
Выводы
Исследования показали, что сертаконазол, производное имидазола и бензотиофена, является эффективным и безопасным средством для лечения острого вульвовагинального кандидоза. Кроме выраженного антимикотического эффекта сертаконазол обладает широким спектром действия (в том числе действует и на неспецифическую флору: Streptococcus spp., Stahpillococcus spp., Proteus spp., Bacteroides spp., E. сoli). Высокая клиническая эффективность сертаконазола (97,8%), короткий курс лечения, удобство применения, отсутствие каких-либо побочных эффектов и системного воздействия, широкий спектр действия позволяют считать этот препарат наиболее перспективным в лечении острого вульвовагинального кандидоза, в том числе в сочетании с неспецифическим вагинитом, у небеременных и не-кормящих женщин.
Литература
- Прилепская В.Н., Байрамова Г.П. Вагинальный кандидоз: этиология, клиника, диагностика, принципы терапии. Контрацепция и здоровье. 2002; 1: 3-8.
- Минкина Г.Н. Лечение острого кандидозного вульвовагинита. Гинекология. 2001; 3 (6): 208-9.
- Краснопольский В.И., Серова О.Ф. Клиническая эффективность орунгала при хроническом вагинальном кандидозе. Рос. вестн. акушера-гинеколога. 2003; 1: 30-32.
- Сергеев А.Ю., Маликов В.Е., Жариков Н.Е. Этиология вагинального кандидоза и проблема устойчивости к антимикотикам. Национальная академия микологии, серия “Медицинская микология”. 2001; вып. 4.
- Страчунский Л.С., Белоусов Ю.Б., Козлова С.Н. Антибактериальная терапия. Практическое руководство. М., 2000.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Ваш регион Москва и Московская область
Наверх
Недавно впервые столкнулась с такой проблемой, как молочница. Не знала, что делать и чем лечить. Сходила к гинекологу – она прописала свечи Залаин. Помогли очень быстро, буквально за ночь. Не думала, что избавиться от молочницы можно так быстро! Свечами очень довольна, теперь всегда буду иметь в аптечке. Рекомендую.
Применяла вместе с кремом Залаин при вульвите, очень эффективный препарат. Один из главных плюсов для меня – на курс лечения требуется только 1 суппозиторий, в отличии от обычных свечей, где курс лечения занимает 7-10 дней. Отличное противогрибковое средство, быстро облегчает симптомы после первого применения!
Осенью, во время инфекций и простуд, видимо из-за ослабленного иммунитета, меня стабильно посещает молочница. Кажется, что я перепробовала почти все варианты из аптек. Про свечку Залаин мне рассказала беременная подруга, что ее даже в женской консультации женщинам выдают. Для меня это стало показателем безопасности препарата. Да и читала в интернете положительные отзывы, многие говорят про Залаин хорошие слова. Смутила цена, но решила рискнуть. И, забегая вперёд, скажу, что не зря. Одна свеча и молочница просто исчезла через пару дней. Теперь Залаин – мой спаситель, живущий в аптечке под рукой. Девочки, рекомендую.
У меня очень слабый иммунитет и как следствие частые болезни и куча таблеток. Все это не может не отразиться на женском здоровье. Я для себя давно нашла идеально противогрибковое средство – свеча Залаин. Это не опечатка, действительно всего одна свеча и ее вполне достаточно, чтобы избавиться от молочницы. Я сдавала повторный мазок через 2 недели после лечения и никаких следов от молочницы не осталось. Сейчас, если возникает такая проблема, даже к врачу не хожу, сразу беру Залаин. Сама свеча очень удобная и поставить нужно всего 1 раз
Раньше молочница беспокоила меня гораздо чаще и было достаточно сложно от неё избавиться. Это, думаю, знакомо всем, кто с ней сталкивался.За все время я могла бы написать статью, сколько я всего перепробовала. Результаты были положительными, но непродолжительное время, так как спустя какой-то промежуток она снова возвращалась. Но это было до того момента, пока мне не выпимали свечку Залаин. Во-первых, меня поразил быстрый результат после первого применения, во-вторых, что спустя 1-1,5 месяца рецидива нет и не предвидится, в-третьих, как одна свечка на это способна?! Препарат отлично помог и оправдал свою не низкую стоимость.
Брала по рецепту своего гинеколога. Молочница появилась после приема антибиотиков, никакие пробиотики не спасли. Могу сказать только хорошее после применения, повторый мазок через 1,5 недели после лечения оказался чистый
Проблем с молочницей у меня никогда в общем то не было, до того момента, как я заболела. ОРВИ с температурой и как следствие курс антибиотиков. После выздоровления казалось бы все хорошо, да не тут то было, очередный сюрпризом стала молочница! Как лечить это “чудо” я не знала от слова совсем, да и спросить особо не у кого. Самолечением я решила не заниматься и записалась на прием к женскому врачу. Когда диагноз подтвердился мне предстоял 10-ти дневный курс лечения. Залаин сразу привклек мое внимание, тк курс лечения включал в себя все одну свечку! Конечно я начала сыпать врача вопросами, как и почему, и поможет ли мне это вообще за одно то применение. Врач убедила меня, аргументировав тем, что препарат имеет хороший состав и высокую дозировку. После введении свечки было небольшое жжение, но оно прошло минут через 15. Молочницу я вылечила, Залаин со своей задачей справился на 5+ 🙂
После родов молочница стала моим кошмаром, я боялась применять какие-то препараты после родов, хоть и ив было вместо гв, врач сказал, что это сугубо индивидуально и все лечение молочницы может пройти гладко. Я решила попробовать залаин, потому что элементарно было необходимо воспользоваться однократно одной свечей на ночь и все. Уложив ребенка поставила свечу и на утро мне стало значительно лучше. Это было такое облегчение, потому что у меня была запущенная форма. У меня все прошло отлично, спустя несколько дней была как огурчик, напрочь забыв о симптомах) Отдала за препарат примерно 500р, за такой эффект в короткие сроки вообще смешные деньги)
Я очень плохо переношу лечение антибиотиками. У меня очень быстро развиваются симптомы дисбактериоза кишечника и вагинального кандидоза (молочницы). Поэтому, начиная пить антибактериальные препараты, я сразу же начинаю принимать препараты нормальной кишечной флоры. А при первых же симптомах молочницы врач назначает мне свечи Залаин. Как правило, хватает одной свечи. А в этой интернет-аптеке он по самой выгодной цене, что я видела.
У меня проблемы возникли в интимной зоне – сухость, рези, дискомфорт. Врач прописала Залаин. Такая цена для 1 штуки не маленькая, но он решает проблему с одной штуки. Свечку ставить удобно. Моя проблема прошла, и хорошо, что не надо длинного курса, это надоедает и раздражает. Гораздо удобнее раз, поставил одну свечку и всё, больше делать ничего не надо, проблемы нет.
Свечи “Залаин” рекомендовал мне мой доктор в комплексном лечении от “молочницы”. Помогает хорошо, ставится однократно на ночь с интервалом в 7 дней. Через 7 дней гинеколог мне порекомендовала повторить процедуру. Но уже на следующий день улучшения чувствуются, так по крайней мере было у меня. Цена вполне приемлемая, все противогрибковые препараты идут, примерно, в одной ценовой категории 400-600 руб.
После применения сильного курса антибиотиков у меня развился кандидоз, кто не знает это резкий рост грибковой микрофлоры, в следствии чего появляется сильный отёк слизистой и нестерпимый зуд . При осмотре гинеколог подтвердила моё предположение и выписала мне Залаин. За недельный курс применения все симптомы исчезли, грибок был побеждён а микрофлора пришла в норму.
Действенный препарат от молочницы. Опробовано, как говорится, на себе. Использовала, разумеется, по рецепту врача. Не буду описывать симптомы, я думаю все девочки их знают. Использовала на ночь после душа. Свечку использовала лишь 1 раз, помогает однозначно с первого применения! Мужу на всякий пожарный покупала крем (Залаин вообще в разных формах выпускается, и крем и таблетки, и вот свечи – очень удобно).
Залаин прописал гинеколог после того как в мазке обнаружились дрожжевые грибки. Пришлось придерживаться диеты. Не знала какой препарат пить, так как мне было на выбор предложено несколько. Но остановилась на Залаине, пока что этим довольна. Упаковки хватило на курс, цена не маленькая но и это меня не удивило. Пользовалась им по совету врача, он прописал все четко.
Источник
