Лечение микоплазмы уреаплазмы и простатита
Микоплазмоз и Уреаплазмоз – заболевания, преимущественно мочеполовой системы, вызываемые разными возбудителями, но имеющие сходную клиническую картину. У мужчин проявляются симптомами уретрита. У женщин вызывают симптомы парауретрита и вульвита, образование псевдоэрозии шейки матки. При отсутствии лечения воспаление быстро переходит в хроническую форму с периодическими обострениями. В воспалительный процесс могут вовлекаться внутренние половые органы, что постепенно приводит к развитию бесплодия. Возможно развитие микоплазменного цистита и пиелонефрита. Встречается микоплазменное поражение кожных покровов, внутренних органов и суставов.
Общие сведения
Уреаплазмоз и микоплазмоз – заболевания, возбудителями которых являются мельчайшие микроорганизмы семейства микоплазм – промежуточное звено между вирусами и бактериями (не имеют ДНК и клеточной оболочки). Паразитируют на мембранах других клеток, в частности на клетках эпителия слизистой мочеполового, дыхательного, кишечного трактов человека, могут прикрепляться к эритроцитам, сперматозоидам, макрофагам, фибробластам. Семейство Mycoplasmataceal включает: род Mycoplasma (~ 100 видов) и род Ureaplasma (2 вида). Большинство микоплазм не являются болезнетворными. В организме человека выделяют 14 сапрофитных (неболезнетворных) видов микоплазм, а инфекцию вызывают 4 вида – Ureaplasma urealyticum (уреаплазма), Mycoplasma hominis, Mycoplasma pneumoniae, Mycoplasma genitalium.
Уреаплазмы – особый род микоплазм, свое название получили из-за способности расщеплять мочевину. Могут приводить к воспалительному процессу в мочеполовой системе – уреаплазмозу. Не всегда наличие уреаплазм ведёт к развитию уреаплазмоза. Это происходит при определенных условиях, обычно совместно с другими болезнетворными микроорганизмами (гонококки, хламидии, трихомонады, гарднереллы, вирус герпеса) или при дисбактериозе (75-80% случаев). Это, так называемые, микст-инфекции – сообщества микроорганизмов, которые видоизменяют картину заболевания и помогают друг другу защититься от действия лекарственных средств.
Уреаплазмоз считают заболеванием, передающимся, главным образом, половым путем. Обычно уреаплазмоз протекает как хроническая инфекция. Активация бессимптомного течения уреаплазмоза возможна при ослаблении иммунитета (переохлаждение, стресс, операции, хронические болезни, беременность), когда создаются оптимальные условия для заселения урогенитального отдела уреаплазмами и их активного размножения. В свою очередь, уреаплазмы активно поглощая кислород, провоцируют усиленный рост анаэробных бактерий (гарднерелла, мобилинкус).
У мужчин риску развития уреаплазмоза подвержены мочевой пузырь, уретра, простата, яички; у женщин – влагалище, матка и придатки. При уреаплазмозе сперматозоиды могут утрачивать свою двигательную активность (ферменты уреаплазмы изменяют текучесть спермы, при контакте уреаплазмы и сперматозоида происходит растворение его мембраны).
Как воспалительный процесс, уреаплазмоз может служить причиной бесплодия, нарушения овуляции и сперматогенеза. Уреаплазмоз часто приводит к осложнениям, невынашиванию беременности, преждевременным родам. Возбудители уреаплазмоза могут провоцировать развитие острого воспаления в матке (эндометрита) после родов, хирургического прерывания беременности, кесарева сечения. Частота встречаемости уреаплазмоза у беременных женщин составляет 25-30%. Уреаплазмоз провоцирует воспаление суставов (ревматоидный артрит).
Уреаплазмоз диагностируется чаще всего у пациентов 14 – 29 лет. Обычно в этом возрасте наблюдается наибольшая сексуальная активность. Факторами риска развития уреаплазмоза являются раннее начало сексуальной жизни, беспорядочные половые контакты, перенесенные ранее венерические заболевания, гинекологические проблемы. Уреаплазмоз передаётся, в основном, половым путем или при тесном бытовом контакте (через бельё, средства личной гигиены). Внутриутробный путь заражения плода уреаплазмозом происходит через околоплодные воды больной матери или в родах. Инкубационный период уреаплазмоза при передаче инфекции – в среднем 2-3 недели.
Протекает уреаплазмоз в форме острой, хронической инфекции и носительства. Женщины чаще являются бессимптомными носителями уреаплазмоза, для некоторых уреаплазма является нормальной микрофлорой влагалища.
Уреаплазмоз и микоплазмоз
Симптомы уреаплазмоза
Проявления уреаплазмоза могут мало беспокоить больного, а часто не беспокоить совсем (при носительстве у женщин). Симптоматика уреаплазмоза сходна с проявлениями некоторых других урогенитальных инфекций.
У мужчин уреаплазмозом поражаются уретра и мочевой пузырь, яички с придатками, предстательная железа. При этом отмечаются следующие симптомы:
- жалобы на выделения из мочеиспускательного канала (обычно по утрам);
- болезненные ощущения при мочеиспускании (боль и жжение);
- некоторые проявления простатита;
- орхоэпидимит (воспаление яичка и его придатков).
Уреаплазмоз у мужчин наиболее часто проявляется негонококковым уретритом, склонным к длительному, вялотекущему течению (выделения из уретры могут самопроизвольно пропадать на некоторое время и снова появляться). Проявлениями уреаплазмоза у женщин служат:
- симптомы хронического кольпита, цервицита: наличие незначительных прозрачных или мутных выделений;
- частое мочеиспускание (иногда с болью, жжением);
- боль при половом акте;
- боли внизу живота – могут периодически усиливаться, уменьшаться, совсем исчезать.
В связи с часто бессимптомным течением, уреаплазмоз диагностируется поздно, способствуя развитию осложнений.
Предварительный диагноз уреаплазмоза нельзя поставить только на основании симптомов (они незначительны и мало беспокоят больного). Необходимым является проведение диагностических исследований.
Диагностика уреаплазмоза
Поставить диагноз исключительно по симптоматике и внешнему осмотру нельзя, так как не наблюдается клинической картины, специфической для данного заболевания – уреаплазмоза. В настоящее время под уреаплазмозом подразумевают воспалительный процесс урогенитальной системы, когда при обследовании выявлена уреаплазма уреалитикум и не обнаружен другой возбудитель.
Не смотря на то, что сегодня клиническая венерология обладает широким перечнем современных диагностических методов, диагностика уреаплазмоза остается затруднительной из-за сложности обнаружения уреаплазм в ассоциации присутствующих микроорганизмов. По результатам микроскопии можно только предположить наличие уреаплазм (число лейкоцитов в мазке может быть несколько повышено или в норме). Для выявления уреаплазм венерологи применяют различные диагностические методики:
- микробиологические;
- серологические;
- ПЦР-диагностика (наиболее информативна);
- метод генетических зондов;
- метод прямой иммунофлуоресценции (РИФ), иммуноферментный анализ (ИФА).
Обследование и лечение по поводу уреаплазмоза нужно пройти и половому партнеру, даже если у него нет никаких жалоб. Необходимость лечения при обнаружении уреаплазм может определить только врач.
Лечение уреаплазмоза
В процессе лечения уреаплазмоза очень важно восстановить нормальную микрофлору органов мочеполовой системы и ликвидировать микст-инфекцию (анаэробную флору и простейших). Особенность уреаплазм в том, что они нечувствительны к некоторым антибактериальным препаратам – пенициллинам, цефалоспоринам и т. д.
Большинство уреаплазм проявляют чувствительность к следующим антибиотикам:
- Тетрациклины: тетрациклин, доксициклин (при неосложненных формах уреаплазмоза – уретрит, цервицит, носительство при отсутствии симптомов).
- Макролиды: макропен, рокситромицин, кларитромицин, азитромицин, эритромицин обладают высокой эффективностью в отношении возбудителей уреаплазмоза.
- Линкозамиды: линкомицин, клиндамицин.
- Иммуномодуляторы (экстракт тимуса, лизоцим, левамизол, метилурацил). Применяют также пантокрин, экстракт элеутерококка, настойку аралии.
При лечении уреаплазмоза используют противопротозойные и противогрибковые препараты. Для восстановления нормальной микрофлоры необходим прием препаратов, содержащих бифидо – и лактобактерии. Важное значение имеет ведение беременности у больных уреаплазмозом женщин. Чтобы свести к минимуму риск заражения уреаплазмозом ребенка, обязательно проводят лечение женщины антибактериальными препаратами (после 22 недель).
Во время курса лечения уреаплазмоза обязательно соблюдение диеты, богатой молочнокислыми продуктами, витаминами, ограничение жирной, копченой, жареной пищи, острых приправ и кетчупов, запрет алкоголя. Во время лечения уреаплазмоза половая жизнь исключается. Очень полезно провести курс очищения кишечника сорбентами, затем курс витаминов группы В и С, прием гепатопротекторов (препаратов, улучшающих функции печени), желчегонных трав.
Лечение уреаплазмоза проводится только под контролем врача, всегда индивидуально и зависит от стадии процесса и пораженного органа. Курс длится примерно 2 недели. Уреаплазмоз считается излеченным, если в результатах лабораторных анализов после проведенного лечения (в течение 1-2 месяцев) уреаплазмы не обнаруживаются.
Лечение уреаплазмоза антибиотиками весьма эффективно, но нарушает баланс нормальной микрофлоры человека, поэтому можно рекомендовать противомикробный аппарат “Уро-Биофон”, гомеопатические методы лечения уреаплазмоза.
Без лечения уреаплазмоз может возобновляться время от времени. Обострения могут быть связаны с простудой, стрессом, употреблением большого количества алкоголя и т. п. Хронический уреаплазмоз (как постоянно присутствующий воспалительный процесс) при отсутствии лечения может со временем вызывать стриктуру (патологическое сужение) уретры, провоцировать воспаление предстательной железы.
У женщин хронический уреаплазмоз без лечения при ослабленном иммунитете может вызвать воспаление, спайки в маточных трубах (угроза бесплодия, внематочной беременности). У беременных заражение уреаплазмозом может привести к патологии беременности, инфицированию плода. Прогноз при правильном и своевременном лечении уреаплазмоза – вполне благоприятный.
Источник
Что это
Уреаплазмоз – это состояние, при котором в генитальной микрофлоре преобладают бактерии рода уреаплазм.
В состав нормальной микробиоты мочеполовых путей у мужчин входит большое разнообразие не патогенных микроорганизмов, среди которых:
- коринебактерии,
- лактобактерии,
- бактероиды,
- актинобактерии,
- фузобактерии.
Обычно они являются доминантными. В небольшом количестве в микрофлоре здоровых мужчин также часто представлены некоторые условно-патогенные микробы. Если по какой-то причине они начинают преобладать, возникает дисбиоз, который при определенных условиях может приводить к воспалению в органах малого таза. Уреаплазмоз – это частный случай такого дисбиоза.
Условные и безусловные патогены в составе мужской микрофлоры
Условно-патогенные микроорганизмы встречаются у большинства здоровых мужчин и чаще всего не приносят никакого вреда организму, если их содержание в урогенитальном тракте не становится слишком высоким. К таким микроорганизмам относят:
- бактерии Gardnerella vaginalis,
- грибок Candida albicans (причина «молочницы»),
- бактерии родов Ureaplasma и Mycoplasma,
- бактерии рода Staphylococcus,
- энтеробактерии (Enterobacterium).
Патогенные микробы, в свою очередь, не должны присутствовать в организме мужчины. Если они обнаруживаются, то требуют лечения, так как являются возбудителями заболеваний. Среди них:
- бактерии Neisseria gonorrhoeae (возбудитель гонореи),
- бактерии Trichomonas vaginalis (возбудитель трихомониаза),
- бактерии Chlamydia trachomatis (возбудитель хламидиоза),
- бактерии Treponema pallidum (возбудитель сифилиса),
- бактерии Mycoplasma genitalium (причина уретрита).
Причины, возбудитель
Уреаплазмоз связан с повышенным содержанием или преобладанием в мочеполовой микрофлоре бактерий рода уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Это условно-патогенные бактерии, которые в малых количествах наблюдаются в составе микрофлоры здоровых мужчин. Само по себе их обнаружение не является диагнозом и не требует лечения, однако высокое содержание уреаплазм в организме может быть признаком дисбиоза и увеличивает риск развития воспалений.
Дисбиоз может возникать по самым разным причинам. Спровоцировать изменения в составе нормальной микрофлоры могут:
- стресс,
- недостаток витаминов,
- сопутствующие инфекции,
- анемия,
- прием некоторых лекарств (например, антибиотиков),
- курение и алкоголь,
- недостаток питательных веществ,
- чрезмерное потребление сахара,
- недостаток клетчатки в составе рациона.
Сегодня ученые не могут прийти к единому мнению о том, насколько уреаплазмы опасны. Они могут участвовать в развитии ассоциированных воспалительных заболеваний, однако их роль до сих пор полностью не определена.
Есть данные, подтверждающие, что Ureaplasma urealyticum вместе с другим признанным патогеном из того же семейства Mycoplasma genitalium может вызвать негонококковый уретрит. Их выявляют также при:
- воспалительных изменениях шейки матки (цервитит) и влагалища (вагинит),
- воспалениях прямой кишки (проктит),
- воспалении горла (фарингит),
- заболеваниях органов малого таза,
- в более редких случаях – при воспалении почек (пиелонефрит).
При этом достоверно не известно, являются ли эти бактерии возбудителями названных инфекций.
Mycoplasma genitalium признана инфекцией, передающейся половым путем. Она требует скрининга и лечения обоих половых партнеров. Уреаплазмоз же врачи не лечат. Необходимо лечить ассоциированное воспалительное заболевание, которое развивается на фоне уреаплазмоза.
Пути передачи
Уреплазмы передаются половым путем: через вагинальный или оральный секс. Особенно рискуют люди, которые не используют презервативы. При этом эти бактерии часто сопровождают другие инфекции, передающиеся половым путем: хламидиоз, гонорея, сифилис. Они ослабляют иммунитет и усиливают риск ассоциированных воспалений.
Другой путь – вертикальный, от матери к ребенку. Бактерии могут проникнуть в организм ребенка через пуповину еще до рождения или во время родов.
Очень редко наблюдают бытовой путь передачи уреаплазм: через средства гигиены, общее полотенце или нижнее белье. Нужно понимать, что бактерия должна со слизистой влагалища или поверхности уретры попасть на полотенце, а затем на слизистую здорового человека. Притом, что уреаплазмы фактически не живут вне клетки хозяина. Поэтому возможность такой передачи чрезвычайно сомнительна.
Симптомы у мужчин
Уреаплазмы наполняют кишечную флору человека. Что заставляет эти бактерии создавать колонии и вызывать инфекцию, неизвестно.
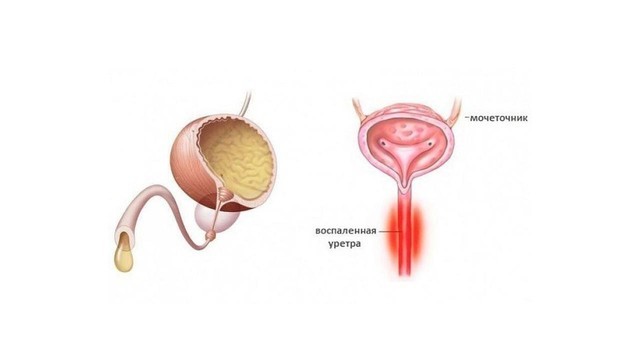
Уреаплазмоз может вообще никак не проявляться. Специально анализы на наличие уреаплазм врачи не назначают. Их выявляют при лечении других болезней. Так, показателем уреаплазмоза у мужчин является диагноз негонококковый уретрит, рис. 1 (то есть воспаление слизистой мочеиспускательного канала, которое было вызвано не гонококками). В этом случае инфекция имеет определенные симптомы:
- гнойные выделения из уретры,
- зуд, покалывания в области полового члена,
- боли при мочеиспускании,
- частые позывы в туалет,
- кровь в семенной жидкости и моче.
 Рисунок 1. Уретрит – воспаление слизистой мочеиспускательного канала. Источник: СС0 Public Domain
Рисунок 1. Уретрит – воспаление слизистой мочеиспускательного канала. Источник: СС0 Public Domain
Поражение уретры – один из признаков инфекций, передающихся половым путем. Поэтому при симптомах уретрита врачи просят сдать тест также на наличие ряда венерических заболеваний (ВИЧ, герпес).
Что вызывает уретрит?
Уретрит могут вызывать и другие патогены. В частности: влагалищная трихомонада, вирус простого герпеса (1 и 2 типа), аденовирусы и гонококки. В редких случаях причиной уретрита становится травма уретры или аллергическая реакция, например на гель для душа или мыло. В большинстве наблюдений уретрит выявляют у пациентов, которые ведут активную сексуальную жизнь и занимаются незащищенным сексом.
Диагностика
Диагностика уреаплазм проводится при выраженных внешних симптомах воспалительного процесса, причиной которого могли стать эти бактерии. Например, затруднение и сильная боль при мочеиспускании, зуд и покраснение полового члена. Если у врача есть подозрение на наличие инфекций, передающихся половым путем (трихомониаз, генитальный герпес), он также назначает анализ на наличие уреаплазмы. У женщин эту диагностику проводят при планировании беременности, а также после выкидышей и при подозрении на бесплодие.
Уреаплазмы и преждевременные роды.
Врачи считают, что уреаплазмы не вызывают преждевременные роды. Но они могут сыграть свою роль в воспалительном инфекционном процессе, который может привести к родам до срока, инфекции оболочек плода и жидкости, воспалению пуповины, миграции плаценты, слишком малому весу новорожденного.
В обязательном порядке анализ на уреаплазмы сдают доноры спермы и пациенты, которым предстоит операция на органах мочеполовой системы, и в случае осложнений после пересадки почки.
К какому врачу обратиться
При наличии симптомов мужчинам нужно обращаться к дерматовенерологу или урологу, женщинам – к гинекологу. Как правило, врач сначала дает направление на анализы, передающиеся половым путем. Если результаты отрицательные, пациента просят сдать анализ еще и на уреаплазмы.
Какие анализы сдавать
В зависимости от метода на анализ направляют соскоб с уретры, прямой кишки, а также мочу, семенную жидкость и кровь. Так как уреаплазмы очень малы, микроскопией их выявить нельзя. Поэтому используют другие методы выявления уреаплазм.
Как подготовиться к анализам
В биоматериале, который получит лаборатория, должно содержаться достаточное количество бактерий. Перед походом к врачу следует:
- воздержаться от походов в туалет хотя бы 3 часа (важно при взятии соскоба из уретры),
- в течение 2 дней воздерживаться от половых контактов (важно при взятии эякулята и секрета простаты),
- не есть минимум 5-6 часов перед анализом (важно при взятии крови).
Для исследования может потребоваться сдать среднюю порцию мочи. Собирать мочу нужно утром или как минимум через 2-3 часа после последнего мочеиспускания.
Все исследования следует проводить до начала приема антибактериальных препаратов.
Посев
Посев (микробиологический анализ) заключается во взятии биоматериала (выделений из уретры, семенной жидкости, мочи) и помещения его на питательную среду. Если бактерии в биоматериале присутствуют, они станут образовывать колонии. По времени этот анализ самый долгий, он занимает 5-7 дней, но считается самым достоверным способом для определения чувствительности бактерий к антибиотикам (антибиотикорезистентность). Также он дает информацию о титре бактерий. Титр выше 10 4 КОЕ на 1 мл скажет о наличии патологии. Все это поможет врачу определить наиболее подходящее лечение.
ПЦР
Самый популярный и наиболее чувствительный метод – метод ПЦР (полимеразная цепная реакция). В этом случае определяют наличие ДНК уреаплазм в образце взятого биоматериала. Если этот анализ даст положительный результат, есть большая вероятность того, что возбудитель инфекции – уреаплазмы.
Антитела в крови
Другой метод – метод ИФА (иммуноферментный анализ). Он определяет уровень антител к уреаплазме в крови из вены. Анализ делается натощак или через 5 часов после еды. Этот анализ говорит о том, что человек сталкивался с бактерией. Он может служить дополнительным подтверждением диагноза, но его результат не может быть поводом к началу лечения. Метод ИФА назначают только в совокупности с другими анализами.
Общий анализ мочи
В этом случае о наличии бактерий будут говорить увеличение числа лейкоцитов (лейкоцитоз) и присутствие бактерий в моче (бактериурия). При этом большинству пациентов с бессимптомной бактериурией лечение не назначают. Исключения составляют ситуации с высоким риском появления инфекции в мочеполовой системе. Например, при беременности, СПИДе, онкологическом заболевании, после операции по пересадке почки.
Мазки у мужчин
Так как при уреаплазмозе высокая концентрация уреаплазм у мужчин наблюдается на поверхности уретры, для исследования часто берут соскоб с ее поверхности. Инструментом в этом случае служит тонкий зонд с щеточкой на конце. Процедура может вызывать болевые ощущения, инструмент повреждает верхний слой эпителия. После взятия соскоба также возможна боль при мочеиспускании на протяжении 1-2 дней.
Лечение
Лечение уреаплазмоза включает прием антибиотиков и вспомогательные препараты, поддерживающие работу иммунной системы. Повторный анализ делается не ранее через 3-4 недели после окончания лечения.
Антибиотики
Для лечения уреаплазмоза врач назначает антибиотикотерапию. Исследования показывают, что бактерия наиболее чувствительна к антибиотикам группы тетрациклинов (тетрациклину и доксициклину). Следом идет группа макролидов (джозамицин). В качестве альтернативы врач может прописать антибактериальный препарат группы фторхинолонов. Исследования показали, что бактерия вырабатывает устойчивость к некоторым антибиотикам группы макролидов (азитромицину и кларитромицину), поэтому при лечении они, как правило, не используются.
Вспомогательная терапия
В качестве вспомогательных методов лечения назначают физиотерапию, лекарства для поддержания микрофлоры кишечника, при диагнозе простатит – массаж простаты, для нормализации активности печени и ее защиты от антибиотиков – гепатопротекторы. Обязательно воздерживаться на время лечения от сексуальной близости.
Уреаплазмы подавляют иммунную систему человека, поэтому врачи прописывают также витамины. У значительной доли пациентов наблюдается пониженное содержание “солнечного” витамина Д3, поэтому чаще всего назначают именно его. Если уреаплазмы обнаружены у пациента с диагнозом “анемия”, врачи в качестве вспомогательного средства назначают ему препараты железа.
Иммуномодуляторы
Врач может прописать иммуномодулирующие препараты для восстановления и поддержания иммунитета. Но уреаплазмоз этими препаратами не лечится, необходимо лечить сопутствующее заболевание (уретрит, инфекции, передающиеся половым путем, и т.д.).
Народные средства
В качестве народных средств применяют отвар ромашки, зверобоя и эхинацею. Естественно такой вид терапии основой лечения не является.
Прогноз
Исследования показывают, что наличие бактерий в микрофлоре мочевого пузыря – нормальное явление. Если же их количество начинает увеличиваться или при снижении иммунитета они начинают атаковать организм человека, то возникает инфекция, которая может затронуть слизистую мочеиспускательного канала, вызвав уретрит.
Чем опасен уреаплазмоз. Осложнения
В определенных условиях уреаплазмоз способен вызывать воспалительный процесс, который может подниматься вверх по мочеполовым путям, затрагивая различные органы. В список возможных осложнений у мужчин включают:
- воспаление предстательной железы (простатит),
- камни в почках (пиелонефрит).
Среди более редких:
- воспаление оболочек головного и спинного мозга (менингит);
- эндокардит и остеомиелит (есть наблюдения, когда у пациента с уреаплазмозом выработался остеомиелит на фоне эндокардита двустворчатого клапана сердца);
- бактериемия (наличие бактерий в крови человека, которая при нормальных показателях должна быть стерильной);
- воспаление мочевого пузыря и мочекаменная болезнь.
Важно! Точных данных о том, что уреаплазмоз может привести к бесплодию у мужчин, нет. Результаты проводимых исследований вызывают споры. И все же при наличии симптомов врачи рекомендуют не оставлять инфекцию без лечения, так как риск того, что инфекция попадет в предстательную железу, сохраняется.
Болезнь Рейтера
Среди редких осложнений воспалительных заболеваний органов малого таза стоит выделить реактивный артрит или синдром Рейтера. Это воспаление, которое поражает суставы, глаза, уретру и кожу (рис. 2). Точная причина синдрома не выявлена. В большинстве анализов сексуально активных мужчин при диагнозе реактивный артрит выявляли также инфекцию, вызванную хламидиями (Chlamydia trachomatis) или уреаплазмами (Ureaplasma urealyticum).
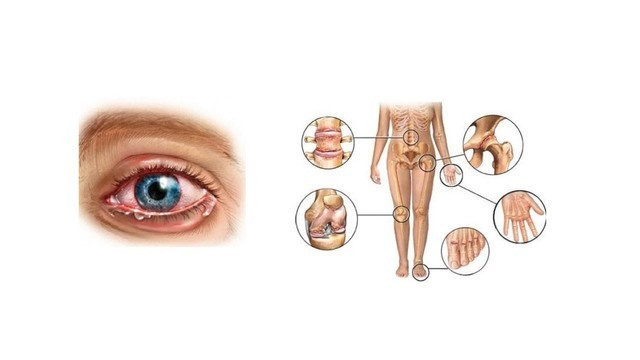 Рисунок 2. Основные признаки синдрома Рейтера – уретрит, конъюнктивит и артрит. Источник: СС0 Public Domain
Рисунок 2. Основные признаки синдрома Рейтера – уретрит, конъюнктивит и артрит. Источник: СС0 Public Domain
Что будет, если не лечить?
Последствия невылеченного уретрита включают его хроническую форму, бесплодие, постоянный дискомфорт, жжение и боль при мочеиспускании. Если причиной уретрита являются бактерии рода уреаплазмов, то, поднявшись вверх по мочеполовым путям, они могут вызвать инфекцию и в других органах: почках, сердце, крови.
Профилактика
Единственный способ избежать уреаплазмоза – это состоять в моногамных отношениях с проверенным партнером. При активной половой жизни обязательно применение средств барьерной контрацепции (презерватив).
Нужно прислушиваться к сигналам, которые подает организм. Врачи советуют не менее 1 раза в год посещать гинеколога или уролога, а при подозрении на наличие инфекции обязательно обращаться к специалисту.
Заключение
Уреаплазмоз – это частный случай дисбиоза мочеполовой микрофлоры, который возникает в организме при увеличении количества бактерий из рода уреаплазм. Уреаплазмы передаются половым путем. Они могут никак не проявлять себя либо, по мнению части научного сообщества, стать причиной различных заболеваний. Чтобы избавиться от этих бактерий, нужно лечить само заболевание.
Уреаплазмоз у мужчин чаще всего связывают с негонококковым уретритом. Симптомы включают зуд и жжение в половом члене, затрудненное мочеиспускание, боль, гнойные выделения. Инфекция может мигрировать и вызвать воспаления в других органах: сердце, почках, мочевом пузыре, суставах, крови.
В качестве лечения врач назначает антибиотики: тетрациклин, доксициклин или джозамицин. В качестве альтернативы прописывают антибактериальный препарат группы фторхинолонов. Иммуномодуляторы не рекомендованы в качестве метода лечения. Их могут прописывать только для поддержания общего состояния организма пациента.
Источники
- WebMD. Urethritis.
- The National Health Service of UK (NHS). Non-gonococcal urethritis.
- Centers for Disease Control and Prevention (CDC). Sexually Transmitted Diseases Treatment Guidelines, 2015.
Источник
