Как влияет удаление щитовидки на потенцию

Щитовидная железа и потенция тесно взаимосвязаны, поскольку половые железы также входят в эндокринную систему организма. Помимо этих двух видов, к органам внутренней секреции относятся: гипоталамус, гипофиз, надпочечники, поджелудочная и паращитовидные железы, а также отдельные эндокринные клетки в различных системах. Даже малейшее нарушение в функционировании одной маленькой железы способно привести к сбоям в работе всего организма и затронуть любую систему: кровеносную, пищеварительную, опорно-двигательную, половую и т. д.

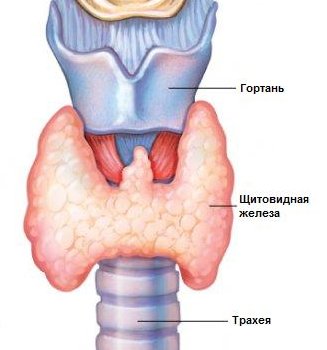
Как влияет щитовидная железа на потенцию
Функция щитовидной железы в организме – энергетическая. Вырабатываемые гормоны (тироксин, трийодтиронин) отвечают за потребление и отдачу клетками тепла и энергии. Иными словами, все процессы, связанные с энерго- и теплообменом, напрямую зависят от нормальной работы щитовидки. Заболевания этого важнейшего органа эндокринной системы сразу отражаются на общем здоровье и на мужской потенции в частности:
- Гипотиреоз. Патология возникает при недостатке гормонов щитовидной железы, вызванных ее недоразвитием, несбалансированным питанием, радиационным облучением, плохими экологическими условиями, приемом медикаментозных препаратов. Помимо нарушения эректильной функции, болезнь может привести к снижению подвижности сперматозоидов и бесплодию. Признаками гипотиреоза являются: снижение массы тела, ухудшение памяти, боли в суставах и чувство холода, беспричинные запоры;
- Гипертиреоз. При несбалансированном рационе синтез гормонов повышается, в этом случае картина наблюдается противоположная – сильно увеличивается масса тела и размеры щитовидки, наблюдается расстройство работы ЖКТ и покраснение кожных покровов, снижение потенции.
Важно! Могут развиваться и другие виды патологических состояний (Базедова болезнь, тиреоидит Хашимото, рак железы), однако они являются уже более тяжелыми последствиями первоначальных изменений в эндокринной системе. Именно поэтому контроль за состоянием уровня гормонов должен быть постоянным, чтобы не допустить перехода заболевания в более тяжелую стадию
Симптомы болезней щитовидки
Если специальное лабораторное исследование не проводится, то заподозрить нарушение работы щитовидной железы у мужчин можно по следующим симптомам:
- Мышечные и суставные боли, особенно в конечностях. Этот признак характерен для гипотиреоза;
- Дискомфортные ощущения в области шеи – затруднение дыхания, охриплость голоса, чувство сжатия;
- Вид волос и кожи – происходят изменения в худшую сторону: сухость и ломкость волос, их выпадение, шелушение кожи и появление на ней высыпаний;
- Сбои в работе ЖКТ: при гипотиреозе – не поддающийся лечению медикаментами запор, при гипертиреозе – частый жидкий стул.
Признаками сбоев в работе эндокринной системы могут быть постоянная усталость и депрессия, затруднения при глотании, бессонница или невозможность выспаться даже после продолжительного сна, неконтролируемые изменения массы тела и, как следствие всего этого, снижение либидо и бесплодие.
Щитовидная железа у мужчин: последствия удаления
При диагностировании одного из заболеваний щитовидки на начальных этапах консервативное лечение дает неплохие результаты – при контроле питания и постоянном соблюдении диеты. Однако на поздних стадиях, когда размеры органа начинают намного превышать норму, организм подвергается тиреотоксикозу – отравлению организма гормонами. В этом случае единственным выходом становится оперативное вмешательство, которое предполагает удаление щитовидки:
- Частичное – когда в ходе операции хирург удаляет узлы или пораженные части органа;
- Полное – когда при исследовании удаленной части щитовидки обнаруживается злокачественный характер опухоли.
При полном удалении железы организм нуждается в постоянном приеме гормонов, которые до этого вырабатывались щитовидкой. Ведь после проведения операции развивается гипотиреоз, признаками которого у мужчин являются:
- эректильная дисфункция;
- снижение количества спонтанных и утренних эрекций;
- понижение либидо.
Важно! Негативные последствия удаления щитовидной железы у мужчин проявляются и при исследовании спермы: лабораторные анализы говорят о снижении количества сперматозоидов, уменьшении в общем числе подвижных и зрелых форм.
Возможные осложнения
Обнаружив у себя некоторые из симптомов, не спешите расстраиваться – только лабораторные и инструментальные исследования могут нарисовать полную картину изменений. При этом следует помнить, что любое заболевание лечится консервативными методами на ранней стадии, и не игнорировать рекомендации врачей. А от нормальной работы щитовидки зависит функционирование большинства систем и органов, в том числе и половой сферы у мужчин и женщин.
Помимо негативного влияния на сексуальные способности, болезни щитовидной железы могут стать причиной:
- простатита;
- бесплодия;
- выкидыша или преждевременных родов у женщин;
- нарушения развития мозга у плода.
Выявив изменения в работе эндокринной системы, постарайтесь следовать абсолютно всем рекомендациям врача – и при отсутствии тяжелых патологий гормоны придут в норму. Никогда не забывайте, что щитовидка и потенция тесно взаимосвязаны, при необходимости принимайте препараты йода.
Если же возникают временные трудности с либидо, вызванные известными причинами (переутомление, стресс, нарушение режима), то положение можно исправить с помощью популярных специально предназначенных для этого препаратов:
Их можно легко приобрести в нашей онлайн-аптеке, где гарантируется полная конфиденциальность, быстрая доставка и оплата в удобной для клиента форме.
Читайте также
- Какой препарат лучше для потенции
- Как мята влияет на потенцию
Марина Епифанцева
Приглашенный эксперт аптеки medko. Окончила “Национальный медицинский университет имени А. А. Богомольца” в 2010 году. Специализируется на вопросах лечения мужского бесплодия.
Источник
Повреждение гортанного нерва, гипопаратиреоз – только часть вероятных последствий удаления щитовидной железы у женщин. После тотальной тиреоидэктомии жизнь пациенток кардинально меняется. Иссечение органа приводит к резкому уменьшению тиреоидных гормонов в крови. Они влияют на работу эндокринной, нервной, пищеварительной, репродуктивной и других систем. Для поддержания гомеостаза женщинам необходимо в течение жизни принимать заменители недостающих гормонов.
Когда необходима тотальная тиреоидэктомия
По мнению многих хирургов-эндокринологов, полное удаление щитовидки не всегда оправдано. Тотальная тиреоидэктомия чревата осложнениями, часть из которых возникает по вине прооперированных женщин. Хирургическое вмешательство рекомендовано пациенткам с заболеваниями щитовидной железы при неэффективности лекарственной терапии.
Согласно статистике, операция в 17 раз чаще проводится женщинам по сравнению с мужчинами. Иногда удаление органа становится единственным способом борьбы с бесплодием. Тотальная тиреоидэктомия назначается женщинам при:
 Способы удаления щитовидных долей, объем операции зависят от характера заболевания. В 97% случаев тотальная тиреоидэктомия назначается женщинам при злокачественных новообразованиях.
Способы удаления щитовидных долей, объем операции зависят от характера заболевания. В 97% случаев тотальная тиреоидэктомия назначается женщинам при злокачественных новообразованиях.
Гормонозависимые опухоли в области щитовидных долей в 35-50% случаев становятся поводом для радикальной операции. Увеличение размеров новообразований нередко приводит к смещению трахеи, пищевода. Это чревато дыхательной недостаточностью у женщин и даже удушьем.
Последствия удаления щитовидной железы у женщин
Чтобы выяснить, чем грозит тиреоидэктомия женщинам, следует рассмотреть возможные последствия операции. Условно их разделяют на 2 категории:
- Ранние – осложнения, которые возникают у женщин сразу после операции. Они вызваны повреждением блуждающего нерва, паращитовидной железы, кровеносных сосудов и т.д.
- Поздние – отсроченные осложнения, вызванные изменением гормонального фона. Более 50% из них появляются из-за несвоевременного приема женщинами заменителей гормонов щитовидной железы.
Успешность тиреоидэктомии зависит от квалификации хирурга и соблюдения женщиной гормонозаместительной терапии (ГЗТ).
Ранний послеоперационный период
Шея является непростой анатомической зоной, в которой расположена сеть из кровеносных сосудов, множественные нервные пучки и железы – паращитовидная, щитовидная. Не всегда даже опытный хирург способен выполнить операцию идеально. Тиреоидэктомия осложняется из-за увеличения размеров щитовидных долей, образования на них кист или опухолей.
До 63% осложнений появляются из-за анатомически низкого расположения щитовидных долей, избыточной массы тела пациенток.
Примерно в 2% случаев удаление доли щитовидной железы сопровождается повреждением близко расположенных анатомических структур. К возможным ранним послеоперационным осложнениям операции относят:
- Повреждение околощитовидных желез. На задней поверхности щитовидки расположены 4 железистых уплотнения, которые вырабатывают паратиреоидные гормоны. Их повреждение приводит к нарушению функции паращитовидных желез. Из-за этого у женщин возникают осложнения в виде болезненных судорог, избыточной потливости, бессонницы, ухудшения пищеварения.
- Послеоперационные кровотечения. Случайное рассечение крупных артерий чревато массивными кровопотерями, которые опасны геморрагическим шоком.
- Постгеморрагическую анемию. Из-за сильной кровопотери у женщин диагностируют анемию. Она проявляется усталостью, головокружением, ухудшением состояния кожи, упадком сил, бледностью.
- Повреждение нервов. Более 70% ранних послеоперационных осложнений у женщин возникают вследствие рассечения возвратного нерва. Он проходит в области правой и левой щитовидных долей. Случайное повреждение нерва приводит к нарушению глотательного рефлекса, речи, иногда дыхания.
Наибольшую опасность для здоровья женщин представляют повреждения паращитовидки и возвратного нерва. Такие пациентки должны постоянно наблюдаться у врача, сдавать тесты на содержание паратиреоидных гормонов.
Отдаленные последствия
Отсроченные осложнения вызваны недостаточностью йодсодержащих гормонов. У женщин возникают такие же гормональные нарушения, как при гипотиреозе.
 Женщины хуже переносят последствия тотального удаления щитовидных долей. Вызванная операцией гормональная недостаточность приводит к серьезным нарушениям в работе репродуктивной системы.
Женщины хуже переносят последствия тотального удаления щитовидных долей. Вызванная операцией гормональная недостаточность приводит к серьезным нарушениям в работе репродуктивной системы.
К отдаленным последствиям тиреоидэктомии у женщин относятся:
- снижение работоспособности;
- непереносимость холода;
- отек лица и конечностей;
- нарушение сердечного ритма;
- эмоциональная лабильность;
- депрессивные состояния;
- сухость кожных покровов;
- замедление метаболизма;
- понижение температуры тела;
- снижение интеллекта;
- набор веса;
- железодефицитная анемия;
- недостаточность кровообращения;
- умеренная мышечная слабость;
- снижение аппетита.
У 89% женщин проявляется синдром гиперпролактинемического гипогонадизма. В связи с нарушением функций яичников проявляются такие осложнения:
- обильные менструации;
- нарушение менструального цикла;
- вторичная аменорея, или отсутствие менструаций.
Самым опасным отсроченным осложнением является гипотиреоидная кома. Она возникает при несвоевременном приеме женщинами заменителей йодсодержащих гормонов. Сопровождается нарастанием симптомов, поэтому для 40% женщин заканчивается летальным исходом.
Жизнь после удаления щитовидной железы у женщин
При соблюдении правил хирургического вмешательства риск послеоперационных осложнений невысокий. Жизнь без щитовидной железы в 90% случаев не требует кардинальных изменений. Но чтобы компенсировать в организме недостаток йодсодержащих гормонов, женщины должны придерживаться диеты, принимать гормонозаместительные лекарства.
Инвалидность после резекции щитовидных долей обычно не назначается. При соблюдении медикаментозной терапии у 96% женщин работоспособность возвращается в полном объеме.
Диета и физические нагрузки
Прооперированным женщинам следует пересмотреть режим питания. Из-за удаления щитовидных долей метаболизм и катаболизм замедляются, что чревато быстрым набором веса. Чтобы предотвратить осложнения, пациентки должны соблюдать бессолевую и низкокалорийную диету.
Основные постулаты диетической программы:
- дробное питание маленькими порциями – до 6 приемов пищи весом до 300 г;
- соблюдение энергетического объема – потребляемое количество калорий должно соответствовать объему энергии, которая была израсходована;
- термическая обработка – жареным продуктам предпочитают блюда, приготовленные на пару.
Дозированная физическая активность способствует восстановлению работы эндокринной системы. Женщинам с удаленной щитовидкой рекомендованы умеренные нагрузки – плавание, езда на велосипеде, фитнес, спортивная ходьба. Чтобы избежать осложнений, следует отказаться от травматичных видов спорта, командных игр.
Диспансерный учет
Тотальное удаление щитовидных долей является основанием для постановки женщин на учет в эндокринологическом диспансере. Под наблюдением врача-эндокринолога пациентки получают:
- квалифицированную амбулаторную помощь;
- плановое обследование и реабилитацию;
- рекомендации по ведению здорового образа жизни;
- консультации в непростых клинических случаях.
В зависимости от составленного специалистом плана, женщины проходят профилактическое лечение эндокринных заболеваний.
Заместительная терапия
Прием гормонов – неотъемлемая часть жизни всех пациенток с удаленной щитовидной железой. Чтобы добиться физиологической концентрации йодсодержащих гормонов, назначают такие препараты:
- Л-тироксин – заменитель левотироксина, который участвует в обмене веществ, росте и дифференцировке клеток;
- Тиреотом – препарат на основе лиотиронина и левотироксина, который повышает уровень метаболизма, восстанавливает работу почек и печени;
- Трийодтиронин – комбинированное средство с лиотиронином, ускоряющее углеводный, жировой и белковый обмены веществ.
Нельзя превышать назначенную врачом дозировку препаратов. Это чревато гипертиреозом и его последствиями – тахикардией, дисменореей, сердечной недостаточностью.
Санаторно-курортное лечение
Женщинам с удаленной щитовидкой рекомендован ежегодный отдых на берегу моря. Морской воздух, солнечные ванны и плавание благотворно влияют на организм, стимулируют иммунитет. Чтобы избежать осложнений, нужно:
- отказаться от отдыха на пляже в полуденные часы;
- плавать по 15-20 минут в день с перерывами;
- избегать перегрева и переохлаждения.
В период реабилитации нежелательно посещать баню или совершать обливания холодной водой.
Планирование беременности
Нормальный уровень тиреоидных гормонов – обязательное условие правильной работы органов репродуктивной системы. Они влияют на все виды обмена веществ, менструальный цикл, овуляцию. У женщин в первые несколько месяцев гестации уровень гормонов щитовидки увеличивается в среднем на 40%. Это связано с активным формированием эндокринной системы плода.
После удаления щитовидных долей беременность не противопоказана. Но зачатие рекомендовано только после восстановления гормонального баланса на фоне заместительной терапии. Без должного лечения возникает некомпенсированный гипотиреоз. Он негативно влияет на состояние женщин и провоцирует осложнения:
- самопроизвольные аборты;
- отслоение плаценты;
- внутриутробную гибель плода;
- врожденный кретинизм;
- послеродовые кровотечения и т.д.
 О планировании беременности нужно сообщить врачу-эндокринологу за 3-4 месяца до зачатия.
О планировании беременности нужно сообщить врачу-эндокринологу за 3-4 месяца до зачатия.
Женщины, желающие родить ребенка, должны учитывать несколько важных моментов:
- Коррекция заместительной гормональной терапии. В период вынашивания плода потребность в левотироксине увеличивается. Поэтому после зачатия эндокринолог должен увеличить дозировку гормональных препаратов.
- Изменение режима питания. В первом триместре гестации диета не отличается от той, которая была назначена сразу после операции. Начиная с 4 месяца беременности, нужно строго контролировать суточный калораж, который должен находиться в пределах 2100-2200 ккал. Женщины должны отдавать предпочтение полиненасыщенным жирам и сложным углеводам. Из рациона полностью исключают сою, рафинированные продукты.
Ежемесячно беременные женщины должны проходить обследование у эндокринолога. При необходимости врач увеличит или уменьшит дозу заместительной гормональной терапии. Соблюдение ЗГТ позволяет добиться медикаментозно компенсированного гипотиреоза. Он практически не влияет на качество жизни пациенток и не провоцирует эндокринных заболеваний у детей, рожденных уже после тиреоидэктомии.
Источник
Щитовидная железа выделяет жизненно важные вещества — тиреоидные гормоны. Необходимость резекции или удаления эндокринного органа может быть связана с онкологическим процессом, йодным дефицитом или аутоиммунным воспалением.
У пациентов после такой операции сохраняется высокое качество жизни. Через несколько недель после операции пациент может вернуться к своим обычным занятиям. Разрешается работать, заниматься спортом, путешествовать. Специальной диеты не требуется.
Последствия хирургического вмешательства сводятся к необходимости регулярных обследований у врачей и в обязательном приеме медикаментов. Кроме того, возможны осложнения радикального лечения и рецидивы заболеваний железы.
Осложнения операции
Негативные последствия операции могут проявить себя сразу же или в отдаленной перспективе.
Осложнения тиреоидэктомии:
- кровотечение;
- повреждение возвратных нервов;
- инфицирование раны;
- гипопаратиреоз;
- тиреотоксический криз.
Риск осложнений выше:
- у больных с тяжелым тиреотоксикозом;
- при большом размере зоба;
- у пациентов с ожирением;
- у курильщиков;
- у больных алкоголизмом;
- у мужчин с диабетом;
- при гиповитаминозах и т. д.
Кровотечение
Железа активно снабжается кровью.
В ткани проходят:
- верхние и нижние щитовидные артерии;
- непарная щитовидная артерия (имеется у 5% людей);
- малыми артериальными ветвями трахеи;
- непарное щитовидное сплетение;
- нижние щитовидные вены.
Если во время операции случайно повреждаются крупные ветви, то кровопотеря может быть достаточно значительной. Чтобы избежать падения системного артериального давления, врачи проводят замещение объема крови специальными растворами.
Большая кровопотеря может привести к анемии в послеоперационном периоде. В этом случае пациенту необходимо будет принимать препараты, и использовать в пищу продукты, богатые железом.
Повреждение возвратных нервов
Если во время операции будет поврежден один из парных нервов, то у пациента могут появиться соответствующие симптомы.
Мужчины отмечают:
- сильную охриплость;
- утомляемость голоса;
- одышку во время речи;
- поперхивание при проглатывании пищи;
- ощущение «кома» в горле;
- сухой кашель;
- першение в горле.
Со временем эти симптомы могут ослабевать. Функция возвратного нерва восстанавливается, если его волокно было пересечено частично.
Если во время хирургического вмешательства повреждаются оба возвратных нерва гортани, то у пациента сразу же возникают тяжелые симптомы удушья. Признаки появляются после удаления трубки для интубации.
Инфицирование раны
В редких случаях после тиреоидэктомии в рану проникает бактериальная инфекция. Микроорганизмы провоцируют отек, полнокровие, покраснение. Инфекционное воспаление опасно, так как мешает заживлению.
Признаки инфекции:
- боль в области послеоперационного шва;
- припухлость вокруг раны;
- желтоватые выделения из раны;
- сильная боль.
Для профилактики этого осложнения в хирургическом отделении применяются принципы асептики и антисептики. Пациенту рекомендуют соблюдать гигиену и не прикасаться руками к области раны.
Послеоперационный гипопаратиреоз
Позади щитовидной железы находятся парные паращитовидные железы. У человека их бывает от 4 до 12. Общий вес паращитовидных желез у взрослых мужчин — около 140 мг. Их функция направлена на регуляцию минерального обмена. Железистые клетки выделяют в кровь сложный белковый фактор — паратгормон.
После операции на щитовидной железе возможно развитие гипопаратиреоза (недостаточности функции паращитовидных желез).
В первые дни после хирургического вмешательства вероятен гипопаратиреоидный криз.
Признаки криза:
- резкое снижение уровня кальция в крови;
- болезненные симметричные судороги;
- нарушение дыхания;
- бронхоспазм;
- потливость;
- боли в животе;
- полиурия (увеличенное образование мочи);
- психические нарушения.
Гипопаратиреоидный криз требует лечения в условиях стационара. Для коррекции состояния внутривенно вводятся растворы кальция.
Хронический гипопаратиреоз развивается постепенно.
Для него характерны:
- трофические изменения в коже, ногтях, волосах;
- множественный кариес;
- помутнение хрусталика;
- снижение зрения и слуха;
- головокружение;
- склонность к судорогам;
- снижение интеллекта.
Лечение хронического гипопаратиреоза проводится эндокринологом. Обычно используются препараты кальция и витамина Д. Также возможно лечение синтетическим паратгормоном.
Тиреотоксический криз
Сразу же после операции на щитовидной железе есть вероятность тиреотоксического криза. Это состояние связано с высокой концентрацией тиреоидных гормонов в крови. Выброс тироксина и трийодтиронина провоцируется прямым повреждением ткани щитовидной железы.
Тиреотоксический криз наиболее вероятен у плохо подготовленных к операции пациентов. Если перед хирургическим вмешательством не был достигнут эутиреоз (нормальное функционирование щитовидной железы без симптомов гипо- и гипертиреоза), то повышение уровня гормонов в крови может достичь критических показателей.
Причины тиреотоксического криза не только в выбросе тироксина и трийодтиронина, но и в сопутствующей недостаточности надпочечников.
Проявления тиреотоксического криза:
- повышение температуры тела;
- потливость;
- учащенный пульс;
- падение давления;
- одышка;
- дрожь в теле;
- психические нарушения.
Лечение проводится в отделениях реанимации или эндокринологии. В первую очередь корректируется недостаток гормонов надпочечников.
Гипотиреоз
Послеоперационный гипотиреоз — закономерный исход тиреоидэктомии. Недостаток гормонов возникает в ближайшее время после удаления железистой ткани. Клиническая картина формируется постепенно. Все симптомы проявляются через 6-8 недель после радикального хирургического лечения.
Признаки гипотиреоза у мужчин:
- гипотермия (температура тела менее 36 градусов);
- постоянная усталость и сонливость днем;
- большая потребность в ночном отдыхе;
- редкий пульс;
- нарушения со стороны системного артериального давления;
- сухость кожи;
- отеки лица и тела;
- одышка.
Без лечения гипотиреоз провоцирует возникновение и прогрессирование атеросклероза. На этом фоне у мужчин могут наблюдаться инфаркты и инсульты в возрасте младше 40 лет.
Кроме того, гипотиреоз вызывает нарушения в половой сфере. Мужчины могут отмечать снижение либидо и бесплодие.
Врачи выявляют у пациентов:
- эректильную дисфункцию;
- уменьшение числа утренних и спонтанных эрекций;
- снижение сексуального влечения.
В спермограмме:
- снижение числа сперматозоидов;
- снижение функциональной зрелости сперматозоидов;
- уменьшение числа подвижных и жизнеспособных форм.
Бесплодие связано с тестикулярной дисфункцией. При выраженном гипотиреозе ее провоцирует дефицит андрогенов и гиперпролактинемия. При субклинической форме заболевания решающую роль играет недостаток андрогенов.
Лечение гипотиреоза
Лечение гипотиреоза начинают сразу же после хирургического удаления щитовидной железы. Исключением являются только случаи тиреотоксического криза.
Для терапии недостаточности гормонов щитовидной железы применяют синтетические тироксин и трийодтиронин.
В 99% случаев пациентам назначают аналог тироксина. Дозу подбирают индивидуально. Мужчинам требуется около 1-1,7 мкг лекарства на каждый килограмм массы тела. Для коррекции дозы используют анализы крови на тиреотропин.
Если причиной операции был рак, то применяется супрессивная терапия. Такое лечение имеет цель — предупредить рост метастазов опухоли и снизить вероятность рецидива. При супрессивной терапии врачи создают в организме пациента повышенную концентрацию тиреоидных гормонов. При этом уровень тиреотропного гормона должен находиться в границах 0,1-1 мЕд/мл.
Если операция проводилась из-за тиреоидита, доброкачественных узлов, йоддефицитного зоба, то в послеоперационном периоде требуется заместительная гормональная терапия. Ее цель — удовлетворить естественную потребность организма в тиреоидных гормонах. Лечение контролируют по уровню тиреотропина (ТТГ). Цель терапии у мужчин до 60 лет — ТТГ в границах 0,4-4 мЕд/мл. У пациентов пожилого и старческого возраста допустим диапазон значений тиреотропина до 10 мЕд/мл.
Для мужчин с ишемической болезнью сердца низкий ТТГ неблагоприятен. При таком гормональном фоне миокард получает меньше кислорода и питательных веществ. Низкий ТТГ ассоциируется с учащенным пульсом и артериальной гипертензией. Поэтому у больных старше 60 лет желательно поддерживать концентрацию тиреотропина на относительно высоком уровне — более 1-2 мЕд/мл.
Пациенты с послеоперационным гипотиреозом должны регулярно сдавать анализы и посещать врача.
В период подбора дозы синтетического тироксина, мужчина должен сдавать анализы каждые 6-8 недель. Когда лечение подобрано, можно сократить число посещений лаборатории до 1-2 раз в году.
Анализ на ТТГ сдают в утренние часы до завтрака. В день исследования можно принять таблетку тироксина. Следует избегать томографии, УЗИ, физиотерапевтического лечения до забора крови на анализ.
Все пациенты с гипотиреозом должны дополнительно обследоваться и на осложнения этого заболевания.
Минимум 1 раз в год мужчинам рекомендуют:
- проверить уровень общего холестерина и его фракций;
- сдать клинический анализ крови;
- пройти ЭКГ.
Рецидив основного заболевания
Если больному выполнена тиреоидэктомия, то повторное возникновение аутоиммунного тиреоидита, болезни Грейвса и йоддефицитного зоба практически исключено. Эти болезни могут рецидивировать только после субтотальной резекции щитовидной железы или удалении одной из долей.
После тиреоидэктомии врачи опасаются повторного появления опухоли щитовидной железы. Рецидив возможен в том случае, если рак успел распространиться за пределы капсулы. Региональные и отдаленные метастазы могут увеличиваться в объеме и прорастать в окружающие ткани.
Чтобы не допустить рецидива проводится:
- супрессивная терапия синтетическими гормонами;
- контроль показателей крови;
- радиоизотопное исследование;
- радиоизотопное лечение;
- томография;
- УЗИ.
Супрессивная терапия необходима при подтвержденном фолликулярном и папиллярном раке. Ее проводят длительно.
Последствия такого лечения:
- повышение уровня печеночных трансаминаз в крови;
- учащение пульса;
- отсутствие физиологического снижения числа сердцебиений в ночные часы;
- уменьшение минеральной плотности костей.
Для контроля рецидива рака необходимо:
- проверять кровь на уровень тиреоглобулина;
- сдавать анализы на кальцитонин.
Тиреоглобулин повышается при высокодифференцированных случаях рака. Если после удаления папиллярной или фолликулярной карциномы наблюдается высокая концентрация этого онкомаркера, то вероятен рецидив опухоли.
Кальцитонин ассоциируется с медуллярными карциномами. Его уровень проверяют регулярно (1 раз в 1-3 месяца). Если отмечается рост концентрации онкомаркера в крови, то пациента обследуют на предмет рецидива.
Радиоизотопные методы применяют для выявления метастазов рака щитовидной железы и лечения. Изотопы проникают внутрь опухолевых клеток и разрушают их ионизирующей радиацией.
УЗИ и томографию после тиреоидэктомии назначают по индивидуальному графику. Обычно первое визуализирующее исследование проводится в сроке 3-6 месяцев после операции.
Врач-эндокринолог Цветкова И. Г.
Источник
