Из за чего молочница вагины
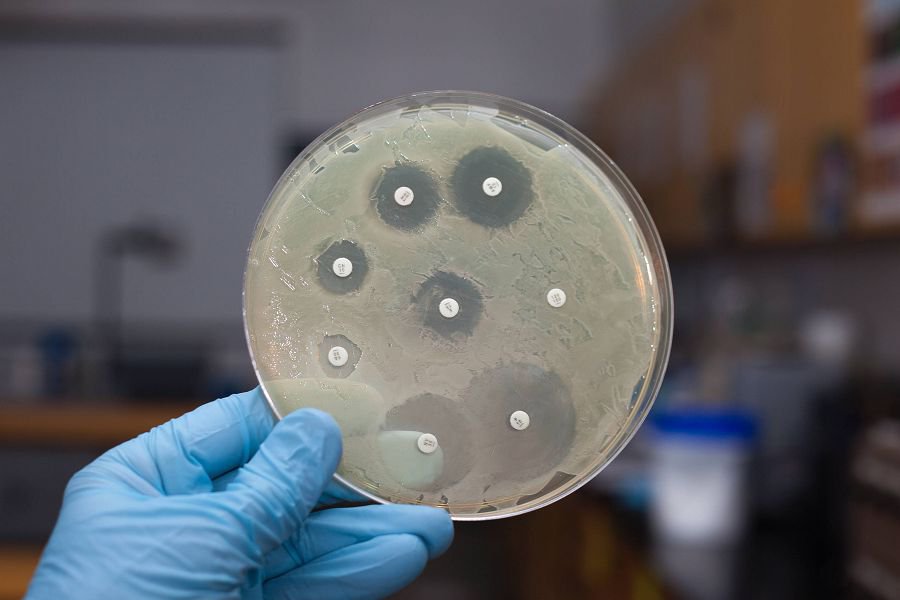
Молочница влагалища – это грибковое поражение, вызванное микроскопическими грибками рода Кандида. Данный микроорганизм передается половым путем.
Урогенитальный кандидоз – одна из самых частых инфекций у женщин.
Кандида – это причина 50% всех случаев воспалительного процесса не только во влагалище, но и в нижнем отделе мочеполового тракта в целом.
Причины молочницы у женщин
Непосредственной причиной молочницы является грибок рода Кандида. Чаще всего патологию вызывает Кандида альбиканс – до 90% от всех случаев урогенитального кандидоза. Лишь 10% воспалений вызвано другими грибками.
Существует ещё 5-7 видов, которые более-менее часто провоцируют кандидоз. Ещё несколько видов вызывают воспаление очень редко – в единичных случаях. Но не всегда после заражения сразу же развивается воспалительный процесс.
Кандиды – грибки с низкой иммуногенностью и патогенностью. Они являются частью условно-патогенной микрофлоры мочеполовых путей. У большинства женщин во влагалище есть кандиды. Но они присутствуют в минимальных количествах.
Воспалительных процессов обычно не вызывают. Чтобы возникло воспаление во влагалище (молочница), нужны предрасполагающие факторы. Они приводят к усиленному росту кандид, увеличению их популяции. Только после этого возникают воспалительные реакции.
К факторам риска молочницы во влагалище относятся:
- иммунодефициты, в том числе ВИЧ
- сахарный диабет
- применение глюкокортикоидов
- использование иммунодепрессантов
- переохлаждение
- ожирение, потливость, влагалищные выделения (кандиды активно размножаются во влажной среде)
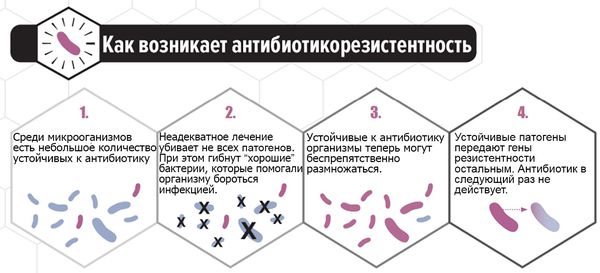
На риск эндогенной инфекции влияет также применение антибактериальных препаратов.
Часто молочница развивается после курса антибиотиков. Это связано с тем, что антибактериальные средства уничтожают флору, которая является конкурентной для грибков. При этом сами грибы от них не погибают. Они лишь усиливают свой рост.
Молочница во влагалище развивается как эндогенная инфекция приблизительно в 63% случаев. Оставшиеся 37% приходятся на заражение при половом акте. У 57% женщин молочница протекает в виде смешанной инфекции.
В качестве сопутствующей флоры часто обнаруживаются уреаплазмы или микоплазмы – в 22,5% случаев. У 17% пациенток молочница влагалища ассоциирована с бактериальным вагинозом.
Молочница влагалища: первые признаки
Как правило грибковое воспаление протекает легко. Симптомы молочницы влагалища выражены минимально.
В легкой или среднетяжелой форме инфекция протекает в 85% случаев. Лишь 15% приходится на тяжелую форму.
Первыми симптомами обычно становится:
- зуд
- покраснение вульвы и влагалища
- отечность слизистой
Затем формируются белые налеты.
Отделяемое из влагалища при молочнице выглядят как густые, сливкообразной консистенции массы. Они легко снимаются тампоном.
Но при длительном течении молочницы могут плотно спаиваться с тканями. Они приобретают сероватый цвет. Такое отделяемое снимается с трудом. Под ним могут обнажаться эрозивные поверхности.
Запах у выделений может отсутствовать. В иных случаях он кислый.
Кровянистые выделения могут наблюдаться в случае выраженных клинических проявлений кандидоза или сочетания этой инфекции с бактериальной флорой. Кровь выделяется в случае формирования эрозий или язв во влагалище. Однако для большинства клинических форм этот симптом не характерный. Кровянистые выделения часто появляются при сочетании кандидоза с хламидиозом или трихомониазом.
Помимо влагалища, основным источником кандидозной инфекции может стать:
- уретра – в 9% случаев
- прямая кишка – у 6% пациенток
При хронической форме кандидоза возможна многоочаговость поражения.
Существуют такие варианты течения болезни этой инфекции:
- латентный кандидоз – в мазке выявляются почкующиеся клетки, но выделений и субъективных симптомов нет
- кандидозоносительство – выявление кандид с использованием ПЦР при отсутствии обострений этой инфекции
- персистирующий кандидоз – симптомы и лабораторные признаки молочницы сохраняются после лечения
- рецидивирующий кандидоз – признаки обнаруживаются спустя не более чем 3 месяца после завершения терапии
- хронический рецидивирующий – обострения у женщины возникают 4 раза в год или чаще
Носительство кандид не считается показанием к назначению терапии.
Степени тяжести молочницы влагалища
При легкой форме молочница влагалища проходит без выделений. Отмечается лишь зуд, который усиливается перед менструациями.
При осмотре клиники выраженного вагинита нет. При среднетяжелой форме обнаружены классические признаки кольпита. При осмотре влагалища во время молочницы выявляется отек, покраснение слизистой, белые налеты.
В нативном препарате могут быть выявлены бластоспоры или псевдомицелий грибка. При посеве кандиды вырастают в количестве не меньше 10 в 4 степени КОЕ.
В случае тяжелого воспаления появляются папулы, пустулы, эрозии, язвы, болезненные трещины. Они заполнены белым налетом. Присоединяется бактериальное воспаление. Увеличиваются лимфатические узлы.
Молочница при беременности
У многих женщин болезнь манифестирует после наступления беременности. Это связано с физиологической иммуносупрессией в этот период. К тому же, меняется гормональный фон.
Вырабатывается больше женских гормонов, в эпителии влагалища становится больше гликогена. Он является питательным субстратом для грибков.
Количество рецидивов молочницы возрастает, начиная с 1 триместра, достигая максимума в 3 триместре. Распространенность молочницы среди беременных женщин в последние 3 месяца гестации достигает 30-40%.
Грибковая инфекция может передаваться ребенку во время родов. Тогда у малыша развивается неонатальный кандидоз. Он развивается в первые 3 недели жизни. Иногда протекает очень тяжело, с риском летального исхода.
Молочница влагалища: диагностика
В большинстве случаев для выявления молочницы у женщин достаточно:
- мазка из урогенитального тракта с его микроскопическим исследованием
- оценки клинических симптомов
Если в мазке обнаружены почкующиеся клетки и псевдомицелий, а у женщины присутствуют симптомы кандидоза, устанавливается соответствующий диагноз. Бывают спорные ситуации. Например, симптомы молочницы у женщины есть, а признаков грибковой инфекции в мазке нет.
Тогда требуются дополнительные диагностические мероприятия. Назначается ПЦР или посев на грибки. Эти методы также применяются в случае неэффективности терапии молочницы или при рецидивах этой инфекции.
Оба способа позволяют определить точный вид грибка. Это важно для выбора способа терапии.
Плохая реакция на лечение или тяжелое течение молочницы, частые рецидивы с высокой вероятностью указывают, что болезнь вызвана атипичными кандидами (не альбиканс).
Лечение молочницы влагалища
Терапия требуется комплексная.
Она направлена на:
- уничтожение грибков
- устранение предрасполагающих факторов
- излечение или компенсация заболеваний, которые предрасполагают к возникновению молочницы
- устранение симптомов
- борьба с аллергическими осложнениями
- усиление резистентности организма (иммунотерапия)
Чем лечить молочницу влагалища
Этиотропная терапия проводится противогрибковыми препаратами. Они могут назначаться местно или системно.
Чаще всего используются только местные антимикотики. В большинстве случаев этого оказывается достаточно для излечения.
Потому что молочница влагалища чаще всего:
- протекает в легкой или среднетяжелой форме
- не дает осложнений
- вызвана кандидой альбиканс
- легко излечивается
Только 15% случаев заболевания протекают тяжело. В основном – у лиц с иммунодефицитом или сахарным диабетом.
Лишь в 10% случаев молочница вызвана не кандидой альбиканс, что делает лечение менее эффективным. Только у 5% женщин кандидоз становится хроническим рецидивирующим. То есть, обострения случаются раз в 3 месяца или чаще.
Во всех остальных случаях для лечения назначаются вагинальные, таблетки, свечи или крем, содержащие один из препаратов:
- миконазол
- клотримазол
- эконазол
При подозрении на процесс, вызванный атипичными кандидами, предпочтение отдают нистатину. Местное лечение молочницы у женщин длится 1-2 недели.
Системное лечение назначают, если:
- присутствуют тяжелые симптомы (эрозии, пустулы, трещины)
- есть больше 1 очага поражения (например, влагалище и уретра)
- рецидив произошел спустя менее чем 3 месяца после предыдущего лечения
- за год случилось 4 и больше рецидива.
Тогда внутрь назначают флуконазол. Его применяют однократно в дозе 150 мг. При рецидиве кандидоза – по 150 мг, через каждые 3 дня, общим курсом 2 таблетки.
Другие препараты, которые могут быть использованы:
- кетоконазол – по 200 мг в день, курсом до 5 дней
- итраконазол – по 100 мг, 1 раз в день, курсом 2 дня
Если лечение эффективно, симптомы кандидоза влагалища у женщин проходят через 2-3 суток. Возбудитель перестает определяться в урогенитальном тракте спустя 4-7 дней.
В случае хронического рецидивирующего кандидоза флуконазол применяют курсом полгода. Его назначают по 150 мг в неделю.
Лечение сопутствующих патологий при молочнице
Более чем в половине случаев молочница сочетается с другой инфекцией. Она тоже требует лечения.
Проводится обследование пациентки на половые инфекции. Для этого используются ПЦР.
В ходе этой реакции выявляется ДНК возбудителей инфекционных заболеваний влагалища.
Необходимо также лечение патологических процессов, являющихся предрасполагающими факторами для кандидоза. В случае сахарного диабета необходима компенсация углеводного обмена. Уровень сахара натощак должен быть не более 5,5 ммоль на л в крови.
Для коррекции метаболизма глюкозы применяются препараты инсулина или сахароснижающие средства.
Назначают диету и физические тренировки. При выявлении ВИЧ-инфекции требуется антиретровирусная терапия. Проводится иммунокоррекция.
Пока уровень клеточного иммунитета остается низким, флуконазол принимают постоянно. Потому что у женщины высоким остается риск инвазивного кандидоза.
В случае сильного потоотделения выясняется его причина. Она может заключаться как в образе жизни, так и заболеваниях.
Среди патологических причин потливость может вызывать туберкулез, тиреотоксикоз, ожирение. Дополнительно назначаются антигистаминные средства. Потому что при молочнице влагалища часто возникают аллергические реакции.
Пациентам желательно оценить состояние иммунитета. Потому что рецидивы молочницы происходят обычно на фоне его снижения.
От рецидивирующей формы патологии можно избавиться, если восстановить нормальную функцию иммунной системы.
Контрольные анализы после лечения молочницы влагалища
После курса терапии назначается клинико-лабораторный контроль.
Врач осматривает пациентку. Он берет у неё мазок на флору. Если симптомов нет, псевдомицелий и почкующиеся клетки отсутствуют, лечение считается успешным. Полная элиминация кандид не требуется.
Допускается присутствие грибка на половых органах в небольших количествах. Иногда после лечения молочница выявляется повторно.
Основные причины:
- болезнь вызвана атипичными кандидами
- есть устойчивость грибков к применяемым препаратам
- женщина не полностью соблюдала врачебные назначения
При исключении человеческого фактора (отказ от назначенных врачом препаратов) следует думать о резистентности кандиды к антимикотикам. Тогда требуется повторный курс другими препаратами.
Но перед этим необходимы дополнительные диагностические процедуры. Назначается ПЦР или посев. ПЦР позволяет определить вид грибка. Это особенно важно при атипичных кандидозах.
Ведь разные виды кандид чувствительны к разным лекарственным средствам. К традиционно применяемому флуконазолу они часто резистентны.
Ещё больше информации врачу дает посев. Выращивание кандид на питательных средах позволяет не только провести видовую идентификацию. Но также оценить чувствительность грибковой флоры к антимикотикам.
По результатам исследования будет подобрано эффективное лечение. Врач назначит именно те препараты, к которым кандида гарантированно имеет чувствительность. Поэтому с высокой вероятностью болезнь будет излечена при следующем курсе.
В случае рецидивирующего кандидоза терапию желательно проводить дольше – она может продолжаться до 2 недель. Затем ещё через 2 недели проводится контрольное исследование.
Народные средства при молочнице влагалища
Не все пациентки обращаются за помощью к врачу. Многие лечатся в домашних условиях, с использованием народных средств. В интернете есть сотни, если не тысячи рецептов, якобы позволяющих избавиться от молочницы.
Применяются для этой цели:
- сок голубики
- морковный сок
- настой из корня лопуха
- различные травяные сборы
- спринцевания с маслом чайного дерева
- сидячие ванночки с облепиховым маслом
- настой квасцов
- хозяйственное мыло
- биокефир
- тампоны с мёдом
Это лишь небольшая часть рецептов, которые «гуляют» в интернете. Если же прочесть их все, то создается впечатление, что в мире ни одного продукта или растения, которое не лечит молочницу у женщин.
На самом же деле секрет эффективности всех перечисленных средств заключается в том, что кандидоз обычно проходит сам по себе.
Но при таком «лечении»:
- симптомы будут сохраняться дольше
- присутствует риск присоединения неспецифической бактериальной инфекции
- может развиться бактериальный вагиноз, от которого лечиться придется месяцами или годами
- инфекция может прогрессировать с переходом в тяжелую форму
- повышается риск заражения других людей
- возможно развитие инвазивного кандидоза, если имеет место иммунодефицит
Поэтому при появлении признаков кандидоза влагалища лучше обратиться к доктору.
Молочница влагалища: куда обратиться
При появлении признаков молочницы, обращайтесь в нашу клинику. Здесь работают высококвалифицированные венерологи и гинекологи.
Врач проведет осмотр, оценит симптомы. Он возьмет мазки для микроскопического исследования.
Он возьмет мазки для микроскопического исследования.
При необходимости могут быть проведены диагностические тесты, направленные на:
- установление вида кандиды
- выявление сопутствующих ЗППП
- установление чувствительности грибка к антимикотикам
В нашей клинике успешно излечиваются даже тяжелые и рецидивирующие формы молочницы влагалища.
После курса терапии её эффективность подтверждается лабораторными методами.
При появлении молочницы влагалища обращайтесь к опытным гинекологам нашего медицинского центра.
Источник
Дата публикации 29 апреля 2020Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida.
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.

В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3][4].
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17].
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.

Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1].
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2].
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7].
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8][9].
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18], выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
- неосложнённый;
- осложнённый [10].
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища);
- вульвовагинит (воспаление влагалища и вульвы);
- цервицит (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена);
- уретрит (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11].
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2].
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1].

Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.

Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.

Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15].
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16].
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом;
- бактериальным вагинозом;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 104.
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15].
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты (“Тержинан”, “Полижинакс”, “Пимафукорт”, “Клион Д”, “Макмирор комплекс”);
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов.
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
- эконазол 150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней;
- “Клиндацин Б пролонг” один аппликатор крема на ночь вагинально в течение трёх дней;
- “Макмирор комплекс” одна свеча на ночь один раз в сутки в течение восьми дней;
- “Тержинан” одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
- флуконазол 150 мг один раз внутрь;
- итраконазол 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
- флуконазол 150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12].
Для профилактики кандидозного вагинита рекомендуется:
- отказаться от регулярного использования ежедневных прокладок и тесного синтетического белья;
- использовать средства гигиены на основе молочной кислоты для поддержания кислой среды влагалища;
- отказаться от спринцеваний;
- своевременно лечить заболевания мочеполовой, эндокринной и пищеварительной систем;
- избегать бесконтрольного приёма антибиотиков.
Источник
