Чем лечить уреаплазму с молочницей
365 просмотров
25 декабря 2019
Здравствуйте! Лечили в больнице сначала бронхит, потом пневмонию антибиотики, после выписки стали беспокоить влагалищные выделения и зуд. Сдала анализы, выявили уреаплазму и кандиды. Чем лечиться мне и мужу? Нужно ли пить антибиотики?
Возраст: 21
Хронические болезни: Несколько раз за жизнь был цистит
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте! Приложите пожалуйста обследования
Гинеколог
Здравствуйте! Результаты приложите! На фоне лечения антибиотиками упал иммунитет и появилась кандида, которая провоцирует молочницу
Гинеколог, Акушер, Детский гинеколог
Добрый день! Лучше всего вам сдать Фемофлор 16, для определения состояния микрофлоры влагалища , и сделать тест на ph влагалищных выделений. Тот результат,который вы приложили не информативен , эти микроорганизмы в норме живут во влагалище .Возможно у вас кандидоз,а возможно бактериальный вагиноз, лечение при этих заболеваниях разное.
Гинеколог, Инфекционист, Педиатр
Здравствуйте. Сдайте фемофлор 16 и по результатам адекватно лечиться
Гинеколог, Детский гинеколог
Здравствуйте. В вашем случае , чтобы определиться , требуется лечение или нет, необходимо дообследоваться. В анализе не указаны концентрации роста выявленных уреоплазма и Кандиды . Если рост незначительный, то и лечения не требуется.. а только заселение лактофлоры. Лучше или расширенный Флороценоз или Фемофлор 16.и по результатам назначать необходимое лечение
Терапевт
Здравствуйте, пимафуцин по 1 таб. 3 раза в день 7 дней, вам свечи 1 раз в день 7 дней, мужу мазь 2 раза в день 7 дней. Метронидозол обоим 500 мг по 1 таб 2 раза 10 дней. Вам советую для нормализации микрофлоры после лечения актигель вагинально на ночь. Здоровья вам и мужу!
Гинеколог
Добрый день! Уреаплазма и кандида условно – патогенная микрофлора, которая в норме встречается в половых путях. Поэтому важен количественный метод их определения. Самый лучший вариант сдать мазок на фемофлор 16, по нему будет понятно количественный уровень кандида и уреаплазмы, а так же другой микрофлоры которая может вызывать дисбактериоз. Важно это потому что уреаплазму надо лечить только в том случае если есть дисбактериоз ( по данному мазку это будет понятно). Что касается жалоб то скорей всего они обусловлены молочницей, так как для нее характерны такие проявления после лечения антибиотиками и прямо сейчас при таких жалобах уровень кандиды не так важен. Поэтому можете использовать любые свечи от молочницы, их много (варианты): ливорол по 1 свече на ночь 5-10 дней или клотримазол по 1 свече на ночь 6-10 дней или гинезол 7 по 1 свече на ночь 7 дней. Так же можно дополнительно выпить флуканазол 150 мг однократно. И этого пока будет достаточно. Мужа лечить пока не надо, если у него нет жалоб! А остальное лечение при необходимости по результату фемофлора.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Молочница
30 июля 2017
Настя, Радужный
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Уреаплазмоз относится к инфекциям мочеполовой системы, передающимся половым путем.
Уреаплазмоз встречается часто, но больные могут этого не знать, поскольку заболевание до определенного момента протекает без симптомов. При этом уреаплазмы поражают репродуктивную систему мужчин и женщин (бесплодие, осложнения беременности вплоть до мертворождения).
Уреаплазмоз также поражает новорожденных, поскольку инфекция проникает через плодные оболочки во время беременности. У детей он вызывает серьезные осложнения с возможным смертельным исходом (врожденное повреждение легких, бактериемия, менингоэнцефалиты).
Особенности возбудителя уреаплазмоза
Уреаплазмы – это бактерии, которые обычно содержатся в мочевыделительной и половой системе человека. Это паразитические внутриклеточные микроорганизмы, которые не могут жить без хозяина (человека или животного).
Уреаплазмы относятся к классу бактерий микоплазма (Mycoplasma). Выделяют два патогенных для человека вида уреаплазм Ureaplasma Parvum, Ureaplasma urealiticum (ниаболее патогенная), которые вызывают заболевания и на которые проводится лабораторная диагностика. Виды Ureaplasma включают самые маленькие известные организмы, которые могут размножаться. Бактерии обладают тропностью к слизистым мочеполовой системы.
Особенность уреаплазм – это микроорганизмы, занимающие промежуточное положение между одноклеточными и вирусами. Микроорганизм имеет мембрану, микрокапсулу, генетический материал (благодаря чему ее можно распознать). Однако, уреаплазма не содержит клеточной стенки, в этом ее уникальность, поскольку это делает ее устойчивой к некоторым распространенным антибиотикам (например, группа пенициллинов), поскольку механизм действия этих препаратов нацелен на разрушение именно клеточной стенки.
Бактерии уреаплазмы относятся к условно-патогенной микрофлоре, поэтому, как правило, живут в равновесии и большинстве случаев не вызывают заболеваний. Однако если их популяция растет при ослаблении иммунитета или воспалительных заболеваниях, они вызывают инфекции и проблемы со здоровьем.
Как передается уреаплазмоз?
Уреаплазмоз передается при половом контакте. Доказано, что заболеваемость урогенитальным уреаплазмозом выше у женщин с несколькими партнерами. Также уреаплазмоз передается внутриутробно от зараженной матери при беременности.
Уреаплазмоз может обнаруживаться у людей, которые еще не вступали в интимные отношения (дети младшего возраста и подростки). Причина появления уреаплазмоза в таких случаях не известна.
Как уреаплазмы вызывают болезни?
Микроорганизмы Ureaplasma прикрепляются к внешней стороне как реснитчатых, так и не ресничных эпителиальных клеток мочеполового тракта, вызывая поражение. Повреждение клеток может проходить либо прямым разрушением (например, выделяющейся перекисью водорода), либо опосредованным воздействием (могут вызвать иммунно-опосредованное повреждение тракта мочеполовой системы).
Вклад каждого из механизмов в развитие заболевания до сих пор неизвестен. Вероятно, в борьбе с инфекциями генитальной уреаплазмы важна реакция как клеточной, так и гуморальной иммунной системы. Когда происходит их сбой – развивается заболевание, но точные механизмы не совсем понятны.
![]() Уреаплазма
Уреаплазма
Каковы клинические проявления заражения уреаплазмозом?
Уреаплазма не вызывает симптомов, если она живет в равновесии с другими бактериями. Здоровая иммунная система обычно контролирует бактерии, не давая им вызвать инфекцию. Если популяция уреаплазмы увеличивается при ослаблении иммунитета, возникают патологические процессы, которые могут вызвать симптомы.
В подавляющем большинстве случаев генитальный уреаплазмоз протекает бессимптомно и выявляется только при обследовании на другие ИППП или при неудачном их лечении, или при поиске причины бесплодия.
Уреаплазмы вызывают целый ряд заболеваний и у мужчин, и у женщин. Возможные признаки инфекции уреаплазмы:
- У мужчин уретрит может проявляться необычными выделениями из уретры, у женщин – выделениями из влагалища или раздражением уретры, или дизурией у мужчин или женщин.
- Бактериальный вагиноз может вызвать неприятный запах или необычные дурно пахнущие выделения из влагалища, зуд во влагалище и вокруг него и жжение во время мочеиспускания.
- Эпидидимит чаще всего проявляется как односторонняя болезненность и припухлость придатка яичка. Может быть дискомфорт при эякуляции.
- Цервицит может привести к выделениям из влагалища, боли в области таза или диспареунии. Отмечаются межменструальные кровотечения. При осмотре органов малого таза отмечаются выделения из шейки, а при исследовании мазка обнаруживают обильный лейкоцитоз.
Распространенные осложнения уреаплазмоза
- Осложнения включают пиелонефрит, воспалительные заболевания органов малого таза, хориоамнионит, послеродовую лихорадку, мертворождение, преждевременные роды. Более редкие осложнения включают менингит, абсцесс мозга, эндокардит, раневые инфекции и бактериемию.
- Воспалительные заболевания органов малого таза – это клинический диагноз. Многие случаи могут быть бессимптомными или иметь только минимальные симптомы. Классические симптомы включают лихорадку, тазовую боль или боль в нижней части живота и одно или несколько из следующих состояний при обследовании таза: болезненность матки, придатков.
- Клинические проявления пиелонефрита включают лихорадку, дизурию, боли в животе и/или спине, а также чувствительность к перкуссии реберно-позвоночного угла на пораженной стороне. Возможна гематурия.
- Воспаление предстательной железы. Простатит может вызывать боль во время мочеиспускания, мутную или кровавую мочу, затруднение мочеиспускания, боль в области половых органов и срочную потребность в мочеиспускании.
- Эндометрит. Воспаление слизистой оболочки матки может вызвать боль в области таза, ненормальное влагалищное кровотечение или выделения и лихорадку. Эндометрит может быть вызван различными бактериями, но инфекция уреаплазмы в анамнезе повышает риск.
- Камни в почках. В некоторых случаях уреаплазма может играть роль в образовании камней в почках. При обострении нефролитиаза отмечаются сильные боли в области малого таза, нижней части спины, живота, лихорадки, трудности с мочеиспусканием и мутную, кровянистую или дурно пахнущую мочу.
- У беременных с хориоамнионитом отмечается лихорадка и боли в животе или в области таза.
![]() Уреаплазмоз
Уреаплазмоз
Уреаплазмоз у беременных и новорожденных
К уреаплазмозу более склонны недоношенные новорожденные. Особенно тяжело он протекает при рождении малыша с весом менее 1 кг.
У новорожденных при инфицировании уреаплазмой могут развиться:
- воспаление легких;
- менингоэнцефалит;
- бактериемия;
- повреждение легочной ткани, нарушение дыхания.
При заражении уреаплазмозом во время беременности происходит:
- разрыв плодных оболочек;
- непроизвольный выкидыш;
- преждевременное прерывание беременности;
- рождение мертвого ребенка.
Беременным женщинам необходимо проходить обследование на наличие уреаплазмоза, поскольку своевременное его выявление и лечение предотвращают развитие этих осложнений.
Уреаплазмоз и бесплодие
При обследовании в поиске причин бесплодия бактерии уреаплазмы обнаруживаются у обоих полов.
Конкретный тип Ureaplasma, который называется Ureaplasma urealyticum выявляется чаще у женщин с необъяснимым бесплодием. Он также связан с более высоким риском бесплодия у мужчин, поскольку влияет на качество сперматозоидов и нарушает их способность двигаться.
Другой тип, Ureaplasma parvum, не вызывает таких осложнений. Однако рекомендуется проводить обследование на него вместе с U. urealyticum, поскольку инфекция половых путей вызывает около 15% случаев бесплодия у мужчин.
Женщины с необъяснимым бесплодием должны провериться на наличие уреаплазмоза, поскольку он вызывает инфекцию, которая затрудняет беременность.
Обследование на уреаплазмоз необходимо:
- при признаках воспалительного процесса урогенитального тракта у мужчин и женщин;
- при диагностике бактериального вагиноза;
- при донорстве спермы;
- при обследовании на бесплодие;
- при невынашивании беременности, непроизвольных выкидышах.
Как диагностируется уреаплазмоз?
Диагностика уреаплазмоза проводится в лаборатории при помощи исследования образцов материала. Они включают: соскоб (не выделения, уреаплазма паразитирует внутриклеточно) слизистой оболочки влагалища, матки, уретры или исследуется образец первой утренней мочи (молекулярно-биологическими методами).
- Микроскопия для диагностики уреаплазмоза не применяется, поскольку микроорганизм имеет очень маленький размер и его не увидеть под микроскопом. К тому же эти организмы лишены клеточных стенок, поэтому на них невозможно выполнить окрашивание по Граму. Микроскопия проводится только для оценки состояния микрофлоры влагалища и степени лейкоцитоза.
- Культура узкоспециализирована и доступна в ограниченных лабораториях. Образцы должны быть немедленно помещены в бульон до того, как они высохнут. После начальных исследований для определения рН, которые помогают дифференцировать эти организмы (например, от M. pneumoniae), следуют испытания в средах с кровяным агаром, которые содержатся в среде с 95% азота и 5% СО 2. Следует отметить, что культуральное исследование на уреаплазмоз позволяет определить только количество уреаплазм, основанное на способности этих организмов расщеплять мочевину до аммиака или аргинин. Это не является условием для постановки диагноза. Бактериологический метод применяется для определения чувствительности уреаплазмы к препаратам.
- ПЦР. Для диагностики уреаплазмоза применяются ПЦР-анализы, основанные на выявлении специфических участков ДНК микроорганизмов. Исследуются в основном образцы мочи. Чувствительность составляет до 95%, специфичность до 95%. Чувствительность с использованием вагинальных мазков несколько меньше – составляет 86%, но показатель намного выше, чем при использовании других методов. ПЦР – единственный метод рекомендованный для выявления инфекции уреаплазмы.
![]() Уреаплазма диагностика
Уреаплазма диагностика
Дифференциальная диагностика уреаплазмоза проводится в отношении:
- других патогенных и условно-патогенных микроорганизмов (трихомониаза, микоплазмоза, гонореи), поскольку уреаплазмоз вызывает неспецифичные симптомы инфекции;
- урогенитального кандидоза;
- генитального герпеса.
Как лечится уреаплазмоз?
При инфекциях уреаплазмы необходима антибиотикотерапия. Однако против этих бактерий эффективны только определенные антибиотики. Выбор антибиотика зависит от заболевания, чувствительности микроорганизмов и от того, кто лечится, так как некоторые антибиотики не применяются для беременных или новорожденных.
Инфекции мочевыводящих путей или половых органов, вызванные уреаплазмой, лечат доксициклином (рекомендуемый препарат), джозамицином или азитромицином. Если бактерии не реагируют на эти препараты, можно использовать эритромицин или фторхинолоны.
- Новорожденных с заболеваниями, вызванными уреаплазмой, лечат эритромицином. До 3-х месяцев 40мг/кг массы тела в сутки, после – 50 мг/кг массы тела в сутки (дозировки могут быть удвоены в зависимости от тяжести заболевания).
- Также у новорожденных при уреаплазмозе применяется джозамицин (суточная доза 50 мг/кг массы тела, разделенная в три приема), но недоношенным джозамицин не назначается.
- Лечение антибиотиками беременной снижает риск уреаплазменной инфекции у новорожденного. Уреаплазмоз лечится на любом сроке беременности. Чаще назначается джозамицин по 0,5г три раза вдень 10 дней. Беременные женщины с преждевременным разрывом оболочек лечатся макролидными антибиотиками. К ним относятся кларитромицин, азитромицин и эритромицин. Доза этих препаратов подбирается индивидуально в зависимости от осложнения.
- Доксициклин является препаратом выбора для U. urealyticum. Продолжительность и доза варьируются в зависимости от места заражения и обычно являются сочетанием с другими антибиотиками. Примеры включают доксициклин 100 мг два раза в день в течение 14 дней (как часть комбинированной схемы лечения воспалительных заболеваний органов малого таза) и доксициклин 100 мг перорально два раза в день в течение 7 дней при неосложненном негонококковом уретрите у мужчин.
- Азитромицин также применяется для лечения уреаплазмоза. Однако лечение более длительное по сравнению с микоплазмозом (пятидневный курс по 0,5 г ежедневно). Возможно сочетание с другими антибиотиками.
- В некоторых исследованиях до 10% изолятов были устойчивы к тетрациклинам, включая доксициклин. Если доксициклин не может быть использован в качестве терапии первой линии, альтернативы включают фторхинолоны.
- Клиндамицин не активен против видов уреаплазмы, поэтому не применяется.
Во время антибиотикотерапии назначаются препараты для восстановления микрофлоры внутрь. Местные гинекологические пробиотики обязательно назначаются женщинам при лечении бактериального вагиноза, вызванного уреаплазмой, а также при уретрите и вагините.
При отсутствии эффекта от лечения и сохранении симптомов проводится повторное обследование с обязательным исследованием уреаплазм культуральным методом на чувствительность к антибиотикам.
Некоторые источники указывают на необходимость продления курса рекомендованного антибиотика, но лучше его сменить или скомбинировать после определения чувствительности, поскольку возможна резистентность уреаплазм к препаратам.
Также проводится исследование на наличие других патогенных микроорганизмов, если оно не было проведено ранее.
Прогноз и профилактика уреаплазмоза
Перспективы развития уреаплазменной инфекции зависят от того, какие проблемы со здоровьем она вызывает, и от степени тяжести заболевания. При своевременной диагностике и лечении прогноз благоприятный, поскольку антибиотики эффективны против бактерий Ureaplasma и устраняют инфекции, если принимать их по назначению.
Для профилактики уреаплазмоза беременные женщины должны регулярно посещать акушера-гинеколога для дородовых осмотров и должны озвучивать любые необычные симптомы. Это может помочь избежать каких-либо осложнений для матери или ребенка.
От передачи и заражения уреаплазмозом в 100% случаев защищает только воздержание от полового контакта. Но в современном мире это невозможно, поэтому предотвратить передачу уреаплазмы помогут использование барьерных методов контрацепции (женские и мужские презервативы), тщательный выбор партнера, моногамные отношения.
Так как многие люди могут иметь уреаплазмоз без интимных отношений, поэтому важное значение для поддержания здоровья урогенитального тракта имеет периодическое профилактическое обследование.
Кроме того, уреаплазма считается оппортунистической бактерией, что означает, что она встречается как у здоровых людей, так и у людей с определенными заболеваниями. Оппортунистические бактерии могут быть причиной заболеваний, особенно когда стресс, болезни и нездоровый образ жизни ослабляют иммунную систему и позволяют уреаплазме размножаться и вызывать патологический процесс.
Получение лечения от заболеваний и регулярные осмотры у специалистов помогают при уреаплазмозе предотвратить возникновение осложнений.
Источник
Что такое уреаплазмоз
Уреаплазмоз — это превышение титра условно-патогенных бактерий — уреаплазм. В норме этот титр не должен превышать 10*4 КОЕ/мл. В микрофлоре здорового человека преобладают лактобактерии, но при дисбиозе могут преобладать гарднереллы, стафилококки и уреаплазмы.
Симптомы заболевания неспецифичны и зависят от пораженного отдела мочеполовой системы. Чаще всего воспаляется мочеиспускательный канал или мочевой пузырь, что проявляется болезненными ощущениями при мочеиспускании и появлением слизистых выделений из уретры. При этом патологический процесс может распространяться и на другие органы. Важная оговорка: уретрит и другие воспалительные заболевания органов малого таза (ВЗОМТ) могут вызывать самые разные бактерии, но уреаплазмоз диагностируют только в том случае, если воспалительные симптомы вызваны именно бактериями Ureaplasma.
Цитата из книги акушера-гинеколога Ольги Белоконь «Я – женщина»
«Уреаплазмы не лечат и не выявляют. Это условные патогены, которые в норме есть у большинства женщин во влагалище. На беременность они не влияют, к выкидышам не приводят, бесплодие не вызывают. Лечить нужно болезни, например бактериальный вагиноз, а также микоплазму гениталиум».
Распространенность заболевания
Уреаплазмоз опасен для женщин в первую очередь развитием уретрита, цервицита, вагинита и ВЗОМТ. Согласно статистике, воспалительные заболевания органов малого таза являются причиной обращения в женскую консультацию в 65% наблюдений. При этом пациентки с ВЗОМТ — это 30% от общего числа проходящих лечение в стационаре. Распространенность сальпингита (воспаление маточных труб) и оофороита (воспаление яичников) по РФ составляет 1236 на 100 000 женщин.
В США каждый год регистрируют не менее 1 000 000 случаев ВЗОМТ. Этими заболеваниями страдают в основном женщины 17-28 лет, ведущие активную половую жизнь и не прибегающие к барьерным методам контрацепции.
Возбудитель
На сегодняшний день микробиологи выделяют 14 видов уреаплазм, однако потенциальную угрозу для человека представляют только Mycoplasma hominis, Ureaplasma urealyticum (T 960) и Ureaplasma parvum. Именно эти виды бактерий способны вызывать воспалительные заболевания уретры и органов малого таза.
Отдельного упоминания заслуживает Mycoplasma genitalium — этот микроорганизм встречается реже, но обладает высокой патогенностью и устойчивостью ко многим группам антибиотиков. Передается преимущественно половым путем, хотя заражение не исключено и при контакте с кровью больного. Среди микоплазм безусловным возбудителем ЗППП признана только микоплазма гениталиум. Ее обнаружение — диагноз, требующий лечения обоих партнеров.
Уреаплазмы обладают чрезвычайно неприятной особенностью: будучи внутриклеточными паразитами, они проникают в мембраны клеток половых органов, что существенно усложняет борьбу с ними. Дело в том, что при обнаружении активности чужеродных клеток (антигенов) наш организм формирует так называемый иммунный ответ — он вырабатывает антитела, которые уничтожают болезнетворных агентов. Однако если эти агенты надежно укрылись в клетках организма, как это делают уреаплазмы, у антител возникает своего рода когнитивный диссонанс: вроде, клетки свои, хотя и какие-то подозрительные. Атаковать или нет? Обычно антитела выбирают второй вариант, что вполне логично приводит к неэффективности иммунного ответа.
Перечисленные выше виды уреаплазм называют условно-патогенными потому, что они входят в состав естественной микрофлоры мочеполовых путей, и в обычных обстоятельствах никак о себе не напоминают. Однако существуют факторы, благодаря которым уреаплазмы способны создавать своему носителю (то есть человеку) массу неприятностей. Например, если титр уреаплазмы превышает верхнюю границу нормы (она составляет 10*4 КОЕ/мл), может начаться воспалительный процесс на слизистых урогенитального тракта со всеми вытекающими последствиями.
К условным патогенам, которые живут во влагалище здоровых женщин, относятся:
- Mycoplasma hominis (микоплазма хоминис),
- Ureaplasma urealyticum (уреаплазма уреалитикум),
- Ureaplasma parvum (уреаплазма парвум),
- влагалищная гарднерелла,
- кишечная палочка,
- лептотрикс,
- стафилококки,
- стрептококки,
- энтерококк, клебсиелла.
Их выявление в организме не говорит о болезни. Лечить их следует только в контексте воспалительных заболеваний органов малого таза.
Способствующие факторы
Развитию воспалительных заболеваний на фоне уреаплазмоза способствуют также дополнительные факторы:
- ослабление иммунитета,
- частая смена половых партнеров, ведущая к нарушению микрофлоры половых органов,
- регулярные стрессы,
- вредные привычки,
- беременность,
- аборт,
- незащищенный секс,
- прием гормональных препаратов,
- наличие венерических заболеваний в анамнезе,
- спринцевания,
- использование щелочных средств для интимной гигиены.
Многие женщины особенно уязвимы перед инфекцией в период беременности, так как с наступлением беременности активность значительно иммунитета снижается.
Пути передачи
Наиболее распространенный способ передачи уреаплазм — половой. Риск заражения существует даже при орально-генитальном контакте. Также возможно инфицирование при родах от матери ребенку — в медицине это называется вертикальным путем передачи инфекции. Бытовой путь передачи специалисты расценивают как маловероятный, поскольку уреаплазмы неустойчивы во внешней среде и вне клеток организма-носителя быстро погибают.
Формы заболевания
Существует две основные формы течения уреаплазмоза:
- Острая. Встречается сравнительно редко. При этой форме клиническая картина прослеживается достаточно четко: возникают ярко выраженные симптомы воспаления органов малого таза, которые часто сопровождаются явлениями интоксикации.
- Хроническая. Эта форма встречается намного чаще. Симптомы выражены слабо, а зачастую и вовсе отсутствуют. Хроническое течение опасно тем, что болезнь труднее выявить, а запоздалое лечение всегда чревато тяжелыми осложнениями.
Осложнения
В большинстве наблюдений вызванные уреаплазмозом заболевания протекают бессимптомно. Это не дает возможности вовремя начать лечение и приводит к осложнениям. Воспаление на фоне уреаплазмоза у женщин может вызвать следующие последствия:
- развитие восходящих ВЗОМТ (цервицит — рис. 1, сальпингоофорит),
- бесплодие — как следствие перечисленных выше заболеваний,
- прерывание беременности и врожденные патологии у ребенка,
- сужение уретры как результат разрастания в ее просвете рубцовой ткани (сопровождается ухудшением оттока мочи).
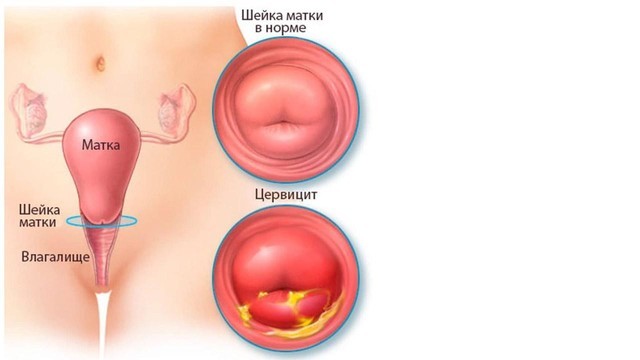 Рисунок 1. Воспаление шейки матки или цервицит — одно из частых заболеваний, ассоциированных с уреаплазмозом. К типичным симптомам цервицита относят белые, сероватые, желтые или кровянистые выделения из влагалища, боль во время секса, тазовые боли, болезненность при мочеиспускании. Источник: Mayo Clinic
Рисунок 1. Воспаление шейки матки или цервицит — одно из частых заболеваний, ассоциированных с уреаплазмозом. К типичным симптомам цервицита относят белые, сероватые, желтые или кровянистые выделения из влагалища, боль во время секса, тазовые боли, болезненность при мочеиспускании. Источник: Mayo Clinic
Опасность при беременности
Вследствие ВЗОМТ, вызванных повышением титра уреаплазмы, возможны преждевременные роды, замершая беременность и самопроизвольное прерывание беременности. Для ребенка также есть риск возникновения врожденных патологий.
Что будет, если не лечить
При отсутствии лечения уреаплазмоз может вызвать воспалительные процессы в матке, маточных трубах, яичниках. Образование рубцовой ткани внутри и снаружи маточных труб, в свою очередь, делает их непроходимыми и влечет за собой бесплодие. Недолеченные воспалительные заболевания могут также становиться причиной внематочной беременности и хронических болей в малом тазу и животе. Наконец, любая мочеполовая инфекция увеличивает риск развития рака шейки матки.
Симптомы у женщин
Симптомы будут зависеть от заболевания, которое вызвал уреаплазмоз. У женщин воспалительные процессы обычно затрагивают влагалище и мочеиспускательный канал. Наиболее распространенные признаки:
- ощущение зуда или жжения во влагалище,
- неприятные ощущения в уретре,
- боль при мочеиспускании,
- обильные слизистые выделения.
При бессимптомном течении все эти проявления будут смазаны, а большинство может отсутствовать вовсе. Однако даже слабо выраженные симптомы должны стать поводом для обращения к врачу. Если этого не сделать вовремя, болезнь может перейти в хроническую форму и вызвать осложнения.
Если не начать лечение вовремя, инфекция поднимается в матку. В этом случае возникают новые симптомы:
- нарушение менструального цикла,
- тянущая боль в нижней части живота, которая может усиливаться во время полового акта,
- в слизистых выделениях появляются примеси крови или гноя,
- слабость и повышение температуры тела.
Как узнать, нарушена ли микрофлора влагалища
Состояние микробиоценоза влагалища можно оценить с помощью специальных рН-полосок, которые продают в аптеках. Полоску нужно погрузить во влагалищную жидкость, после чего она изменит цвет в зависимости от того, насколько кислой является среда во влагалище (рисунок 2).
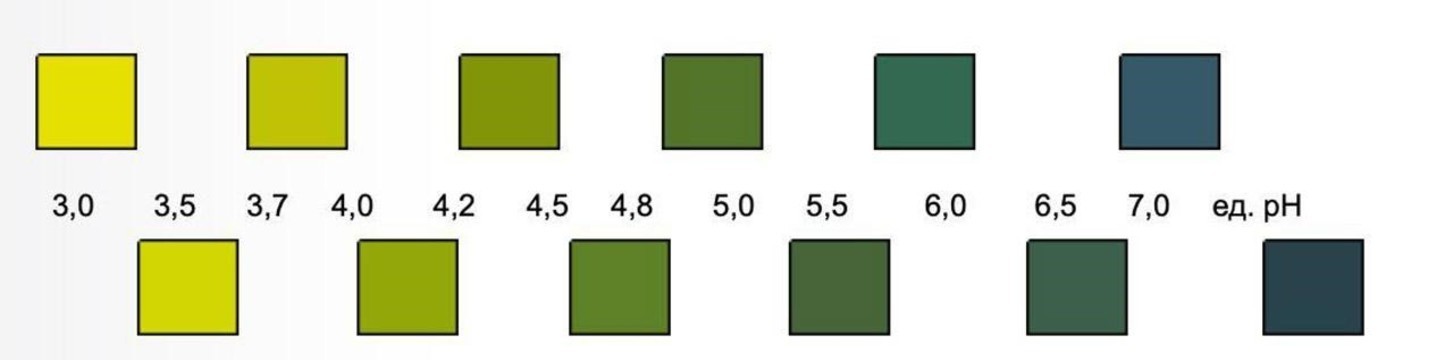 Рисунок 2. Цвет рН-индикатора соответствует показателю уровня рН влагалищной жидкости. Источник: biomedservice.ru
Рисунок 2. Цвет рН-индикатора соответствует показателю уровня рН влагалищной жидкости. Источник: biomedservice.ru
Нормальные показатели рН для влагалищной жидкости: 3,7 — 4,5. Превышение этих значений говорит о наличии дисбиоза, вызванного преобладанием в организме условно-патогенных бактерий. В этом случае стоит обратиться к врачу. Если симптомы присутствуют, а уровень рН влагалища остается нормальным, причиной неприятных ощущений может быть кандида или “молочница”.
Диагностика
Поводом для начала диагностики уреаплазмоза у женщин могут стать:
- симптомы уретрита, цистита, вагинита и ВЗОМТ,
- неудачные попытки забеременеть,
- преждевременные роды.
Для диагностики применяют следующие методы:
Бактериологический посев (культуральный метод)
Сперва делается мазок из уретры, влагалища или шейки матки. Затем полученные биоматериалы помещают в питательную среду, благоприятную для размножения бактерий, на несколько суток. Метод позволяет определить концентрацию бактерий. Если титр не превышает 10*4 КОЕ/мл, женщина считается носителем уреаплазмы. Если же показатель выше, и при этом есть симптомы воспаления уретры или органов малого таза, назначают медикаментозное лечение. Преимущество бакпосева заключается в возможности проведения тестов на чувствительность уреаплазм к антибиотикам — это существенно облегчит выбор препаратов при лечении.
Полимеразная цепная реакция (ПЦР)
Этот метод определяет наличие чужеродных бактерий по их ДНК. Поскольку у каждого микроорганизма она индивидуальна, то специфичность метода приближается к 100%. Однако у него есть и свои недостатки. Во-первых, такая диагностика обходится довольно дорого; а во-вторых, метод не позволяет точно установить количественный показатель уреаплазм. Это означает, что для контроля лечения он практически бесполезен.
Флороценоз
Этот метод также задействует ПЦР, однако позволяет определить и количественный показатель.
Прямая иммунофлюресценция (ПИФ) и иммунофлюоресцентный анализ (ИФА)
Эти методы применяются реже. Главное их преимущество — простота исполнения и низкая себестоимость. Но есть и существенный недостаток — точность редко превышает 70%. Поэтому в настоящее время специалисты почти перестали использовать их в диагностике уреаплазмоза.
Дополнительно назначают следующие исследования:
- анализ крови (лейкоцитоз),
- кольпоскопия (очаги воспаления),
- уретроскопия (слизистая воспалена),
- УЗИ органов малого таза (очаги воспаления).
Лечение
При уреаплазмозе лечение направлено на эрадикацию, то есть искоренение возбудителя. Поэтому основу терапевтического курса составляют антибактериальные препараты.
Антибиотики
Как мы уже знаем, уреаплазмы склонны к клеточному паразитированию. А это означает, что они проявляют высокую устойчивость не только к антителам, но и к некоторым группам антибиотиков. Пенициллины и цефалоспорины для уреаплазм не представляют угрозы, а потому в лечении не используются. Наименьшую устойчивость эти микроорганизмы проявляют к макролидам и частично — к тетрациклинам. Лучше всего в лечении уреаплазмоза себя зарекомендовали следующие препараты:
- джозамицин (группа макролидов),
- азитромицин (группа макролидов),
- доксициклин (группа тетрациклинов).
Продолжительность курса во многом зависит от выраженности симптомов и результатов лабораторных анализов. В среднем он составляет 10-14 дней.
Важно! Во время курса антибиотиков назначают пробиотики для нормализации баланса кишечной флоры. Средняя продолжительность курса их приема — 1-2 месяца.
Наиболее эффективными в настоящее время считаются следующие препараты:
- Максилак,
- Бифиформ,
- Бактистатин,
- Бифидумбактерин,
- Линекс.
Ранее при лечении уреаплазмоза практически повсеместно применялись иммуномодулирующие препараты. Однако с точки зрения доказательной медицины их применение не имеет достаточных оснований.
Физиотерапия
Физиотерапевтические методы расцениваются как вспомогательные в контексте базового курса лечения, однако «вспомогательные» не означает «бесполезные». Физиопроцедуры помогают улучшить трофику тканей, дают противовоспалительный, иммуномодулирующий, бактерицидный и обезболивающий эффект. Наиболее распространенные методы:
- Озонотерапия — использование насыщенного озоном физраствора.
- Магнитотерапия — применение магнитных полей высокой и низкой частоты.
- Лазеротерапия — воздействие на паховую зону (именно в случае лечения последствий уреаплазмоза) низкоинтенсивным лазерным излучением.
- Электрофорез — возд
