Белые прыщики при молочнице

Традиционная терапия сыпи во влагалище
Болезнь возникает вследствие понижения защитных свойств иммунитета. Главный способ передачи – незащищенный половой акт. К основным причинам, способствующим болезни, относятся следующие:
- Долгое употребление контрацептивов – прием любых оральных средств контрацепции свыше 2 – 3 лет понижает иммунитет, провоцирует развитие молочницы.
- Прием ряда лекарственных препаратов – сюда входят антибиотики, кортикостероиды, иммунодепрессанты. Долгий курс лечения такими средствами должен быть обязательно прописан врачом. Чтобы избежать хронической молочницы, следует параллельно с сильными препаратами принимать лекарственные средства, нормализующие микрофлору в организме.
- Стрессовые ситуации – длительное нервное напряжение истощает организм человека, способствует развитию кандидоза при первом возможном случае.
- Беременность – будущие мамы зачастую страдают от молочницы. Это связано с тем, что при вынашивании ребенка изменяется гормональный баланс. Молочница особенно проявляется в третьем триместре беременности.
- Генитальный кандидоз встречается у подавляющего большинства людей, болеющих СПИДом, туберкулезом, сахарным диабетом и другими хроническими заболеваниями.
- Развивается после перенесенной химиотерапии у больных онкологическими заболеваниями.
Спровоцировать описываемый процесс способны разные факторы. Среди них есть и внешние, и внутренние раздражители.
К первым можно отнести:
- пренебрежение правилами личной гигиены или чрезмерное употребление уходовых средств;
- ношение плотного синтетического белья (оно формирует эффект бани, чрезмерное потоотделение стимулирует рост болезнетворной микрофлоры);
- гормональные изменения, связанные с половым созреванием, с климаксом или с менструальным циклом;
- длительный прием пероральных контрацептивов;
- психоэмоциональное перенапряжение.
К внутренним раздражителям относятся инфекции, передающиеся половым путем. В этом случае появление прыщей во влагалище является сопутствующим симптомом. Помимо него, есть еще и другие проявления клинической картины, характерные для каждого конкретного заболевания. Что может дать толчок появлению очагов поражения в этом случае?
- Генитальный герпес. Причиной его развития становится инфицирование вирусом герпеса первого или второго типа. На внутренней стороне влагалища, в области шейки матки, вокруг ануса, на коже ягодиц и во рту появляются высыпания в виде пузырьков (маленьких красных прыщиков), заполненных полупрозрачной жидкостью. Процесс ее формирования вызывает сильнейший зуд. Со временем пузырьки вскрываются, на их месте образуются кровоточащие эрозии. Когда они заживают, образуется красная корочка. На протяжении всего течения инфекции наблюдается увеличение количества выделений из влагалища, больная может жаловаться на появление симптомов лихорадки, на увеличение региональных лимфатических узлов.
- Грибковая инфекция. Для ее развития характерно появление во влагалище сыпи красного оттенка, покрытой белым налетом, обильных выделений творожистой консистенции, имеющих кисловатый запах, смешанный с запахом сырости.
- Хламидиоз. При нем появление во влагалище высыпаний, похожих внешне на прыщи, не характерно, но инфекция нередко становится причиной вторичной бактериальной инфекции. И уже тогда на слизистой вульвы формируются характерные очаги поражения.
В интимной зоне у женщины могут появляться прыщики разной формы, разного вида. Эти критерии положены в основу существующей классификации. Наиболее полно она отображена в следующей таблице.
| Название вида | Причина появления | Клинические проявления |
| Пупырышки | Аллергия на использование средств гигиены или на ношение одежды, постиранной порошками | Пупырышки имеют розовый цвет, размеры каждого элемента не превышает 2 мм. Их появление на половых губах и на влагалище не доставляет ощутимого дискомфорта. Пупырышки сами исчезают при исключении агента провокатора |
| Белые гнойные прыщики | Раздражение после эпиляции, ношения белья, сшитого из синтетических тканей. Развитие заболеваний, передающихся при незащищенных половых актах. Переохлаждение | Образования имеют гнойную головку белого цвета. Устранение причины образования приводит к избавлению от проблемы, но если белые прыщи долгое время не сходят, нужно обращаться за медицинской помощью |
| Белые точки | Возникает такое явление по причине скопления вокруг волосяных фолликулов омертвевших клеток эпидермиса | Появляются чаще всего на половых губах. Их поверхностный слой становится похожим на «гусиную кожу». Если по поверхности губ провести руками, на ощупь она окажется шершавой. |
| Красные прыщи | Часто появляются на месте роста нового волоска | Выглядят как уплотнения, имеющие форму горошины. Располагаются вокруг волосяных фолликулов. Их появление вызывает выраженную болезненность. Иногда процесс формирования красных прыщей сопровождается нагноением. Оно происходит внутри кожного покрова |
| Черные точки | Закупорка сальных желез | В закрытой поре начинает скапливаться подкожное сало. Оно смешивается с частичками пыли и грязи и превращается в черную пробку |
| Внутренний прыщ | Повреждение кожных покровов во время бритья, инфицирование раны бактериями, являющимися частью условно-патогенной флоры влагалища | Болезненный комок, который формируется в подкожных слоях, постепенно она начинает гноиться, кожа вокруг него воспаляется и отекает |
| Гнойный прыщ | Гормональные перестройки в период полового созревания или климакса, простуды, воспаление бартолиновых желез, бактериальная инфекция, вульвовагинит | Образование с белой головкой с гноем внутри. Ткани вокруг него воспалены и отечны, созревание гнойника вызывает сильную боль |
Лечение прыщей без устранения причины поражения вульвы бесполезно. Поэтому при составлении терапевтической схемы учитываются три составляющие.
Необходимо:
- произвести комплекс мер, направленных на устранение фактора-провокатора;
- подобрать лекарственные средства, чье действие способно помочь улучшить общее состояние организма;
- обеспечить местное лечение прыщей.
Составление плана этиотропной терапии производится с учетом расшифровки произведенных анализов. При наличии зуда, назначаются антигистаминные средства. При гнойных процессах -противовоспалительные препараты.
Наружное лечение подразумевает применение вагинальных свечей или нанесение мазей, в составе которых есть стероидные гормоны (гидрокортизон).
Клиническая картина Генитального кандидоза
Генитальный кандидоз сопровождается рядом неприятных симптомов:
- В начале заболевания женщина чувствует зуд, локализованный в области половых губ, влагалища. Со временем жжение усиливается. Оно особенно ощущается ночью, мешая сну, и во время менструального цикла.
- Отечность слизистой оболочки. При осмотре можно заметить припухлость и покраснение влагалища, клитора, малых половых губ.
- Характерные выделения – они могут быть обильными и редкими. Обычно это белые выделения, по консистенции похожие на творог. Но оттенок может варьироваться и от желтого цвета до коричневатого. Выделения могут быть и жидкими, но в них будут видны белые, одиночные вкрапления, похожие на крупинки манки или творога. Возможен неприятный запах.
- Слизистые оболочки покрываются налетом (серого или белого цвета). Форма налета зависит от степени заболевания. Зачастую на слизистой появляются трещины, они могут кровоточить.
- При запущенном заболевании вся слизистая покрывается налетом, под которым видны язвочки и эрозии;
- Если пациент болеет первично-стертой формой генитального кандидоза, то признаки практически отсутствуют. Женщины даже не подозревают, что это молочница.
У мужчин молочница на половом члене может протекать бессимптомно. Этот случай опасен тем, что больной не подозревает о болезни и является ее переносчиком. После незащищенного сексуального контакта он непременно заразит свою партнершу.
Кандидоз характеризуется болезненностью половых актов, особенно от болевых ощущений страдают женщины. Вследствие этого фактора у обоих партнеров снижается сексуальное влечение.
Подходы к лечению
- Первым шагом является консервативные методы, иногда они могут стать единственными. Его применяют во всех случаях, кроме обширных форм и злокачественного перерождения.
- Основу составляют иммуномодуляторы, которые назначаются после специальных анализов: определение иммунного статуса, чувствительности к препаратам отдельных клеток системы иммунитета.
- Используются такие препараты: циклоферон, интерферон человеческий, лейкинферон, виферон, кипферон, реаферон. Современные препараты получены путем генной инженерии, они работаю на системном уровне;
- Индукторы выработки интерферона. С помощью анализа на интерфероновый статус определяют показания для того или иного препарата: иммунофан, тамерит, ларифан, неовир;
- Специфические препараты, обладающие противовирусным действием. К ним относят алпиразин;
- Иммуномодуляторы. Это деринат, вобензим, ликопид;
- Отдельно рассматриваются хирургические методы терапии микропапилломатоза в области преддверия влагалища, шейки матки и других органов репродуктивной системы. Для химической коагуляции используется солковагин, кондилин и подофиллин.
Эффективен метод при малых по размеру единичных образованиях. Другими эффективными методами являются криодеструкция, электрокоагуляция, использование хирургического лазера (плоские и сливные кондиломы). В сложных ситуациях и обширном поражении используют радионож, иссечение скальпелем.
Автор статьи: Анна Дербенева
Молочница приносит много неприятностей, доставляя дискомфорт и женщинам, и мужчинам. Но эта болезнь достаточно хорошо поддается терапии. В фармакологии существует много таблеток, свечей, мазей и прочих препаратов, которые активно борются с заболеванием.
При лечении молочницы используются лекарственные препараты следующих рядов:
- Антибиотики ряда триазолов – действенные средства, симптомы уходят уже после первого приема, но врачи рекомендуют выпить повторную капсулу через 5 дней, чтобы избежать повтора молочницы. Основные препараты этого ряда – «Флюкостат», «Дифлюкан», «Микосист». Обычно таблетки выпускают в дозировке 150 миллиграммов.
- Антибиотики полиенового ряда – курс лечения препаратом составляет 10 дней. Главные представители: «Нистатин», «Бифоназол».
- Антибиотики ряда макролидов – эти медицинские средства обладают широким спектром действия. Их можно принимать внутрь, исходя из рекомендации врача. Курс лечения составляет 10 дней. Наиболее известные препараты «Пимафуцин» и «Натамицин».
- Комбинированные лекарственные вещества – это самые востребованные препараты, они совмещают в себе несколько видов антибиотиков. Могут идти в виде мазей или свечей. Зачастую в их состав входят глюкокортикостероиды – вещества, оказывающие быстрое противовоспалительное действие. Эта категория представлена «Тержинаном», «Октицил», «Полижинаксом».
Дозировка лекарственного средства зависит от каждого конкретного случая и прописывается врачом в индивидуальном порядке.
Большинство препаратов, уничтожая грибки, подавляет и нормальную микрофлору влагалища. Поэтому при лечении следует принимать средства, которые восстанавливают нормальный уровень лактобактерий. Зачастую молочница поражает не только репродуктивные органы, но и кишечник.
При обнаружении молочницы следует пройти курс лечения обоим сексуальным партнерам. Терапия одного партнера бессмысленна, поскольку после незащищенного полового акта второй человек снова заразится молочницей.
Бабушкины рецепты тоже помогают пациентам. Но их следует сочетать с лекарственными препаратами.
Возможные осложнения
Появление новообразований почти всегда проходит без симптомов, так как папилломы не нарушают физиологии и не видны без специального осмотра. Незначительные проявления могут быть в виде болей внизу живота при мочеиспускании.
Если кондиломы образовались у входа во влагалище, то они будут заметны, напоминая сосочки или узелки мелких размеров. Цвет их телесный, розоватый. Кроме этого, образования могут распространиться на кожу промежности, по внутренней стороне бедра, вокруг ануса, на шее.
Кондиломы формируются не только на коже и слизистых преддверия влагалища, но и на слизистой оболочке шейки матки, в виде пупырышек на стенках влагалища, а также на малых и больших половых губах.
Одновременно при осмотре может быть выявлена эрозия или участки дисплазии на слизистой шейки матки.
Генитальный кандидоз повышает риск развития воспалительных заболеваний органов малого таза у женской половины населения. В случае, когда молочницей болеет беременная женщина, то у нее повышается риск преждевременных родов, рождение малыша с маленькой массой тела. К тому же, проходя по родовым путям, новорожденный может заразиться молочницей.
Кандидоз у мужчин ведет к развитию простатита. Возможно появление кандидозного уретрита и баланопостита.
Дифференциальная диагностика
Иногда внешние проявления высыпаний могут вводить в женщину в заблуждение. Только опытный врач способен по внешнему виду определить, что появилось во влагалище: прыщ или более серьезное образование.
Дифференцировать обычный воспалительный процесс нужно от таких патологий:
- Киста. В отличие от прыщей кисты похожи на шишки, имеющие мешковатую форму. Ощупывание пальцев позволяет определять их подвижность. Внутри они могут быть заполнены жидкостью или воздухом. Чаще всего образуются на нижней стороне стенок женского полового органа, там, где располагается бартолиновая железа, мюллеров проток, гартнеров канал. Их появление не вызывает болезненных ощущений, но при инфицировании кисты нагнаиваются, опухают, появляется чувствительность и неприятный запах.
- Абсцесс влагалища. Развивается тогда, когда открываются протоки бартолиновой железы и инфицируются бактериями, когда развивается заболевание, передающееся половым путем (хламидиоз, гонорея). Абсцесс – это большой нарыв, очень болезненный.
- Генитальные бородавки. По внешнему виду они похожи на мясистые шишки. Бородавки могут появляться вокруг входа во влагалища, вокруг ануса, в области паха вследствие инфицирования вирусом папилломы человека. Растут, не вызывая дискомфорта, однако неприятные ощущения могут появиться, если ношение белья создает постоянное трение и давление на бородавки. Такие новообразования опасны тем, что могут перерождаться в раковые опухоли.
- Ангиома. Это доброкачественное образование, состоящее полностью из кровеносных сосудов. Оно имеет темно-красный или фиолетово-синеватый цвет, при сдавливании не кровоточат.
- Сифилис в начальной стадии. Примерно через двадцать дней после заражения у женщины прямо во влагалище могут появиться одиночные язвочки (шанкры). Они очень болезненны, имеют круглую форму, структура у них на ощупь твердая. Недели через три шанкры самостоятельно исчезают даже без лечения. Но это не значит, что инфекция исчезла, просто, один ее этап, сменяется другим.
- Мягкого шанкр. Его появление считается характерным симптомом заражения бактерией «Haemophilus ducreyi». Инфекция вызывает появление вокруг отверстия во влагалище язв с гноем, которые внешне могут быть признаны за прыщи. Наличие увеличения региональных лимфатических узлов должно заставить волноваться и пройти полный курс обследования. Несложные лабораторные тесты дают возможность выявить точную причину поражения.
- Контагиозный моллюск. Это вирусная кожная инфекция, развитие которой приводит к появлению на женских гениталиях маленьких образований розового или телесного цвета с ямочкой прямо по центру. На ощупь они гладкие, твердые, по размеру могут варьироваться от двух до пяти миллиметров. Их наличие, в отличие от прыщей, не вызывает болезненного дискомфорта.
- Акрохордоны. Эти безвредные висячие наросты формируются тогда, когда волокна коллагена попадают в более толстые слои кожи. Они имеют телесный или светло-коричневый цвет, их размеры не превышают двух миллиметров. На ощупь акрохордоны мягкие. У некоторых из них может образовываться бородавчатая поверхность.
- Экзема. Заболевание может проявляться в виде появления в вульве мелких красных сильно зудящих шишек.
- Рак вульвы. При его развитии на внутренних стенках влагалища формируются шишки, которые постоянно растут, при этом меняют свой цвет. У них неравномерный нечеткий контур, возникают асимметрично. Во время полового акта появляются болезненные ощущения, а сразу после него необильные кровотечения.
Обнаружив у себя во влагалище прыщи, язвы или высыпания, женщина должна незамедлительно обращаться к врачу. Только назначив необходимые анализы, он сможет выявить причину заболевания и назначить адекватное лечение. Не стоит пытаться самостоятельно лечиться. Это увеличит риски опасных осложнений.
Методы профилактики
Существует целый комплекс мер, соблюдение которых может помочь предотвратить появление прыщей во влагалище.
Для этих целей специалисты рекомендуют:
- Тщательно соблюдать правила личной гигиены, ежедневно дважды в день подмываться, но без применения мыла (оно пересушивает слизистую).
- Не проводить без назначения врача спринцевания.
- Выбирать для ношения белье, сшитое из натуральных тканей.
- Отказываться от ношения стрингов.
- Следить за общим состоянием организма.
- Избегать переохлаждения.
- Обращаться незамедлительно к гинекологу при появлении симптомов инфекционных заболеваний.
- Поддерживать иммунную систему.
- Отказываться от вредных привычек.
Специалисты рекомендуют для сохранения женского здоровья два раза в год обращаться к специалистам для проведения профилактических осмотров.
Генитальный кандидоз гораздо проще предотвратить. Для этого следует выполнять ряд определенных мер. Профилактика никогда не гарантирует стопроцентной защиты от любой болезни, но существенно снижает риски ее развития.
Основу профилактики составляют следующие принципы:
- тщательное соблюдение всех правил личной гигиены;
- безопасные половые отношения – в случае беспорядочной половой жизни следует обязательно пользоваться презервативами;
- женщинам нужно как можно реже применять спринцевание. Эта процедура вымывает из организма всю полезную микрофлору;
- своевременное лечение любых заболеваний;
- в случае лечения антибиотиками следует одновременно пропить курс препаратов, нормализующих микрофлору в кишечнике;
- пересмотр рациона питания, необходимо сократить употребление сладкого и мучного.
Об авторе: Admin4ik
Источник
В период инфицирования организма молочницей, больной испытывает жжение, зуд, покраснения кожного покрова с возможным образованием язвочек. Помимо привычных симптомов болезнь имеет еще один неприятный момент — прыщи. Сыпь может проявиться абсолютно на любом участке тела (лицо, спина, половые органы). В этой статье мы расскажем, почему появляются прыщи от молочницы. Рассмотрим основные симптомы и способы устранения.
Почему появляются прыщи при молочнице?
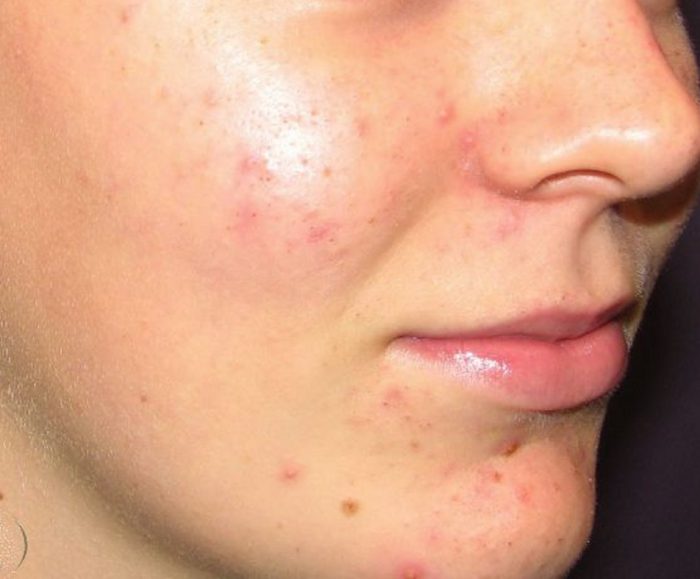
Известно, грибок Candida способен поразить абсолютно любой орган. Сыпь при молочнице может свидетельствовать о первичном инфицировании либо о наличии другой инфекции в организме. Прыщи при молочнице могут быть вызваны следующими факторами:
- первичное поражение грибком кожного покрова;
- врожденная молочница;
- мужской кандидозный баланопостит;
- аллергическая реакция на грибок кандиды;
- молочница гладкой кожи.
Чаще всего при инфицировании поражается паховая, межягодичная, подмышечная, межпальцевая области, а также складки за ушными раковинами. На коже может образоваться сыпь в виде мелких пузырьков, папул и гнойничков. Прыщи на лице могут носить выраженный и воспаленный характер, сама сыпь может проявляться в виде угрей или ранок.
Для информации! Угревая сыпь на лице свидетельствует об инфекции, плохой работе яичников и нарушениях в ЖКТ.
Как правило, у женщин данная патология является наиболее распространённой, сопровождается инфекция мелкими зудящими прыщами. Сыпь может быть разбросана на лице, иметь неровные края с белой окантовкой потресканного эпителия. Поверхность эрозий все время блестящая и воспаленная.
Симптомы заболевания

Кандидоз начинает проявляться с покраснений кожного покрова, со временем может появиться сыпь. Когда прыщ лопается, образуются язвочки, которые слипаются между собой и все время находятся в мокром состоянии. Края пораженного участка эпидермиса содержат в себе такие изменения, как:
- папулы;
- небольшие пузырьки;
- отечность отдельных участков;
- эритематозные пятна;
- пятна.
Для информации! Могут ли появиться прыщи на половых органах? Образование сыпи в интимной зоне свидетельствует о вагинальном кандидозе.
При вагинальном кандидозе симптомы такие же, как и при кожном. Как правило, больной испытывает:
- жжение;
- зуд;
- боль;
- возможно повышение температуры;
- болевые ощущения в процессе мочеиспускания;
- возможно образование уретрита и цистита.
Стоит отметить, у девушек все симптомы чаще всего выражены, а вот у женщин в период менопаузы, симптомы могут долго не проявляться. Такое течение инфекции объясняется разным функционированием гормональной системы.
По клиническим проявлениям патологию делят на:
- эриматозная — проявляется в виде покраснений и отечных участков кожного покрова, которые спустя какое-то время превращаются в эрозии;
- везикулезная — проявляется в виде воспаленной кожи с пузырьками, прыщами, папулами.
Пониженный иммунитет может вызывать рецидив молочницы несколько раз в год, с характерными высыпаниями и захватом новых территорий кожного покрова.
Диагностика
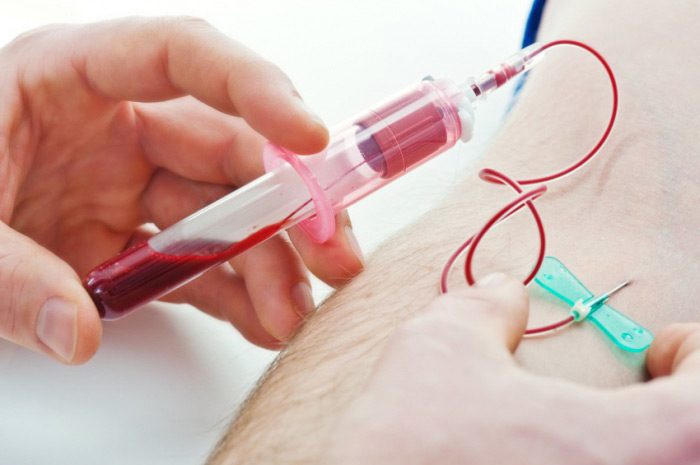
Для диагностирования патологии назначаются лабораторные анализы:
- иммунограмма;
- общий анализ мочи;
- общий анализ крови;
- анализ крови для определения уровня сахара.
Точный диагноз патологии определяется на основании клинических анализов и бактериального мазка с воспалительного очага. Не занимайтесь самолечением и постановкой диагноза. Только специалист может установить болезнь, назначить медикаментозную терапию и специальную диету.
Как устранить сыпь при кандидозе?
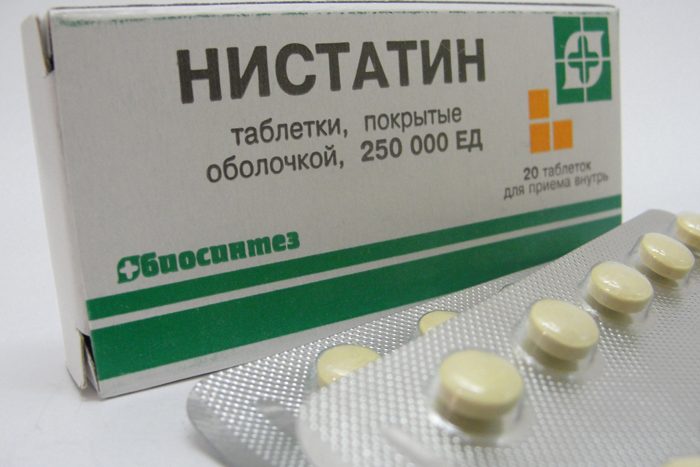
Лечение кандидоза назначает лечащий врач, как правило, терапия состоит из приема медикаментов и соблюдения диеты. Терапия включает в себя прием таких лекарственных препаратов, как:
- Противогрибковые средства — к ним относят Нистатин , Леворин и Натамицин;
- Дополнительные средства — Полижинакс, Декамин и препараты с ундецилиновой кислотой;
- Азоловые средства — к ним относят Эконазол, Миконазол и Клотримазол.
Более подробно о применении лекарственных препаратов можно узнать из видеоролика:
Важно! Не рекомендуется самостоятельно применять лекарственные препараты, только врач может определить стадию молочницы и назначить нужный препарат.
Основная задача в лечении — выявление причины образования прыщей при молочнице, устранение неприятных симптомов и ликвидация грибка. Для устранения инфекции рекомендуется принимать препараты в таблетках, мазях или гелях, если у женщины выявлен вагинальный кандидоз с явной сыпью, для лечения применяют вагинальные свечи. Для устранения прыщей используют растворы. Прыщи смазывают раствором при помощи ватного диска несколько раз в день. Как правило лечение кандидоза занимает от 7 до 14 дней.
Для информации! Дополнением в лечении кандидоза является укрепление иммунной системы. Для укрепления иммунитета пациенту назначается комплекс витамин, с повышенным содержанием витамина типа В и С.
Помимо готовых аптечных растворов можно использовать народные методы. Эффективные методы в борьбе с сыпью при молочнице:
- раствор из соды, йода и воды;
- отвары из ромашки, коры дуба, чистотела, календулы;
- прием шиповника, боярышника;
- прием свежевыжатых соков из цитрусовых;
- полное исключение сладкого из рациона питания.
Более подробно о том, как лечить молочницу можно узнать из видеоролика
Если заболевание имеет хроническую форму, медикаментозное лечение может занять больше времени. Для полного исключения грибка из организма и устранения всех симптомов, рекомендуется соблюдать все рекомендации лечащего врача, правила личной гигиены, вести здоровый образ жизни и следить за рационом питания.
Источник
