Азооспермия при хроническом простатите
 Выявление азооспермии у пациентов диктует необходимость применения определенного лечебно-диагностического алгоритма. Диагностика заключается в том, что после изучения уровня ФСГ больному производится биопсия яичка и вазография. При этом лечебная тактика зависит от вида азооспермии – секреторной (необструктивной) или экскреторной (обструктивной). Вместе с тем, врачами очень часто игнорируется наличие у больного с впервые выявленной азооспермией сопутствующего хронического простатита (ХП). Возможность осуществления ультразвукового и лабораторного мониторинга в течение длительного времени позволил нам отметить у ряда больных с впервые выявленной азооспермией и ХП появление сперматозоидов в эякуляте в процессе лечения (1). Целью настоящего исследования явилось изучение причин этого явления.
Выявление азооспермии у пациентов диктует необходимость применения определенного лечебно-диагностического алгоритма. Диагностика заключается в том, что после изучения уровня ФСГ больному производится биопсия яичка и вазография. При этом лечебная тактика зависит от вида азооспермии – секреторной (необструктивной) или экскреторной (обструктивной). Вместе с тем, врачами очень часто игнорируется наличие у больного с впервые выявленной азооспермией сопутствующего хронического простатита (ХП). Возможность осуществления ультразвукового и лабораторного мониторинга в течение длительного времени позволил нам отметить у ряда больных с впервые выявленной азооспермией и ХП появление сперматозоидов в эякуляте в процессе лечения (1). Целью настоящего исследования явилось изучение причин этого явления.
В основу исследования положены результаты наблюдения за 1132 больными хроническим простатитом с 1996 по 2011 гг. Обследование и лечение пациентов проводилось в следующих медицинских учреждениях:
1) в городской поликлинике №132 с 1996 по 2008 гг.
2) в Научно-клиническом Центре андрологии и пересадки эндокринных органов г. Москвы с 2002 по 2008 гг.
3) в клинико диагностическом центре и в урологическом отделении НУЗ «Дорожная клиническая больница им. Н.А. Семашко на ст. Люблино» ОАО «РЖД» с 2008 по 2010 гг.
4) в клинико диагностическом отделении поликлиники №3 ЦКБ РАН с 2010 по 2011 гг.
Обследование пациентов с хроническим простатитом включало в себя проведение пальцевого ректального исследования, анализа мочи в трех порциях, секрета простаты, эякулята, бактериологическое исследование секрета простаты и эякулята, проведение ультразвукового сканирования мочеполовых органов, уретроскопию, определение уровня PSA (у пациентов старше 40 лет), исследование гормонального статуса. При обострении хронического простатита проводилась монотерапия антибиотиками в течение 10-15 дней. Комплексное лечение больных с хроническим простатитом начиналось в вне обострения и включало в себя ферментотерапию (внутримышечно лонгидаза 3000 1 раз в 5 дней или подкожно лидаза 64 МЕ или внутримышечно трипсин 0,005 или химотрипсин 0,005 – 1 раз в день); массаж предстательной железы длительностью до минуты с последующей микцией; виброаккустическое воздействие на простатовезикулярный комплекс в течение 15 минут; низкоинтенсивную магнитно-лазерную терапию в инфракрасном оптическом диапазоне и импульсном режиме работы (длина волны 0,89 мкм., мощность излучения 5-15 Вт, суммарная временная экспозиция до 15 мин.). Базовый курс терапии включал в себя 20-25 сеансов, проводившихся ежедневно (кроме субботы и воскресенья). Эякулят исследовался после каждых пяти сеансов лечения т.е. еженедельно.
Исследование эякулята у 1132 больных ХП позволило у 419 выявить патологические изменения, из них в 136 случаях выявить азооспермию. Так как патоспермия практически во всех случаях сочеталась с инфекционным простатитом, первым этапом было проведено комплексное лечение простатита, а вторым дообследование и лечение генеративных нарушений. После 10 сеансов терапии у 18 больных с азооспермией в эякуляте появились сперматозоиды. Повторный анализ через неделю подтвердил ранее полученные результаты: у 7 пациентов показал нормальную концентрацию, подвижность и морфологию сперматозоидов. У 11 пациентах отмечались различной выраженности олиго-, астено- и тератозооспермия при концентрации сперматозоидов более 10 млн./мл. Определение уровней половых гормонов в периферической венозной крови крови не выявило ассоциированное со снижением секреции ингибина увеличение концентрации ФСГ. Это обстоятельство позволило нам предположить то, что причиной азооспермии является экскреторный фактор т.е. временная (транзиторная) обструкция. Ультразвуковой мониторинг этих больных в процессе лечения позволил отметить исчезновение зон эхографической неоднородности вблизи прохождения семявыбрасывающих протоков на фоне уменьшения объема предстательной железы по сравнению с началом лечения.
У пациентов с ХП может встречается феномен преходящей (транзиторной) азооспермии. По всей вероятности, воспалительный отек интерстициальной ткани центральной зоны простаты за счет компрессии семявыбрасывающих протоков может нарушать их проходимость. Поэтому сперматозоиды не имеют возможность продвигаться в уретру во время эякуляции. При уменьшении воспалительного отека в процессе лечения проходимость обоих семявыбрасывающих протоков восстанавливается за счет исчезновения компрессии извне. Это приводит к тому, что после 10 сеанса лечения в эякуляте появляются сперматозоиды. Таким образом, в случае выявления азооспермии у больных с ХП целесообразно в первую очередь проводить лечение простатопатии. При этом крайне важно иметь возможность мониторировать лечебный процесс.
Источник: ТРАНЗИТОРНАЯ АЗООСПЕРМИЯ ПРИ ЛЕЧЕНИИ БОЛЬНЫХ С ХРОНИЧЕСКИМ ПРОСТАТИТОМ Капто А.А., Виноградов И.В. Кафедра клинической андрологии ФПКМР РУДН г. Москва 2012
Автор: admin
- Ссылка Автора:
- Все статьи
Источник
У хронического простатита есть множество проявлений, одним из которых является расстройство семяизвержения, однако связь между двумя этими проблемами не всегда однозначна. Процесс эякуляции является достаточно сложным и включает в себя несколько компонентов – это нервные центры в головном и спинном мозге, репродуктивные органы (яички), половые гормоны и многое другое. Поэтому не всегда нарушение семяизвержения является следствием хронического простатита.
Роль предстательной железы в процессе эякуляции
Простата является важнейшей половой железой и выполняет секреторную функцию. Железистые клетки вырабатывают особый компонент спермы, который придает ей необходимый объем, поддерживает двигательную активность и жизнеспособность сперматозоидов, создает оптимальную среду для нормального процесса оплодотворения.
Вторая важная функция предстательной железы заключается в продвижении спермы по мочеиспускательному каналу. В составе данного органа есть не только железистые клетки, но и мышечные волокна, которые активно сокращаются во время семяизвержения и вместе с другими механизмами обеспечивают выброс спермы из уретры. Таким образом, предстательная железа оказывает влияние на качество спермы и ее способность к оплодотворению яйцеклетки, а также участвует в процессе выведения ее наружу.
Как влияет хронический простатит на эякуляцию
При хроническом воспалении в предстательной железе отмечается нарушение ее функций, в том числе и тех, которые связаны с процессом семяизвержения. В частности, снижается выработка секрета, поэтому объем спермы становится меньше, а среда для жизнедеятельности сперматозоидов сильно ухудшается. Снижение активности мышечных волокон приводит к нарушению выброса спермы, которое может проявляться в виде:
- Преждевременной эякуляции.
- Задержки эякуляции.
- Ретроградной эякуляции.
- Болезненных или неприятных ощущений во время эякуляции.
По оценкам врачей, примерно у каждого второго мужчины с хроническим простатитом отмечаются определенные сексуальные расстройства. Заболевание влияет на либидо и эрекцию, заставляя тем самым мужчину сильно снизить частоту половых контактов, а в некоторых случаях и вовсе прекратить их. В итоге усиливаются застойные явления в малом тазу, что провоцирует эпизоды обострения хронического простатита и усугубление ситуации.
Как выявить проблему
Нарушение семяизвержения может отмечаться при различных заболеваниях. Поэтому если у мужчины впервые возникла эта проблема, необходимо обратиться к врачу и пройти обследование, которое он назначит. Для того чтобы выявить хронический простатит, могут применяться следующие методы:
- Пальцевое ректальное исследование предстательной железы.
- Трансректальное УЗИ предстательной железы (подробнее).
- Микроскопическое исследование секрета простаты.
- Бактериальный посев секрета предстательной железы с определением чувствительности к антибактериальным препаратам.
- Лабораторные исследования урогенитального мазка на инфекции, передающиеся половым путем.
- Определение уровня половых гормонов.
- Урофлоуметрия – оценка проходимости мочеиспускательного канала и определение объема остаточной мочи.
- Для изучения спермы назначают спермограмму и определение уровня антиспермальных антител.
Такое комплексное обследование необходимо для того, чтобы достоверно подтвердить хронический простатит, установить причину его развития и определить степень нарушения репродуктивной функции мужчины. В тех случаях, когда диагноз “хронический простатит” был установлен, но нарушение семяизвержения стало новым симптомом, необходимо обратиться к лечащему врачу-урологу и сообщить ему о появлении этой проблемы. Специалист назначит комплексное обследование, объем которого будет немного уменьшен. После выполнения всех диагностических тестов подбирается необходимое лечение.
Как вылечить расстройство эякуляции при хроническом простатите
Важно уделить внимание лечению основного заболевания, поскольку именно оно приводит к нарушению семяизвержения. Процесс этот часто бывает длительным и сложным, но при этом зачастую оказывается эффективным. В схему лечения могут включаться следующие компоненты:
- Антибиотики. Применяют в тех случаях, если во время диагностики выявляются микроорганизмы, которые могут привести к развитию болезни. Выбор конкретной группы антибиотика зависит от результатов теста на чувствительность микрофлоры простаты к антибактериальным препаратам.
- Нестероидные противовоспалительные средства. Помогают снять болезненные ощущения, отек тканей, устраняют воспалительные процессы.
- Массаж простаты. Назначают с целью восстановления микроциркуляции и тонуса мышечных волокон железы.
- Физиотерапия. Среди методов физиотерапевтического лечения наиболее часто применяется экстракорпоральная магнитная стимуляция органов малого таза, фокусированная ударно-волновая терапия, трансректальная вибромагнитолазерная терапия, СМТ-терапия (амплипульстерапия), трансуретральная микроволновая термотерапия, внутривенная озонотерапия. Все эти методы помогают устранить воспалительные проявления и восстановить нормальное функционирование простаты.
- Хирургическое лечение. Применяется при развитии осложнений или неэффективности консервативной терапии.
- Для восстановления нормального процесса семяизвержения и половой функции дополнительно могут применяться гормональные препараты, витаминные комплексы, фитотерапия и др. Кроме того, важное значение имеет отказ от вредных привычек, особенно курения и правильное, сбалансированное питание. Точный план лечения составляется лечащим врачом индивидуально для каждого пациента.
Лечение хронического простатита в домашних условиях
Некоторые пациенты обращаются к врачу лишь после того, как испробуют все возможные способы домашнего лечения, которые не помогают устранить проблему. Любые виды лечения хронического простатита должны в обязательном порядке быть согласованы со специалистом. Бесконтрольный прием антибиотиков, противовоспалительных, обезболивающих препаратов, либо народных методов лечения может привести к серьезным осложнениям и существенно усугубить течение заболевания. Поэтому, если мужчина хочет избавиться от проблем хронического простатита, ему необходим постоянный контроль лечащего врача, системные консультации для корректировки лечения и физиотерапия.
В чем заключается профилактика хронического простатита
Хронический простатит является одним из тех заболеваний, развитие которых можно предупредить при помощи комплексных профилактических мероприятий. К ним относятся:
- Правильное питание.
- Отказ от вредных привычек.
- Достаточная двигательная активность.
- Регулярное проведение профилактических осмотров.
- Специальная гимнастика.
Особенное внимание профилактическим мероприятиям следует уделить тем людям, которые входят в группы риска по хроническому простатиту. К ним относятся водители-дальнобойщики, люди, занятые сидячей работой или работающие в условиях высокой влажности и низкой температуры. Выявление заболевания в острой форме, своевременное и эффективное лечение помогут избежать развития процесса.
Чтобы как можно дольше сохранять высокое качество жизни, при появлении первых неприятных симптомов не тяните с визитом к квалифицированному урологу-андрологу. Пройдите комплексное урологическое обследование, получите точный диагноз и эффективное лечение.
Источник
Медучреждения, в которые можно обратиться
Общее описание
В последние десятилетия все чаще причиной того, что пара не может иметь детей является мужчина. Плохая наследственность, вредные привычки, постоянные стрессы, отсутствие заботы о своем здоровье – вот основные факторы, которые могут спровоцировать развитие мужского бесплодия.
Одной из причин бесплодия у мужчин является азооспермия. Это нарушение выработки сперматозоидов, которое проявляется их полным отсутствием в семенной жидкости. В зависимости от этиологии различают обструктивную азооспермию и необструктивную азооспермию.
Основным симптомом заболевания является невозможность естественного зачатия, так как из-за отсутствия сперматозоидов оплодотворения яйцеклетки не происходит. Диагноз ставят комплексно, на основе данных анамнеза, опроса и осмотра пациента, данных лабораторных и инструментальных исследований.
Лечение обструктивной азооспермии хирургическое. В случае невозможности естественного зачатия при азооспермии беременность у женщины может наступить только в результате ЭКО.
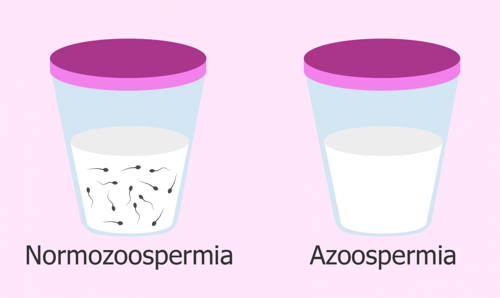
 |
| Сперма при азооспермии |
Классификация
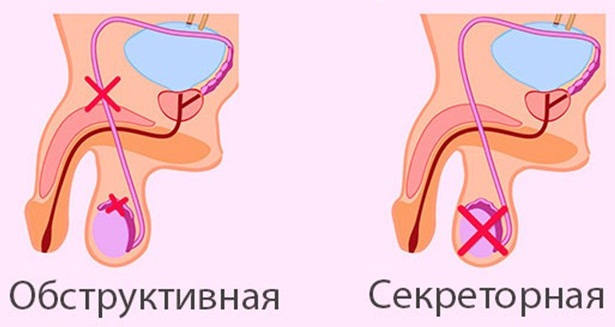
Различают следующие виды заболевания:
- секреторная азооспермия – возникает в результате прекращения выработки спермиев в яичках;
- экскреторная форма – возникает вследствие закупорки семявыносящих протоков;
- смешанная форма – сочетает в себе признаки двух вышеперечисленных форм заболевания;
- временная азооспермия – исчезает сама по себе после устранения причинного фактора, специальной терапии не требует.
 |
| Виды азооспермии |
Причины азооспермии
Заболевание встречается довольно редко (диагностируется у 2% мужчин) и имеет две основные формы, у каждой из которых свои причины возникновения. При обструктивной форме сперма не может выйти наружу вследствие закупорки семявыводящих путей. Секреторная форма возникает в результате нарушения сперматогенеза в яичках пациента.
Возможными причинами возникновения проблем с транспортировкой семенной жидкости являются:
- ЗППП;
- наследственная предрасположенность;
- врожденные патологии строения репродуктивной системы (например, отсутствие семявыводящих протоков);
- варикоцеле – это заболевание, при котором увеличиваются и расширяются сосуды мошонки, что может привести к нарушению транспортировки семенной жидкости;
- механические повреждения, травмы, последствия операций на репродуктивных органах, желудке, позвоночнике;
- вазэктомия – это хирургическая операция, после которой мужчина становится стерильным и не может иметь детей.
Секреторная форма заболевания чаще всего возникает в результате гормонального сбоя.
Существует ряд факторов, которые могут спровоцировать развитие заболевания. К ним относят:
- бесконтрольный длительный прием некоторых лекарственных средств;
- вредные привычки (табакокурение, злоупотребление алкоголем, наркомания);
- гормональный сбой;
- воздействие на организм больших доз ионизирующего излучения;
- ретроградная эякуляция – при данной патологии сперма вместо того, чтобы выбрасываться наружу попадает в мочевой пузырь, спровоцировать развитие заболевания могут травмы спинного мозга, сахарный диабет, прием некоторых лекарств и ряд других причин;
- крипторхизм (неопущение яичек в мошонку);
- воздействие на организм пестицидов.
Симптомы
Основным клиническим признаком заболевания является отсутствие беременности у женщины при регулярных половых контактах без использования противозачаточных средств в течение года и более при условии, что сама женщина полностью здорова.
Все другие симптомы и жалобы пациента обычно связаны с основным заболеванием, которое и привело к возникновению азооспермии у мужчин.
Такими симптомами могут быть:
- нарушение эрекции;
- снижение либидо;
- развитие ожирения по женскому типу;
- недоразвитость полового члена и яичек.
Диагностика
Если зачатие не наступает в течение года регулярной половой жизни и при этом партнерша полностью здорова, то мужчине необходимо пройти комплексное обследования для определения возможных причин бесплодия.
В первую очередь необходимо посетить хирурга, который проведет стандартный осмотр и установит все ли в порядке с яичками, не увеличены ли они, находятся ли они в мошонке и так далее.
Кроме этого доктор оценивает такие косвенные признаки, как наличие ожирения, гинекомастия, которые могут спровоцировать развитие бесплодия. После этого проводится обследование простаты и других органов репродуктивной системы.
Окончательно диагноз азооспермия подтверждается результатами спермограммы, анализа крови на гормоны и специфические гены, УЗИ простаты и мошонки.
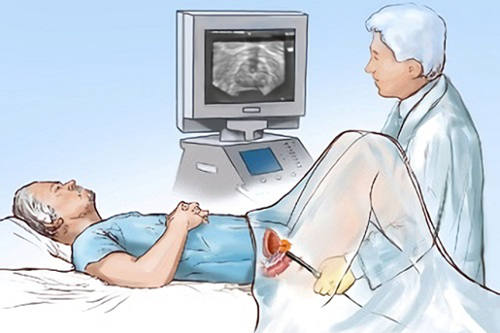 |
| УЗИ простаты при азооспермии |
Для выяснения точной причины нарушения выработки спермы в организме пациента может быть проведена TESE. Данную процедуру следует комбинировать с взятием спермиев через прокол с их последующей заморозкой. Это необходимо для последующего использования половых клеток в программах искусственного оплодотворения.
Лечение азооспермии
Как можно вылечить азооспермию? Выбор метода терапии зависит от формы заболевания, возраста пациента, его текущего состояния здоровья, наличия сопутствующих патологий.
Если причиной закупорки семявыносящих протоков являются воспалительные заболевания репродуктивных органов пациента (простатит, орхит), то назначается противовоспалительная терапия.
Киста предстательной железы, крипторхизм, варикоцеле, которые также могут стать причиной развития азооспермии, лечатся оперативно. Сейчас для устранения данных патологических состояний организма применяют малоинвазивные микрохирургические операции. При врожденной форме заболевания хирургическая пластика семявыносящих протоков малоэффективна.
Успех терапии секреторной формы также во многом зависит от причин ее возникновения. При эндокринных расстройствах пациенту назначают курсы лечения гонадотропными гормонами.
При лечении азооспермии, носящей временный характер, в первую очередь устраняют причинные факторы. Кроме этого, пациенту назначают специальную диету с высоким содержанием микроэлементов (особенно селена и цинка) и витаминов.
Если консервативное лечение неэффективно или вообще нецелесообразно, то рекомендуется заморозка сперматозоидов, полученных в результате биопсии яичек. Это необходимо для проведения процедуры ЭКО при азооспермии.
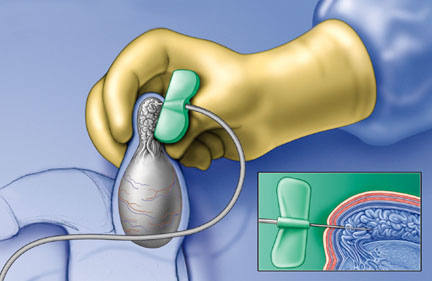 |
| Биопсия яичек при азооспермии |
Прогноз
При обструктивной форме прогноз относительно благоприятный. При своевременной диагностике и вовремя начатом лечении вероятность восстановления фертильности пациента составляет около 65%.
Если у пациента с рождения отсутствуют семявыносящие потоки, то прогноз ухудшается. В этом случае рекомендуется биопсия яичек, в ходе которой жизнеспособные спермии извлекаются напрямую из яичек.
После очистки спермии замораживают и через некоторое время оплодотворяют ими женские яйцеклетки методом экстракорпорального оплодотворения. Затем эмбрионы помещают в организм женщины, и далее беременность идет естественным путем.
Профилактика
Основными мерами профилактики заболевания являются:
- ведение регулярной половой жизни с постоянным партнером;
- регулярное проведение санации очагов хронической инфекции в организме;
- использование средств барьерной контрацепции при случайных половых контактах;
- отказ от малоподвижного образа жизни – ежедневные пешие прогулки, занятия физкультурой;
- правильное питание – отказ от фастфуда и другой вредной еды, введение в рацион продуктов, богатых клетчаткой и витаминами;
- своевременное лечение инфекционных болезней мочеполовой системы и ЗППП;
- регулярное прохождение профилактических обследований у андролога, уролога – это поможет выявить возможные проблемы с фертильностью на ранних стадиях, что существенно облегчит последующее лечение и улучшит прогноз.
Здоровья вам!
Что нужно пройти при подозрении на азооспермию
Источник
